全麻手术患者拔除导尿管时间对身心健康影响的研究
王美青,孙建华,蒋永红,汤彩虹
(江苏省南通附属丹阳医院,江苏 丹阳 212300)
随着外科手术技术的不断发展,全身麻醉的比例逐渐增加,为更好地观察手术患者的病情变化,术中常需留置导尿管,了解其循环及肾功能情况等,以便指导用药;但是导尿术作为一种侵入性操作,对尿道黏膜有一定的损伤,是引起泌尿系统感染的重要原因。本研究通过对213例全麻手术患者术后不同的时间点拔除导尿管进行研究,观察全麻苏醒期患者发生躁动的程度,术后患者发生尿路感染率,患者的排尿功能及心理情绪反应,现报道如下。
1 资料与方法
1.1 研究对象
随机选取2018年6~12月份接受导尿的全麻手术患者213例,纳入标准:①全麻手术置入导尿管的普胸外科患者,骨科患者,妇科患者手术患者等。②年龄在18~70岁;③手术患者无心、肺、脑疾病史。④手术时间预计超过2小时。排除标准:①合并有严重心、脑、肾器官功能障碍者;②有明确精神病史者;③昏迷患者;④有泌尿系统疾病患者如前列腺增生患者; ⑤术后需严格观察出入量者。
1.2 方法
全麻手术患者213例,其中,腔镜手术150例,开放手术63例,分成三组,A组、B组、C组,三组手术患者进行随机分组。A组为实验组,B组、C组为对照组,三组病人常规术前访视,导尿管均在全麻后插入,其操作严格按照规范执行,导尿管前端涂利多卡因胶润滑后插入,女性患者选择14号导尿管,插入深度为4~6厘米,男性患者选择18号导尿管,插入深度为20~22厘米,见尿液后再插入7-10厘米,气囊内注入10~15ml生理盐水[1]。A组在手术结束后,麻醉苏醒前抽出气囊内的生理盐水,拔除导尿管。B组在手术结束后24小时在病房拔除导尿管。C组在手术结束后48~72小时在病房拔除导尿管。比较三组手术患者在苏醒期躁动的程度,术后发生的尿路感染率,并通过问卷调查表了解手术患者的排尿功能及心理情绪。
1.3 统计学方法
使用SPSS 17.0统计软件,计数资料用例数,百分百描述,组间比较采用x2检验;计量资料用均数、标准差描述,组间比较采用t检验。,以P<0.05为有统计学意义。
2 结 果
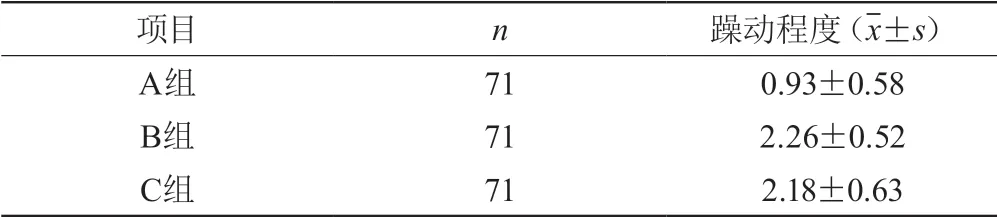
表13组手术患者苏醒期躁动程度的比较
组间比较,A组与B组t=2.029P=0.000 差异有统计学意义,A组与C组t=5.732P=0.000 差异有统计学意义,B组与C组t=0.577P=0.567 差异无统计学意义
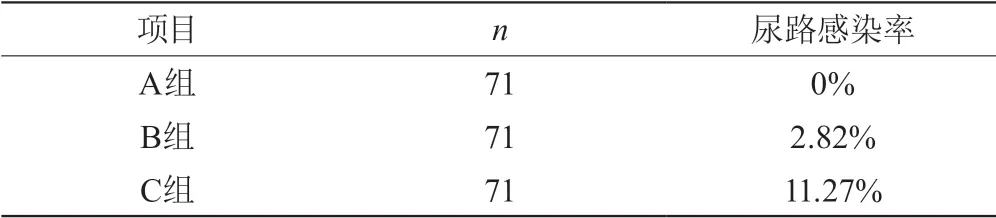
表2 3组手术患者尿路感染率的比较
组间比较,A组与B组x2=2.029,P=0.154,差异无统计学意义,A组与C组x2=7.363,P=0.007差异有统计学意义,B组与C组x2=2.966,P=0.085差异无统计学意义
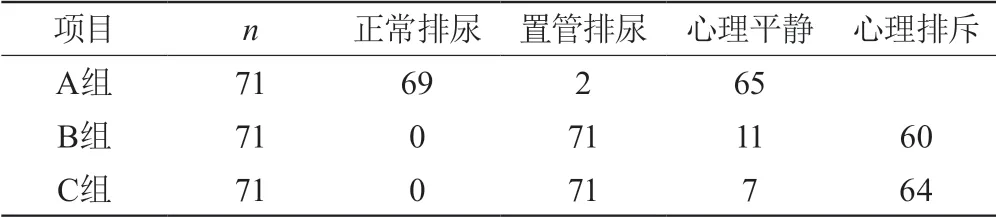
表33组手术患者排尿功能及心理反应的比较
组间比较,A组与B组x2=82.550,P=0.000差异有统计学意义,A组与C组x2=7.363,P=0.007差异有统计学意义,B组与C组x2=1.018,P=0.313差异无统计学意义
3 讨 论
3.1 明显地降低了苏醒期的躁动反应
由于全麻是使病人产生可逆性的意识丧失,同时全身失去疼痛感觉,抑制不必要的反射和保持肌肉松弛。麻醉后留置导尿管,病人未经过一定的适应期,则缺乏对手术所产生疼痛不适感的心理适应过程,加之留置管所产生的疼痛刺激,使其在麻醉苏醒期异常躁动。更有甚者,尿管所致的全麻期躁动,患者表现为有强烈的排尿意愿,不能忍受尿管的刺激,执意要拔除导尿管,极力挣扎。
3.2 减少了手术患者泌尿系统感染的发生
导尿术作为一种侵入性操作,对尿道黏膜有一定的损伤,细菌更易粘附,是引起泌尿系统感染的重要原因。尿道有丰富的神经支配,副交感与交感神经分布于整个尿道,交感神经纤维传递疼痛,触觉和温觉。膀胱三角区及膀胱颈神经丰富,黏膜对刺激非常敏感,任何异物及炎症的刺激均可引起尿频、尿急等症状。A组患者由于术后苏醒期已拔除导尿管,尿道有正常的尿液冲洗,细菌不易在其附着,因此减少了尿路发生感染的可能。
3.3 促进了身心健康
全麻对膀胱主要通过作用M受体,使膀胱平滑肌松弛。有学者研究报道认为,全麻对膀胱功能的影响恢复较快,麻醉结束后,感觉功能部分恢复,收缩功能基本恢复,泌尿肌均能有效收缩并自主排尿,部分患者出现一过性膀胱顺应性变低,不会影响正常排尿功能[2]。A组患者由于术后无导尿管,下床活动无不适,心理反应较平静。B组C组由于置管影响其基本的身体康复活动,会出现对导尿管的心理排斥反应。
4 小 结
全麻手术患者在麻醉后插入导尿管,苏醒前拔除导尿管,提高了手术患者的舒适感。体现了对病人的人文关怀,提升了病人对护理服务的满意度[3]。使患者能够保持身心健康,达到快速康复。

