圆锥角膜行去上皮角膜胶原交联术后角膜微结构的变化
苏云娟,陈铁红,卜立敏,申海静,陈 雪,刘冰洋
作者单位:(110003)中国辽宁省沈阳市,沈阳爱尔眼视光医院
0引言
圆锥角膜是一种较为常见的、渐进性的、非炎症性的双眼角膜扩张性疾病,角膜由于变薄和突出而呈圆锥形[1]。角膜扩张性疾病导致角膜突出、散光、视力丧失,甚至可能导致穿孔。传统的治疗方法包括框架眼镜、硬性透气性角膜接触镜(RGPCL)、角膜基质环植入等,但均无法阻止圆锥角膜进展,约20%患眼最终需进行角膜移植。角膜胶原交联术(corneal collagen cross-linking,CXL)是利用核黄素(维生素B2)和紫外线A(ultraviolet A,UVA)之间的光氧化反应来增加角膜纤维间的共价键,从而增加角膜硬度,延缓甚至阻止角膜膨隆的进展[2],其是一种相对较新的治疗进展性圆锥角膜的方法。活体共焦显微镜(IVCM)可在细胞层面上对角膜进行活体研究,其提供了与体外组织化学方法相类似的图像,特别适用于角膜细胞分析[3]。本研究的目的是评价CXL治疗后角膜微结构的变化,并利用IVCM分析角膜随时间的改变情况。
1对象和方法
1.1对象选取2016-02/2017-02于我院行CXL术治疗的进展期圆锥角膜患者11例15眼,其中女5例7眼,男6例8眼,平均年龄31.0±14.1岁。纳入标准:确诊为进展期圆锥角膜,近1a内屈光状态增加≥1.00D,或角膜曲率增加≥1.00D,无其它影响视力的眼部疾病,愿意并能够坚持完成随访。排除标准:(1)有可见的角膜瘢痕患者;(2)其它原因引起的角膜瘢痕、疱疹性角膜炎、严重干眼、角膜感染等眼部疾病者;(3)自身免疫性疾病者;(4)角膜厚度小于400μm。本研究经过医院伦理委员会批准,且符合《赫尔辛基宣言》,所有患者均知情同意并签署知情同意书。
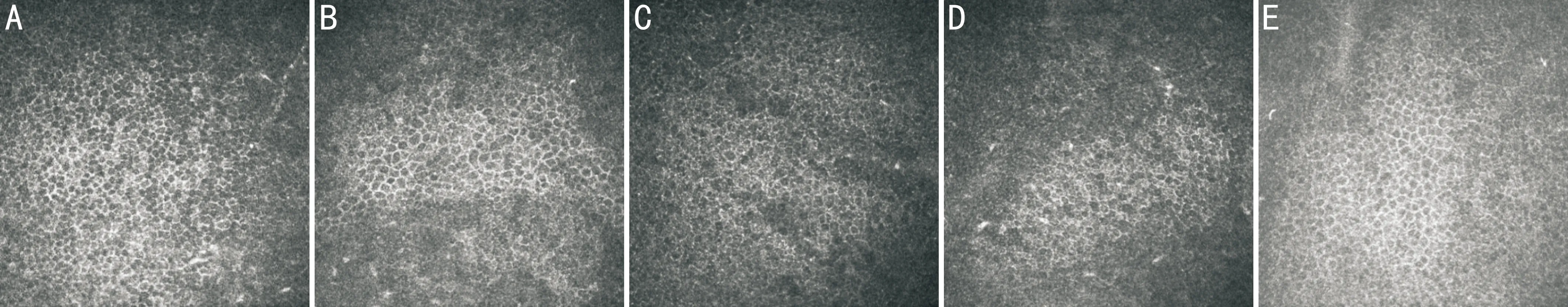
图1患者A手术前后角膜基底细胞IVCM图像(×800)
A:术前,基底细胞大小和形态较均匀一致;B:术后1mo,基底细胞形态变异较大;C:术后3mo,基底细胞形态变异较大;D:术后6mo,基底细胞形态变异减小;E:术后12mo,基底细胞大小及形态趋于正常。
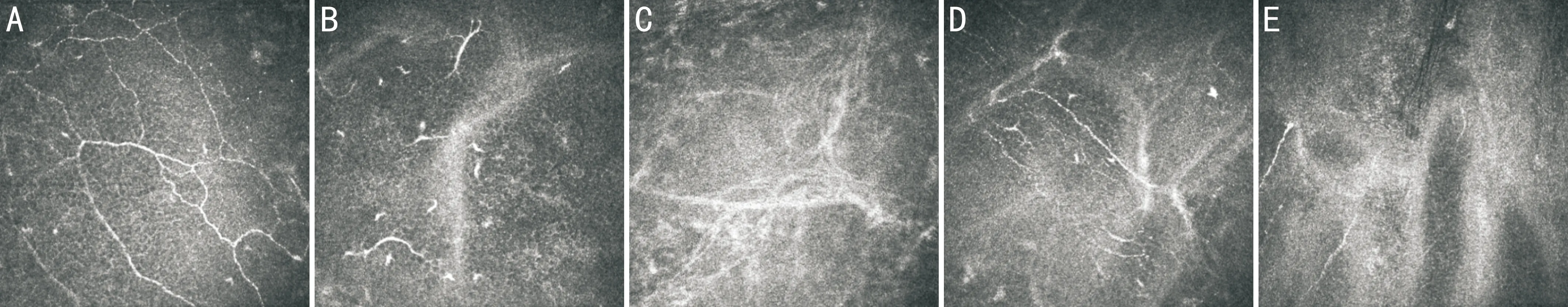
图2不同患者手术前后角膜上皮下神经纤维典型IVCM图像(×800)
A:术前,可见上皮下神经纤维扭曲、分支多;B:术后1mo,可见上皮下神经纤维呈片段状改变;C:术后3mo,未发现明显神经纤维,前弹力层呈条索状改变;D:术后6mo,可见明显的上皮下神经纤维,但较稀疏;E:术后12mo,可见神经纤维,但仍然较稀疏。
1.2方法
1.2.1手术方法术前所有患者均进行最佳矫正视力、裂隙灯、电脑验光、眼压、泪液分泌试验、角膜地形图、共焦显微镜等检查,排除手术禁忌证。术前眼表面麻醉2~3次,开睑器开睑,将角膜环放置于巩膜表面,用9.0mm环钻以角膜中央为中心刻痕,刮除此范围的角膜上皮组织。向角膜滴1滴1g/L核黄素,使完全覆盖角膜表面,至少2min一次,持续10min。大量无菌生理盐水冲洗干净。对准角膜区域,照射紫外线(总能量7.2J/cm2∶30mW/cm2)4min。照射结束后,配戴绷带型角膜接触镜至角膜上皮完全愈合。术后术眼使用妥布霉素地塞米松眼膏涂眼。
1.2.2IVCM检查所有患者分别于术前和术后1、3、6、12mo进行IVCM(HRT3)检查,激光波长670nm,放大倍率为800倍,水平分辨率为1μm,垂直分辨率为1μm,观察视野400μm×400μm角膜的面积。检查方法:待检眼用5g/L盐酸丙美卡因滴眼液进行表面麻醉3次,在显微镜头的前表面点1滴卡波姆滴眼液,将一次性无菌角膜接触帽盖于物镜上,使接触帽内表面与物镜表面通过凝胶相贴附。转动角膜显微物镜,直到屏幕中出现明亮的激光反射,设此时焦点位置的深度为0μm。调整IVCM颌托和前额托的位置,将受检者的下颌与前额分别固定在下颌托与前额托上,并使受检眼外眦与检查标记线对齐。旋转调钮前移物镜,在前进至靠近角膜表面时,调整物镜位置,使扫描头对准角膜中心,嘱受检者尽量睁大眼,前移物镜至角膜接触帽触及到受检者的角膜,通过前后及水平转动物镜探头位置,以获得不同深度和不同层次的角膜细胞和神经的图像,IVCM扫描中央3~4mm范围内角膜,同时踩下按钮,将图像进行保存,并选出每层中最清晰的2张图片。上皮下神经丛图像定义为Bowman膜层水平第一个清晰的神经丛图像;前部基质细胞层图像定义为紧靠Bowman膜层后基质的第一个清晰图像;后部基质细胞层图像定义为紧靠内皮层之前基质的第一个清晰图像。使用Image J软件分析上皮下神经纤维密度,通过测量每幅图像中神经的总长度计算上皮下神经纤维密度。使用IVCM自带分析软件定量分析内皮细胞密度和基质细胞密度。每次检查均由经验丰富的操作者进行。
2结果
2.1 IVCM观察角膜特点
2.1.1角膜上皮术前,本组患者角膜上皮层(表皮细胞层、翼状细胞层和基底细胞层)各层细胞大小及形态均正常。术后1mo可见角膜上皮细胞出现大小异常、形态不规则改变,而基底细胞越接近前弹力层方向细胞形态变异越大,可见片状无细胞结构区。术后3mo表皮细胞形态几乎接近正常,而基底细胞变异仍较大。术后6mo基底细胞形态变异减小。术后12mo基底细胞大小及形态趋于正常(图1)。
2.1.2角膜上皮下神经丛术前,本组患者角膜上皮下神经表现为极度扭曲和神经纤维分支多。术后1mo,7眼可见上皮下神经片段,8眼未见任何上皮下神经。术后3mo,10眼可见上皮下神经片段,5眼未见任何上皮下神经。术后6mo,12眼可见少量上皮下神经纤维或神经片段,3眼未见任何上皮下神经。术后12mo,15眼均可见上皮下神经纤维或神经片段,但数量仍较少,未恢复到术前水平(图2)。
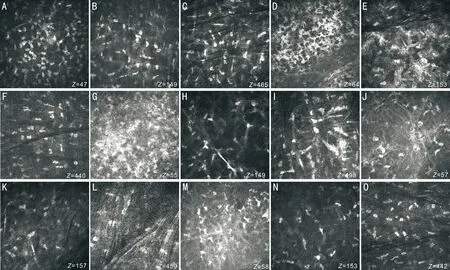
图3患者B手术前后角膜基质IVCM图像(×800)
图A~C:术前,可见低反射微条纹的网状结构;图D~F:术后1mo,可见角膜前基质呈蜂窝状或网状高反射改变,随着深度的加深,这种结构变化减少,几乎未见基质细胞核;图G~I:术后3mo,蜂窝状或网状高反射结构变化仍可见,基质细胞核开始出现;图J~L:术后6mo,蜂窝状结构明显减少;图M~O:术后12mo,基质细胞数量几乎恢复到术前水平,但前基质仍可见反射增强,细条索状改变。Z表示扫描深度。
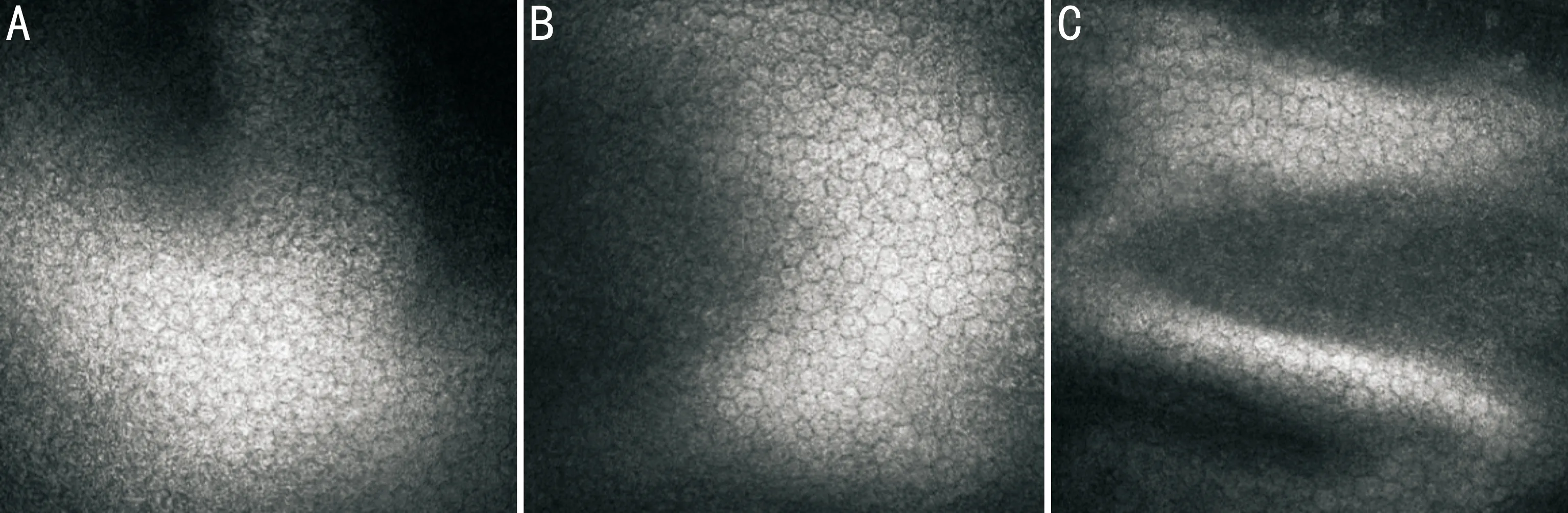
图4患者C手术前后角膜内皮IVCM图像(×800)
A:术前;B:术后1mo;C:术后12mo。
2.1.3角膜基质术前,本组患者特征性基质细胞在角膜前、中、后基质中均可见,基质中可见低反射微条纹的网状结构。CXL术后,角膜基质发生了显著变化。术后1mo,角膜基质呈蜂窝状或网状高反射结构,几乎未见典型高反射基质细胞,这种显著的结构变化在前部和中部基质中可见,随着深度的加深,这种结构变化减少。术后3mo,上述结构变化仍然可见,仅见少量基质细胞。术后6mo,角膜基质蜂窝状结构明显减少,基质细胞数量仍较少。术后12mo,前部基质细胞数量几乎恢复到术前水平,但前部基质仍可见反射增强,细条索状改变。术后随访观察后部角膜基质细胞一直未受明显影响。约1/2病例基质中可见细长针状结构,随着随访时间的延长,这种改变未见明显减少(图3)。
2.1.4角膜内皮手术前后,本组患者角膜内皮细胞大小和形态均未见明显变化(图4)。
2.2手术前后角膜上皮下神经纤维、基质细胞和内皮细胞密度的比较本组患者不同时间点角膜上皮下神经纤维密度比较,差异有统计学意义(F=3.529,P<0.05),术后1、3、6、12mo角膜上皮下神经纤维密度与术前相比均明显降低,差异有统计学意义(t=4.092、3.982、2.403、1.540,均P<0.05)。不同时间点角膜前部基质细胞密度比较,差异有统计学意义(F=5.014,P<0.05),其中术后1、3、6mo角膜前部基质细胞密度与术前相比均降低,差异有统计学意义(t=5.932、6.125、3.431,均P<0.05),术后12mo角膜前部基质细胞密度与术前相比略降低,但差异无统计学意义(t=0.382,P=0.708)。不同时间点角膜后部基质细胞密度和内皮细胞密度比较,差异均无统计学意义(F=0.707、0.651,均P>0.05),见表1。
2.3不良反应情况随访期间,本组患者均未出现任何与治疗相关的不良反应或角膜内皮细胞损伤,IVCM检查后均未出现角膜并发症。
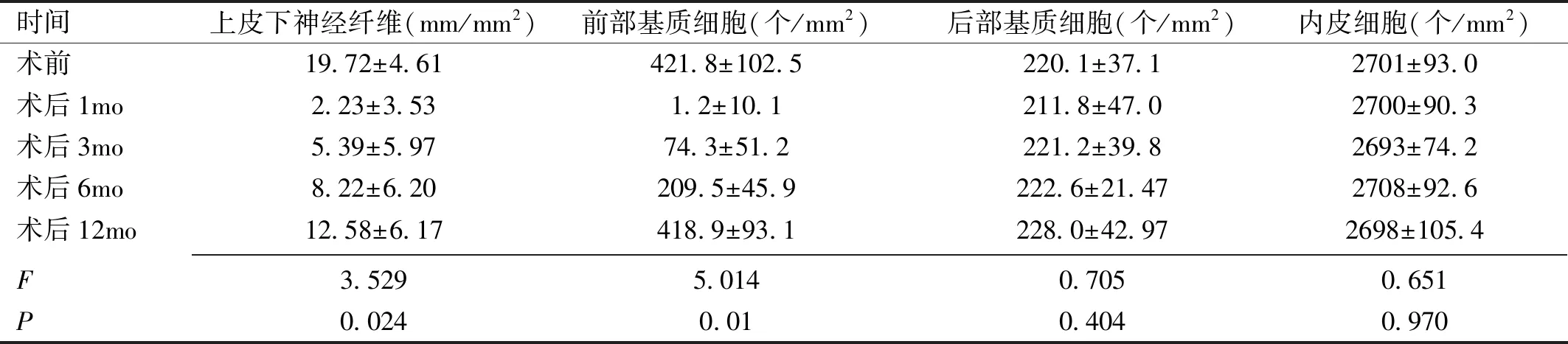
时间上皮下神经纤维(mm/mm2)前部基质细胞(个/mm2)后部基质细胞(个/mm2)内皮细胞(个/mm2)术前19.72±4.61421.8±102.5220.1±37.12701±93.0术后1mo2.23±3.531.2±10.1211.8±47.02700±90.3术后3mo5.39±5.9774.3±51.2221.2±39.82693±74.2术后6mo8.22±6.20209.5±45.9222.6±21.472708±92.6术后12mo12.58±6.17418.9±93.1228.0±42.972698±105.4 F3.5295.0140.7050.651P0.0240.010.4040.970
3讨论
利用核黄素和紫外线进行CXL最早是由Spoerl等[4]提出来的,CXL可以增加角膜组织硬度。CXL被认为是唯一一种可以延缓或阻止进展性圆锥角膜发展的“病理性方法”[5]。本研究中,我们应用IVCM观察CXL术后角膜各层细胞发生的变化。之前国内也有关于应用IVCM观察CXL术后角膜改变的相关报道[6],本研究主要侧重于对CXL术后角膜各层细胞变化的观察,这在国内相关文献中鲜有报道。
理论上,在深度超过300μm时紫外线能量及氧自由基均已不足,这样可以确保CXL对角膜内皮产生的损伤最小[7]。本组患者术后1~12mo随访中,角膜内皮细胞形态及数量均未见明显改变,这与既往研究结果类似的[8-10]。CXL术中角膜上皮被刮除,故术后常引起疼痛。术后给予配戴绷带型角膜接触镜,疼痛症状有所缓解。术后1mo时角膜上皮已经完全愈合,我们行IVCM检查发现术后1mo表皮细胞、翼状细胞、基底细胞出现大小异常、形态不规则。随着随访时间的延长,我们发现这种形态异常逐渐减小,直到术后3mo,表皮细胞形态几乎接近正常,而基底细胞变化较大,越接近前弹力层方向细胞形态变异越大,可见片状无细胞结构区。分析可能与CXL术主要作用于角膜胶原纤维有关,越靠近前弹力层,胶原纤维越密集,故基底细胞损伤越重,但是确切病理机制有待进一步研究。术后12mo基底细胞大小及形态趋于正常,表明CXL术对角膜上皮的影响是可以恢复的[11]。
本研究发现,CXL术后1、3、6mo角膜上皮下神经纤维显著减少或完全消失,直到术后12mo,角膜上皮下神经纤维仍然稀疏,未达到术前水平。本研究结果与Jordan等[8]研究结果相似,该研究选取38例圆锥角膜患者,结果发现CXL术后1mo时上皮下神经缺损率为71%,术后3mo时为55%,术后6mo时为18%,术后12mo时为7%,相互连接的神经纤维未形成之前表现为片段状。Knappe等[11]研究发现,CXL术后4mo时可以检测到角膜上皮下神经。这与本研究结果略有差别,分析可能与术后随访时间不同有关。Alessio等[9]研究发现,CXL术后18mo角膜上皮下神经纤维逐渐达到术前水平,直到术后4a,趋于稳定,这与本研究结果相似。说明上皮下神经的恢复需要更长的时间。研究表明,CXL术后早期阶段(2~4wk)中央角膜上皮下神经纤维完全消失[11,12-14],而在随后的12~24mo上皮下神经逐渐再生[13-14]。上述变化也说明CXL术后早期角膜敏感性降低。另有研究发现,CXL术后早期角膜上皮下神经密度降低,这种情况也同样发生在准分子激光角膜切削术(PRK)术后[15]。PRK术后4wk上皮下神经纤维开始再生,术后12mo仍未恢复到术前水平,术后24mo恢复到术前水平[16-17]。这与CXL术后上皮下神经再生的过程相似,然而目前还不清楚角膜上皮下神经纤维的缺失是由于角膜上皮损伤和核黄素/UVA治疗引起的,还是CXL术后早期角膜水肿IVCM不能观察到上皮下神经纤维导致[8]。
CXL术后早期最大的变化发生在基质层,特别是前、中基质层,典型表现为基质细胞消失,取而代之的是蜂窝状或网状高反射结构,主要累积于前、中部基质。本研究术后1mo前基质中几乎未见基质细胞,与Knappe等[11]研究结果相一致。而Mohammad-Naeim等[10]发现46%患者术后1mo未发现基质细胞,而54%患者可以发现少量基质细胞。既往研究表明,CXL术后早期,前部基质呈蜂窝状水肿,几乎所有前基质细胞均发生凋亡,类似于PRK术后[18]。我们研究发现,术后3mo时可见前基质出现少量基质细胞,与相关研究基本一致,表明CXL术后2~3mo角膜基质细胞开始修复[11-13]。同时我们发现术后6mo基质细胞数量未恢复到术前水平,并且前部基质仍可见反射增强,细条索状改变,并且随着随访时间的延长,基质细胞数量逐渐增加,到术后12mo前部基质细胞数量基本达到术前水平,这与Mohammad-Naeim等[10]研究结果一致。Jordan等[8]发现术后1mo时86%角膜基质细胞完全消失,术后1、3mo可以观察到散在的基质细胞,术后6mo基质细胞数量明显增加,术后12mo达到正常水平,这与本研究结果相似。前部基质水肿及基质细胞凋亡是由于上皮层、Bowman层、前部基质层损伤所致,但是目前的体外研究证实,相比单独使用紫外线引起前部基质细胞凋亡,CXL引起细胞凋亡会更严重[13]。
本研究中,CXL术后后基质细胞数量不受影响,这一结论与之前的研究结果一致[11,13-14]。另外,有研究报道,术后1mo时中部基质呈高反射带,这个区域内角膜基质细胞变成细长针状结构,呈高反射,随着时间的延长,这种结构逐渐消失,术后1a 60%患者存在细长的基质细胞,47%患者存在高反射带[8]。这些结构被假设为新合成的胶原,可能为活化角膜基质细胞的产物[9,11,13]。Kymionis等[19]注意到这种细长针状结构在随访过程中会发生从后基质到前基质的移位。最近的体外研究也表明,这种结构与短暂的角膜成纤维细胞生成有关,具有异常上皮基底膜的角膜会产生肌成纤维细胞,形成永久的haze或瘢痕[17,20-21]。
综上,本研究应用IVCM观察发现CXL术后早期角膜上皮下神经纤维显著减少或消失,前部基质层基质细胞几乎完全凋亡及基质水肿,后部基质层及内皮细胞层不受累;术后12mo,基质细胞几乎达到术前水平,而角膜上皮下神经纤维未达到术前水平,还需要更长时间恢复。此外,由于本研究纳入样本过少,故仍需进一步扩大样本量,延长术后观察时间,进行更深入的研究。

