老年压疮高危病人卧减压床垫翻身间隔时间的循证实践
据联合国预测,2050年我国老年人占比将超过35.1%。老年人普遍存在活动障碍、营养不良和长期卧床等压疮高危因素[1]。压疮也称压力性损伤,是指发生在皮肤和(或)皮下软组织的局限性损伤[2]。压疮容易并发多种问题,使住院时间延长3~5倍[1]。减压和定时翻身是预防压疮的基本措施,其中减压主要通过减压床垫实现,定时翻身则一般为每间隔2 h翻一次身,但近年来有研究认为使用减压床垫后翻身间隔时间可适当延长,目前可见报道的有3 h、4 h甚至6 h等多种观点,尚无统一结论,且相关研究质量参差不齐,翻身的间隔时间亟需循证护理支持。Johns Hopkins循证护理实践模式不仅开发了针对各种研究类型的评估工具,而且提供了证据转化的策略[3]。因此,本研究遵循Johns Hopkins循证实践模式,对压疮高危病人卧减压床垫的翻身间隔时间进行循证实践,旨在遴选出最佳建议,以减少压疮发生,合理利用现有卫生资源,提高护理质量。
1 资料与方法
1.1 一般资料 选取南京医科大学第一附属医院老年神经内科住院的压疮高危病人50例,年龄60~96岁。纳入标准:(1)住院时间≥48 h;(2)年龄≥60岁;(3) Braden评分≤16分且尚未发生压疮;(4)使用减压床垫;(5)自愿参与本研究并签署知情同意书。排除标准:(1)能自行翻身;(2)血浆白蛋白<30 g/L;(3)已有皮肤损伤;(4)干预不足7 d。终止标准:(1)出现压疮;(2)病情加重需紧急抢救;(3)死亡。选取入院时间为2018年3~4月的病人为对照组(25例),5~6月入院的病人为试验组(25例)。
1.2 方法
1.2.1 证据评价与综合:检索Cochrane循证医学数据库、澳大利亚JBI循证卫生保健数据库、美国国立指南数据库、Pubmed、CINAHL、Annual Review、Springer、中国生物医学文献数据库、中国期刊全文数据库、万方数据库、维普数据库等。中文检索词:压疮/压力性损伤/压力性溃疡/褥疮、翻身/翻身频率/翻身间隔时间;英文检索词:pressure ulcer/pressure sore/bed sore/pressure injury/decubitus ulcer、turn/reposition/repositioning intervals/repositioning schedules/repositioning frequency/weight shifts/turn hours/repositioning hours。文献纳入标准:(1)近5年的原始研究、综述和相关实践指南;(2)中文或英文出版。排除标准:(1)研究对象为已患压疮的病人;(2)动物实验。根据Johns Hopkins模式的《证据级别与质量指南》、《研究型证据评估工具表》、《非研究型证据评估工具表》、《单项证据总结工具》和《证据综合及建议表》等工具评定文献,最终纳入中英文文献共22篇(见表1)。基于对证据的整体评价与综合分析,推荐4 h翻身的文献数量最多且质量等级较高,因此最佳证据总结为:对于卧减压床垫的老年压疮高危病人而言,翻身间隔时间可延长为4 h。

表1 证据综合评定结果
1.2.2 试验方法:2组病人均使用YQ-P系列喷气式减压床垫(上海三和公司研发生产),对照组的翻身间隔时间为2 h,试验组的翻身间隔时间为4 h,连续试验7 d。每次翻身时记录翻身花费的时间、病人体位和受压部位的皮肤情况。试验结束后计算2组病人的压疮发生率和压疮前期症状发生率,并采用工时测量法统计护理工作量,采用自制调查表调查2组病人对试验期间翻身间隔时间的满意度,分为“非常不满意”、“不满意”、“满意”和“非常满意”,满意率=(非常满意例数+基本满意例数)/该组总例数×100%。
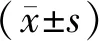
2 结果
2.1 病人的一般情况 2组病人的疾病类型包括脑出血、脑梗死、肺部感染、老年痴呆等。试验组与对照组的性别、年龄、Braden评分、血浆白蛋白和共病数量等指标的差异均无统计学意义。见表2。

表2 2组病人的一般情况比较(n=25)
2.2 压疮发生情况 2组病人均未出现压疮;试验组出现3例(12.00%)压疮前期症状,对照组出现1例(4.00%)压疮前期症状,2组差异无统计学意义(χ2=0.272,P=0.602)。
2.3 护理工作量 试验组和对照组每例病人每次翻身时长差异无统计学意义(P=0.263),试验组每天护理工作量和总护理工作量显著低于对照组(P<0.01)。见表3。
2.4 病人对翻身的满意率 试验组和对照组对翻身间隔时间的满意率分别为84.00%(17/25)和52.00%(13/25),差异有统计学意义(P=0.034)。见表4。
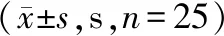
表3 2组病人的翻身护理工作量

表4 2组病人对翻身的满意率比较(n,n=25)
3 讨论
3.1 间隔4 h翻身不增加卧减压床垫病人的压疮发生率 本研究结果显示,与每隔2 h翻身相比,4 h翻身并不会增加压疮发生率,这与张晓辉[7]的研究结果一致。谢晓宁等[14]采用红外测温仪检测病人受压部位的皮肤温度,发现间隔2 h、3 h和4 h翻身对使用气垫床的老年病人受压部位皮肤温度没有影响(P>0.05)。原因可能为当组织受压时间≥2 h时,引起细胞损伤的压力阈值并不随着时间延长而出现明显变化,此时压疮的主要影响因素为压力的大小而非时间[26]。因此与2 h翻身相比,4 h翻身并不会增加压疮发生率。此外,减压床垫的应用也降低了压疮发生的风险,其作用原理是使皮肤避免潮湿而滋生细菌,同时分散身体压力,从而达到减压效果[27]。
3.2 间隔4 h翻身可减少护理工作量 本研究显示, 4 h翻身组比2 h翻身每例病人每天可节省护理工作量40 min,25例病人则每天可节省16.67 h,一年可节省6083.33 h,相当于760.42个工作日。Paulden等[15]的研究也显示,若将翻身间隔时间由2 h改为4 h,每例病人每天可节约护理工作量51.4 min。压疮高危病人大都病情危重,身上可能带有多种管道甚至约束带,床旁仪器多,护士翻身时往往需耗费大量时间和精力。将翻身间隔时间由2 h延长至4 h,可使护理工作量减少一半。
3.3 间隔4 h翻身可提高病人的满意度 本研究采用满意率评价病人的主观感受,结果显示4 h翻身组病人的满意率显著高于2 h翻身组。张玉红等[11]的Meta分析结果显示,尽管4 h翻身的病人较2 h翻身病人的疼痛没有减轻(P=0.38),但其舒适度得以提高(P=0.03)。压疮高危病人多数伴有骨折、手术切口和各种管道,在翻身过程中易引起病人疼痛、脑疝、导管移位等问题[28]。此外,夜间频繁翻身还会影响病人休息,不利于疾病康复,甚至引起病人及家属的强烈不满,引发护患冲突。因此,将翻身间隔时间延长至4 h可减轻病人不适,提高病人满意度。
此文通过Johns Hopkins循证实践模式的应用,证实了对于卧减压床垫的老年压疮高危病人而言,相比每间隔2 h翻身,4 h翻身1次不增加压疮的发生风险,而且能减少护理工作量,提高病人的满意度。但该循证护理实践纳入的病人例数较少,今后可开展大样本、多中心的随机对照试验,并长期监测干预效果,评价院内不良事件发生率、病人情绪和经济学等指标,还可针对不同群体采取不同的翻身策略,将预防压疮的最佳翻身间隔时间细化,形成一套完整的翻身标准体系,为临床护士提供参考,以有效预防压疮,减轻病人痛苦,提升护理质量。

