中国恶性肿瘤流行情况及防控现状*
恶性肿瘤已成为危害中国居民健康的主要原因。根据GLOBOCAN2018显示,全球恶性肿瘤新发病例约1 808万例,死亡病例约956万例,中国分别约占23.7%和30%[1],发病率和死亡率均高于全球平均水平。由于人口老龄化、工业化、城市化进程的加剧,生活方式的改变等原因,中国癌症负担仍会增加。此外,危险因素的多样性和不明确性使癌症防控十分困难。本文就目前中国肿瘤流行病学及其防控现状以及亟待解决的问题予以分析。
1 中国恶性肿瘤流行病学特征
1.1 发病率
据全国肿瘤登记中心最新数据显示,2014年中国恶性肿瘤新发病例数380.4万例(男性211.4万例,女性169.0万例),平均每天约有10 400人诊断为癌症。其中城市地区新发病例数为226.4万例,农村地区为154.0万例。2014年全国恶性肿瘤发病率为278.1/10万(男性301.7/10万,女性253.3/10万)。城市和农村(248.9/10万)相比,城市发病率较高,为302.1/10万。调整年龄结构后,发病率显著下降,且二者差异缩小,但趋势并未改变(城市vs.农村为197.0/10万vs.182.6/10万)[2]。不同地区相比,华南地区发病率最高,其次是东北和华东地区,西南地区发病率最低[3]。
根据2014年恶性肿瘤发病数得出发病前十位的恶性肿瘤依次是肺癌、胃癌、结直肠癌、肝癌、乳腺癌、食管癌、甲状腺癌、子宫颈癌、脑瘤、胰腺癌,占全部恶性肿瘤发病的77%(图1)。其中男女性最常见的肿瘤分别是肺癌和乳腺癌。2014年肺癌和女性乳腺癌新发例数分别为78.1万和27.9万[2]。2000年至2014年间,农村地区肺癌总体发病率呈上升趋势,且上升幅度大于城市地区[4],但其发病率仍小于城市地区。与肺癌不同,乳腺癌发病呈发达地区较高,欠发达地区较低,城市发病率显著高于农村的特点[5]。
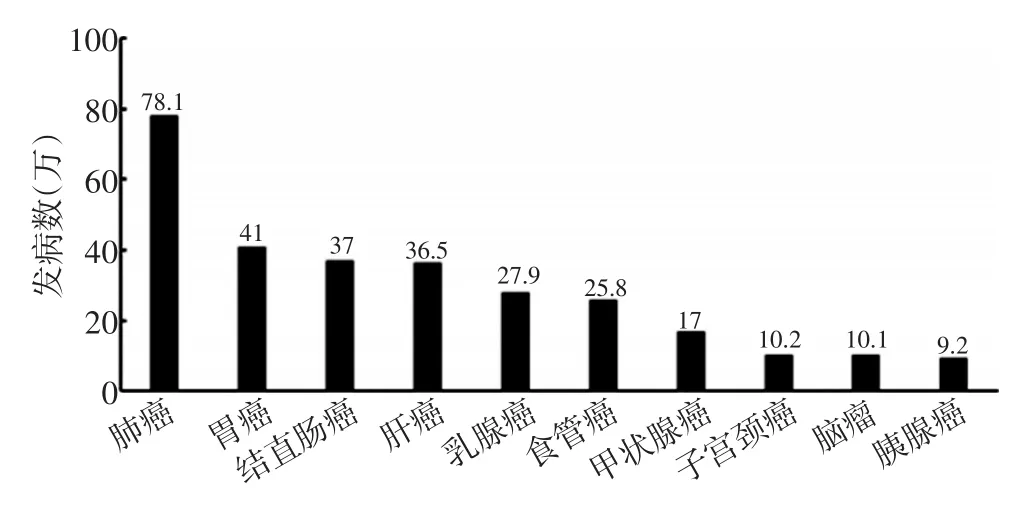
图1 2014年中国前10位恶性肿瘤发病情况
1.2 死亡率
2014年由癌症导致的死亡数为229.6万例(男性145.2万例,女性84.4万例)。农村低于城市,为99.0万例。2014年全国恶性肿瘤死亡率为168.0/10万(男性207.2/10万,女性126.5/10万)。城市和农村相比,城市的死亡率较高(174.3/10万vs.160.1/10万)。调整年龄结构后,城市死亡率低于农村(103.5/10万vs.111.6/10万)[2]。不同地区死亡率相比,华东地区死亡率最高,东北和中部地区次之,华北地区最低[3]。
根据2014年恶性肿瘤死亡数得出死亡前十位恶性肿瘤依次是肺癌、肝癌、胃癌、食管癌、结直肠癌、胰腺癌、乳腺癌、脑肿瘤、白血病、淋巴瘤,占全部恶性肿瘤死亡的83.4%[2](图2)。肺癌是男性和女性最常见的死亡原因,居同期恶性肿瘤死亡原因第一位。

图2 2014年中国前10位恶性肿瘤死亡情况
1.3 年龄别发病率及死亡率
恶性肿瘤发病率在0~39岁组较低,40岁后人群发病率显著增加,75~80岁年龄组达到最高水平,之后有所下降,男女性年龄别发病率变化趋势相同。低年龄组中(20~50岁),女性发病率略高于男性,而随着年龄增加(50岁以上人群),男性的发病率显著大于女性。60~64岁组的人群发病数最高[3]。
恶性肿瘤死亡率随年龄的变化趋势与发病率相似,均在40岁以上人群中显著增加,80岁年龄组出现折点,随后增长趋势逐渐平缓。不同年龄组相比,男性死亡率均大于女性,男性在65~69岁组死亡数最高,女性晚于男性,75~79岁年龄组死亡数最高[3]。
1.4 生存率
2003年至2005到2012年至2015年间,癌症生存率呈现明显增加趋势,由30.9%增加至40.5%(图3)。子宫颈癌、甲状腺癌、骨肿瘤的5年生存率均呈现不同程度的增加。在所有癌症中,生存率最低的癌症是胰腺癌(7.2%),最高的是甲状腺癌(84.3%)[6]。长期占据中国癌症发病和死亡第1位的肺癌生存率也呈现增加趋势,由16.1%增加至19.7%。不同地区相比,城市生存率大于农村,但农村生存率增加幅度显著大于城市,每年平均增加3.9%。其次,相对生存率与年龄呈负相关趋势,年龄越大,生存率越低,45岁以下人群的相对生存率比75岁及以上人群高43.3%[6]。

图3 2003年至2015年中国5年标准化相对生存率变化趋势
1.5 发病率及死亡率的时间变化趋势
2000年至2011年间,男性癌症发病率平稳,但女性发病率明显增加。其中男性胰腺癌、结直肠癌、脑瘤、前列腺癌、膀胱癌和白血病的发病率增加。女性结直肠癌、肺癌、乳腺癌、宫颈癌、子宫体癌、甲状腺癌发病率逐渐攀升。男女性胃癌、食管癌、肝癌发病率均呈下降趋势[7]。
2004年至2005年第3次中国居民死因回顾性调查结果显示,中国恶性肿瘤死亡率居世界较高水平。比20世纪70年代第1次死因调查死亡率增加了83.1%,比90年代第2次死因调查增加了22.5%[8]。近年来,标准化死亡率虽呈下降趋势,粗死亡率仍呈增加趋势,实际死亡数从2000年的51 090人增加至2011年的88 800人[7]。
2 主要危险因素
2.1 年龄
年龄是导致恶性肿瘤发生最常见的危险因素,随着年龄的增加,致癌因素的累积效应、机体修复功能消退,基因突变风险增大以及免疫系统功能减弱,癌症的发生风险显著增加[9]。近年来中国恶性肿瘤的发病率呈持续上升趋势,但调整年龄后变化不大,表明人口老龄化和预期寿命增加是中国恶性肿瘤发病率上升的主要原因。从发病平均年龄看,2000年至2014年的恶性肿瘤发病平均年龄呈增加趋势,平均每年增加约0.11岁,调整年龄结构后,却呈现下降趋势,表明这主要由人口老龄化所致[10]。预计到2050年,中国65岁及以上人口达4亿,占总人口的26.9%,其中80岁及以上人口为1.5亿[11]。因此,年龄因素是中国未来癌症发病率升高最主要的原因。
2.2 不良生活方式
据估计2013年,52%的男性和35%的女性癌症死亡病例与不良生活方式有关[12]。不良生活方式包含吸烟、饮酒、不规律饮食、缺乏体育锻炼等。其中吸烟是导致癌症发生的主要危险因素,20%~30%的癌症发病与吸烟有关,其次是饮酒与肥胖[13]。近年来,关于缺少体力活动与癌症危险性之间的联系逐渐被国际重视,研究表明常规的体育锻炼可以降低胃癌发病风险[14]。另外,中国癌症呈现明显地理分布特点,主要与不同地区饮食习惯有关,例如胃癌集中于西北和沿海各省[15],主要是与该地区有吃虾油、腌制鱼干等习惯有关[16]。而湖南长沙以食槟榔著称,口腔癌居多[17]。现今,随着膳食结构的改变,高脂、高蛋白、高糖饮食以及缺乏蔬菜水果摄入等极大增加了中国大肠癌发生风险[18-19]。
2.3 感染
感染是癌症发生发展的主要因素。2012年全球约有210万的病例与感染有关,中国(74万)占35.2%。Epstein-Barr virus、Helicobacter pylori、Human papillo⁃mavirus以及肝炎病毒分别与鼻咽癌、胃癌、宫颈癌、肝癌的病因有关。当机体感染微生物之后,产生慢性炎症导致高水平的DNA甲基化,从而使表观遗传学发生改变[20]。虽然肿瘤和微生物之间的关系尚不明确,但通过疫苗的引入可以很大程度的降低癌症的发生风险[12]。如中国在2002年,将乙型肝炎疫苗纳入常规计划免疫,这使得肝癌的发生率显著下降[21]。随着中国HPV疫苗上市和普遍应用,宫颈癌疾病负担有望下降。
2.4 家族史
正常细胞在物理、化学、生物等致癌因子的作用下,导致原癌基因和抑癌基因突变失去其正常的监控和调节能力,而转变为癌细胞,或者是由于自身癌基因存在癌症的发病风险高于一般人群。家族性结肠腺瘤性息肉是由APC基因突变导致的一种常染色体显性遗传性疾病,具有很高的癌变倾向,50%的患者15岁开始出现腺瘤,35岁后这一数量可增加至95%,癌变机率为100%[22]。但这种癌变可以通过合适的预防措施而避免。此外,有研究表明,乳腺癌、胃癌等也与遗传具有一定相关关系[23-24],并呈现出明显家族聚集性,这也可能是由于彼此生活紧密,暴露于某些共同危险因素机率较大导致[25-26]。总体而言,癌症虽与遗传有关,具有一定的遗传倾向,但个体是否发病还取决于环境、生活方式等外界因素的综合作用。
2.5 其他
癌症的发生发展是多因素综合作用的结果。除以上提及的危险因素外,空气污染、职业暴露、社会地位等也与癌症的发生有关。工业化的发展导致近年来空气污染逐渐加重,长期暴露于这种环境明显增加肺癌的发病风险。研究表明周围环境中PM2.5(fine particulate matter≤ 2.5 μm)每增加10μg/m3,肺癌的发病风险则增加1.43倍[27]。此外,职业暴露等如接触石棉、灰尘也会增加肺癌发病风险[28]。面对环境与职业等可调节因素,政府需积极采取干预措施降低危险因素暴露水平以降低其危害。
3 中国恶性肿瘤防控现状
3.1 癌症防治政策
癌症是严重危害中国居民健康的主要疾病之一,也是重大公共卫生问题。为做好癌症防控,降低恶性肿瘤疾病负担,中国出台了一系列文件推动癌症防控工作。“七五”期间推出的《全国肿瘤防治规划纲要(1986~2000)》,是全国开展肿瘤防治工作的第一个纲领性文件。随后,卫生部颁布了《中国癌症预防与控制规划纲要(2004年~2010年)》指导恶性肿瘤防控工作,明确表示以“预防为主”,“农村为防治重点”的指导原则,并逐步完善恶性肿瘤登记系统。随着医疗水平的不断进步,癌症不再是不治之症,经过有效治疗,5年生存率得到大幅度提升,目前癌症已归类为慢性病范畴。2012年,原国家卫生部等15个部门联合推出《中国慢病防治工作规划(2012~2015年)》及紧随其后的《中国癌症防治三年行动计划(2015~2017年)》极大地推动了中国恶性肿瘤防控工作。2016年10月25日印发并实施的《“健康中国2030”规划纲要》,其强调到2030年,总体癌症5年生存率需提高15%,这一目标的实现依赖于早诊早治项目的实施、人群早诊早治意识的培养以及人群对常见慢性病的防控理念等,因此,实现这一目标还有一定的差距。2017年初,依据《“健康中国2030”规划纲要》制定的《中国防治慢性病中长期规划2017~2025》强化慢性病早期筛查和早期发现,推动由疾病治疗向健康管理转变。中国在恶性肿瘤防控的不同阶段颁发不同性质的文件以指导工作,设定目标,期望未来中国的癌症防控会做得更好。
制定癌症防控相关的政策、规划,必须全面了解中国癌症负担。加强疾病监测亦是中国癌症防控的工作重点。至今,全国共成立21个省级癌症中心,574个以人群为基础的肿瘤登记点,覆盖人口约4.3亿,并定期发布中国肿瘤登记年报数据,长期监测恶性肿瘤疾病负担及其变化趋势,为健康医疗提供数据支撑。
3.2 恶性肿瘤的三级预防
3.2.1 一级预防 从根本上降低癌症的发病率必须从病因出发,这是最具备成本效益的长期战略。研究表明,40%的癌症患者通过合理的预防措施可以避免罹患癌症[29]。中国针对目前已知的危险因素,开展人群干预措施,有效控制了癌症危害及其危险因素暴露水平。如吸烟,是导致癌症的主要可控的危险因素。2006年自《烟草控制框架公约》正式在中国实施后,各地也陆续出台一些控烟政策,通过立法、提高烟草税率等措施,中国公共场所的吸烟率大幅度下降,但中国疾病预防控制中心发布的《2015中国成人烟草调查报告》中指出,中国的烟草消费流行,人群对烟草危害认识仍需提高。这将是未来慢性病防控的主要难题。此外,疫苗接种对降低和感染因素直接相关的癌症(肝癌、宫颈癌等)负担是最经济有效的办法。中国于2002年将新生儿乙型肝炎疫苗纳入国家免疫规划,2007年,将甲型肝炎疫苗等纳入国家免疫规划,推广新生儿乙肝疫苗接种后,5岁以下儿童乙肝病毒表面抗原携带率从1992年的9.67%降至2014年的0.32%,降幅达97%[30]。在个人层面,通过倡导健康生活方式,普及健康知识,提高人群的知、信、行,以督促居民做好个人健康管理。
3.2.2 二级预防 中国癌症患者存在临床晚期居多,预后不良等显著特点。以胃癌为例,中国胃癌90%属于进展期,诊治率低于10%,远低于日本(70%)和韩国(50%)[31]。因此,癌症早发现、早诊断是治疗癌症、延长生存率的关键。根据相关研究,自2005年中国陆续开展了一系列癌症筛查计划,有效提高了癌症早诊率和生存率。2005年启动的农村癌症早诊早治项目到2017年已有252个筛查点,其中上消化道癌188个、结直肠癌33个、肝癌13个、鼻咽癌7个、肺癌11个。上消化道癌早诊早治适宜技术正在大范围推广,且效益明显,86%的患者得到有效治疗。针对城市高发的肺癌、乳腺癌、结直肠癌、上消化道癌(食管癌和胃癌)、肝癌五大癌症,2012年启动的城市癌症早诊早治项目,至2018年已扩大到20个省份,完成了300万人高危风险评估,其中130万人群为高危人群,占比43%。过去十多年中,淮河流域内的河南、江苏、安徽、山东四省水污染备受关注,引起党中央高度重视,并于2007年启动淮河流域癌症早诊早治项目。针对于污染相关,对当地负担较重的食管癌、胃癌、肝癌开展人群筛查和早诊早治工作。目前该项目已覆盖32个县(区)。除此之外,各地方财政也积极投身到恶性肿瘤防控,支持癌症防控工作,同时结合新农合、城镇医疗保险等大病保险,有效缓解贫困地区经济负担。
研究表明开展以人群为基础的癌症筛查项目可以有效降低疾病负担,但并不是所有癌症均适用。例如在人群中实行基于PAS的前列腺癌筛查和甲状腺癌筛查,易导致过高的假阳性、过度诊断和过度治疗,增加人群心理负担和资源浪费[32-33]。因此,开展人群筛查项目需要在考虑本国国情的前提下,依托于前期工作基础,充分考虑筛查利与弊,从而制定出全面、可行、稳健的筛查策略,力求将筛查的效益最大化。
尽管目前恶性肿瘤筛查取得了显著成效,但仍存在许多问题,比如筛查效果评价标准不一、缺乏有效筛查技术以及如何选择新型分子标志物。如何处理筛查导致的心理负担和过度治疗[34-35]。进一步优化筛查技术和方案将是下一步需要解决的问题。
3.2.3 三级预防 根据195个国家和地区全球医疗质量和可及性排名显示,中国Healthcare Access and Quality Index(HAQ)指数排名从2015年的全球第60位[36],提高到2016年的第48位[37]。这一成就展现了中国在持续提升医疗质量水平和医疗技术能力等方面做出的不懈努力。截至目前中国已成立36个国家级医疗质控中心、28家省级肿瘤医院,市级、区级、县级肿瘤医院也正在快速发展,并制定了一系列诊治指南,例如,中华人民共和国国家卫生和计划生育委员会印发的宫颈癌、结直癌等五种恶性肿瘤规范化诊疗指南,医疗质量逐渐走向规范化、精准化。“单病种、多学科”诊疗模式也逐步兴起,不同学科专家可为患者制定更加准确、有效的个体化诊疗方案,最大限度地减少误诊、误治,从而提高患者诊治质量。另外,心理治疗也是癌症治疗的主要辅助手段,有助于提高治疗效果和促进康复。医护人员通过关心和鼓励患者,帮助患者重新建立自信心。
4 结语
降低发病率、死亡率,提高生存率、早诊率仍是目前中国肿瘤防控的突破点。此外,中国的“重医疗而轻预防”医疗机制亟待改变。应当将更多的经费用到基本公共卫生服务上,建立行之有效的公共卫生服务体系,改善疾病监测系统,而不是一味投资在医疗体系上。控制癌症的发生发展,必须做到防治结合,如何实施系统的预防措施,有效降低癌症发病率和死亡率是目前亟待解决的问题。

