松果体区实性肿瘤影像诊断分析
张静, 郑君惠, 黄飚
松果体区是第三脑室后缘上部的区域,松果体区肿瘤分别占成人及儿童神经系统肿瘤的不足1%和3%~8%[1-2],但松果体区域的解剖结构较复杂、组织成分较多,故发生在此区域的肿瘤种类也相应较多,从良性肿瘤到高度恶性肿瘤之间不等;肿瘤的病理组织类型不同,治疗方法及预后也不同,如部分生殖细胞瘤对放射治疗较为敏感且预后较好[3-4],部分无症状脑膜瘤可定期随访观察,所以明确肿瘤的病理组织类型可以影响或干预临床的治疗决策,结合影像学表现及临床资料尽可能明确肿瘤的病理诊断具有重要意义[5]。本文对松果体区实性肿瘤的CT及MRI表现进行分析,探讨其影像学表现及诊断要点。

表1 松果体区常见实性肿瘤影像学特征
材料与方法
1.病例资料
搜集2008年12月-2018年3月本院经病理证实或经临床诊断确诊的43例松果体区实性肿瘤。男37例,女6例,年龄1~58岁,平均24.20岁。患者病程长短不一;临床表现取决于肿瘤的位置,主要包括:颅内高压、梗阻性脑积水及内分泌紊乱(头痛、呕吐、视力障碍、听力下降、共济失调、发育迟缓及性早熟)等;其临床表现无特异性。
2.检查方法
43例病例中,7例仅行CT平扫;23例仅行MR平扫加增强;13例同时行CT及MRI检查者(CT平扫+MR平扫1例;CT平扫+MR增强12例)。CT检查使用GE 64层或Philips 256层CT机螺旋扫描,管电压:120 kV,管电流300 mAs,扫描层厚5 mm,层间距5 mm,重建层厚1 mm;对比剂使用碘帕醇(370 mg I/mL),剂量1.0 mL/kg。MRI检查用采用GE及Philips 1.5T或3.0T超导MR仪,8通道相控阵头颅线圈,患者均接受横轴面T1WI、T2WI、液体衰减反转恢复T2WI(T2-FLAIR)及T1WI增强扫描(横轴面、冠状面、矢状面);对比剂采用钆喷酸葡胺(Gd-DTPA),剂量0.1 mmol/kg;视野24 cm×24 cm,矩阵256×256,层厚5 mm,层间距1.0 mm。
3.图像分析
图像评价由有经验的放射科医师3人共同阅片,观察CT、MRI图像,达成一致意见。观察内容包括:病灶大小、形态、边界、与周围组织关系、密度、信号及强化方式等。
结 果
43例松果体区实性肿瘤中,生殖细胞瘤25例,松果体实质细胞肿瘤(包括松果体瘤、中间分化的松果体实质瘤、松果体母细胞瘤)10例,神经上皮源性肿瘤4例,脑膜瘤4例(表1)。
1.生殖细胞瘤
生殖细胞瘤25例,均为男性,年龄12~37岁,中位年龄19岁。手术病理证实18例;临床诊断性放疗确诊7例,其中4例放疗后病灶缩小,3例完全消失。CT平扫表现:边界清楚的等或稍高密度肿块,25例病例中,行CT检查的14例,肿瘤内部或周边均可见钙化灶(图1),MRI检查T1WI呈等信号,T2WI呈等、稍低信号,增强扫描可见明显均匀强化;2例患者首诊时已经出现脑膜转移(图2)。
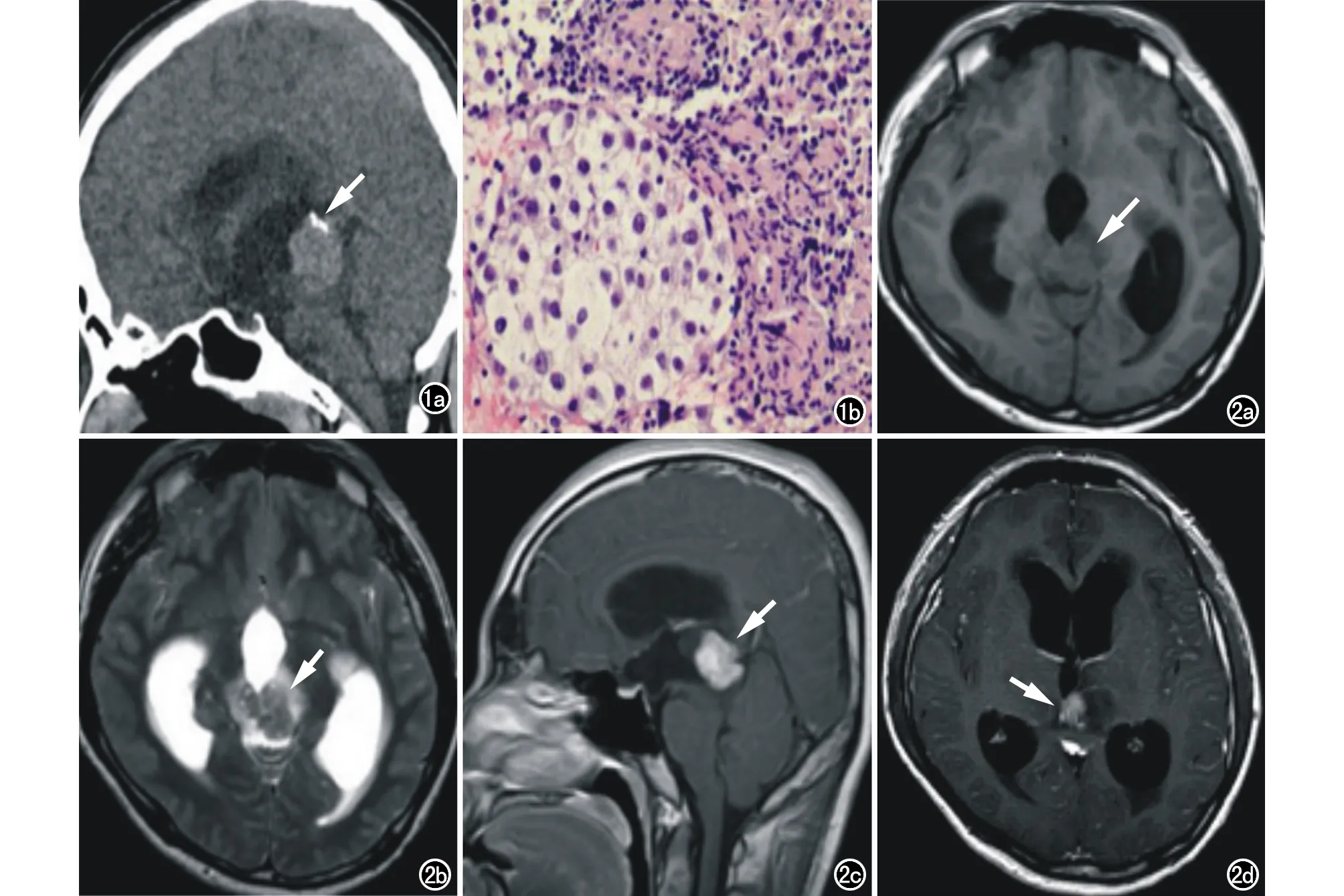
图1 男,12岁,生殖细胞瘤,反复头晕、呕吐伴精神疲倦20天。a) CT矢状面重组示松果体区类圆形稍高密度占位(箭),边界清楚,肿瘤周边可见钙化; b) 免疫组化显示肿瘤细胞CK(-),LCA(-),CD117(),CD30(-),OCT3/4(),SALL4(),PLAP(-),Ki67(60%+)。 图2 男,21岁,生殖细胞瘤,头痛、复视1个月,加重1周。a) T1WI示松果体区低信号占位(箭),边界清楚,周边可见长T1水肿带; b) T2WI示病灶呈等稍低信号(箭),周边可见长T2水肿带; c) 增强扫描矢状面示病灶明显均匀强化(箭),周边水肿带未见强化; d) 增强扫描横轴面示双侧大脑半球部分脑沟线样强化(箭),考虑脑膜转移。
2.松果体实质细胞瘤
10例松果体实质细胞瘤中,松果体细胞瘤3例,中间分化的松果体实质瘤3例,松果体母细胞瘤4例。
松果体细胞瘤(pineocytoma,PC)中2例为成人(分别为58岁、54岁),1例为儿童(4岁)。2例行CT平扫,3例均行MRI增强检查;CT扫描示肿块边界清楚,呈稍高密度,密度欠均匀;T1WI呈低信号,T2WI呈稍高信号,边界清楚,增强扫描明显强化(图3)。
中间分化的松果体实质瘤(pineal parenchymal tumor of intermediate differentiation,PPTID)3例,2例女性(分别为7岁、11岁),1例男性,33岁。3例病例中2例行CT平扫,表现为高密度软组织肿块,1例边界清楚,形态规则;1例边界不清楚,呈分叶状,且肿瘤内部可见囊变、坏死(图4)。3例均行MRI增强检查,T1WI呈稍低信号,T2WI呈等稍高信号,增强扫描不均匀强化(图4);2例边界尚清楚,形态尚规则,信号均匀;1例边界欠清、分叶状软组织信号影,内部信号不均匀,可见囊变坏死。
松果体母细胞瘤(pineoblastoma,PB) 4例,男3例,女1例,均为儿童,年龄分别为1岁、3岁、4岁及11岁。4例均行MRI增强检查,表现为松果体区占位,肿瘤形态不规则,呈分叶状,内部可见出血、囊变,增强扫描明显不均匀强化(图5)。
3.神经上皮源性肿瘤
神经上皮源性肿瘤4例,其中2例为毛细胞型星形细胞瘤(WHO Ⅰ级),2例为间变型星形细胞瘤(WHO Ⅲ级)。2例毛细胞型星形细胞瘤均为男性,分别为12岁、27岁。2例均行MRI增强检查,T1WI显示病灶呈稍低信号,T2WI呈稍高信号,信号均匀,形态规则,边界清楚,增强扫描轻度强化(图6)。2例间变型星形细胞瘤均为中老年人,年龄分别为58岁、54岁;T1WI呈低信号,T2WI呈高信号,信号不均匀,增强扫描可见明显花环状强化(图7)。
4.脑膜瘤
脑膜瘤4例,男、女各2例,均为成年人,年龄分别为46岁、56岁;33岁、54岁。1例行CT平扫,3例行MRI增强扫描。CT表现为稍高密度,瘤内可见钙化灶,肿瘤边界清楚。MRI表现:松果体区占位,形态规则,边界清楚,信号均匀,T1WI呈等信号,T2WI呈稍高信号,增强扫描明显均匀强化,4例均可见“脑膜尾

图3 男,4岁,松果体细胞瘤,反复呕吐1年,步态不稳1个月余;a)T1WI示松果体区类圆形低信号病灶(箭),形态规则,边界清楚;b)T2WI示病灶呈稍高信号(箭);c)增强扫描示病灶明显强化(箭)。

图4 女,11岁,中分化的松果体实质细胞瘤,WHO Ⅱ~Ⅲ级,因反复头痛、头晕4个月,加重伴呕吐1周入院。a)CT平扫示松果体区高密度软组织肿块(箭),边界清楚,形态尚规则;b)T1WI示松果体区团块状低信号病灶,边界清楚(箭);c)T2WI示病灶呈稍高信号(箭);d)增强扫描示病灶明显不均匀强化(箭)。图5 女,4岁,松果体母细胞瘤,WHO Ⅳ级,头痛1个月余。a)T1WI示松果体区团块状囊实性异常信号灶,呈分叶状,实性部分呈高低混杂信号(箭);b)T2WI示病灶呈等高混杂信号(箭);c)T2WI示肿块囊性部分分层(箭),上层高信号、下层低信号;d)增强扫描示实性部分明显不均匀强化(箭)。
讨 论
松果体区域组织成分较复杂,肿瘤类型较多,但较常见实性肿瘤主要包括:生殖细胞瘤,松果体实质细胞瘤,神经上皮源性肿瘤,脑膜瘤等;松果体区肿瘤的临床症状主要为梗阻性积水引起的颅内高压以及内分泌紊乱等,本组梗阻性脑积水出现率86%,部分表现为情绪异常或视力障碍。
松果体区域的解剖结构复杂,熟悉松果体区解剖,能在一定程度上帮助影像科医生更准确的判断肿瘤来源[6]。另外肿瘤与大脑静脉的关系也对影像科医生鉴别肿瘤是否来自松果体区域有一定帮助(图9)。如果肿瘤来自松果体区,当肿瘤较大时则会推压大脑内静脉向前向上移位;肿瘤来自第三脑室时,当肿瘤较大时则推压大脑内静脉向后向上移位;了解松果体区解剖关系可帮助影像科医生鉴别肿瘤来源,但肿瘤体积较大时,鉴别较困难。
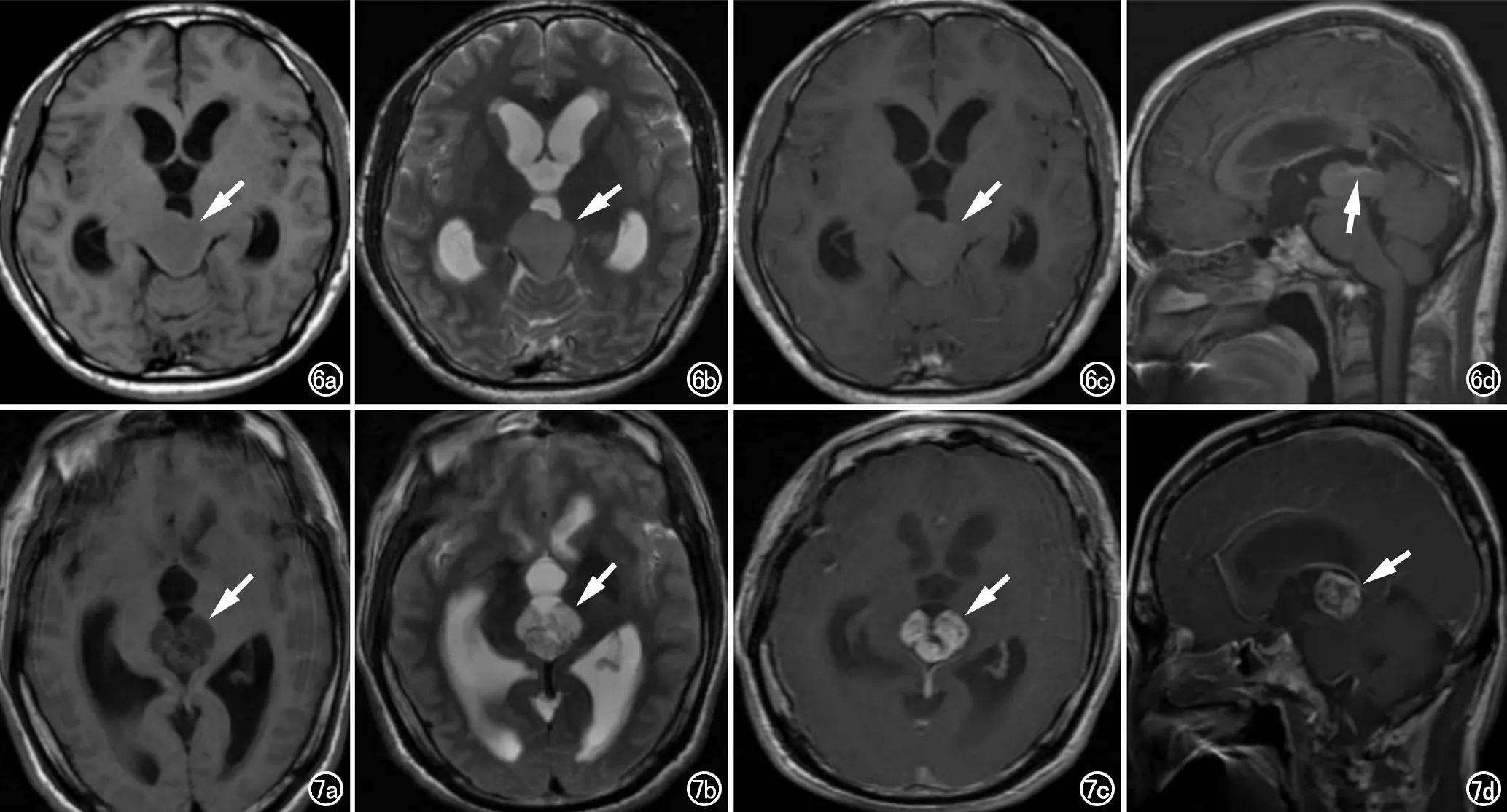
图6 男,27岁,毛细胞型星形细胞瘤,WHO Ⅰ级。a)T1WI示松果体区等稍低信号肿块(箭),信号均匀,边界清楚,中脑导水管受压变窄;b)T2WI示病灶呈等信号(箭);c)横轴面增强扫描示病灶轻度强化(箭);d)矢状面增强扫描示病灶轻度强化(箭)。 图7 男,54岁,间变型星形细胞瘤,IDH野生型,WHO Ⅲ级,头痛、头晕1个月余。a)松果体区异常信号影(箭),边界清楚,信号不均匀,T1WI呈低信号,内部可见少许斑点状稍高信号;b)T2WI示病灶呈高信号为主高低混杂信号(箭);c)横轴面增强扫描示病灶呈明显花环状强化(箭);d)矢状面增强扫描示病灶呈明显花环状强化(箭),大脑大静脉轻度向上移位。

图8 男,46岁,脑膜瘤,纤维母细胞型,WHOⅠ级,头颅外伤后发现松果体区占位7天。a)T1WI示松果体区类圆形等稍低信号病灶(箭);b)T2WI示病灶呈等稍高信号(箭);c)矢状面增强扫描示病灶明显均匀强化,可见脑膜尾征(箭)。
生殖细胞瘤是松果体区最常见的实性肿瘤,好发于青少年及青年男性,男女比例约5:1~22:1[7],本组25例均为男性,中位年龄为19岁。生殖细胞瘤WHO分级征”(图8)。
Ⅱ~Ⅲ级,肿瘤可浸润性生长,也可沿脑膜转移或脑脊液播散转移[6,8],本组中2例患者出现脑膜转移。部分生殖细胞肿瘤具有高度的放射敏感性,单独使用放射治疗便可治愈[4,9-10],本组临床诊断性放疗确诊生殖细胞瘤7例,7例病灶放疗后均明显缩小,其中3例病灶消失。颅内生殖细胞瘤多见于松果体区,还可合并鞍上、基底节区及丘脑病灶,文献报道颅内多发生殖细胞瘤发生率约占全部生殖细胞瘤的4%~20%[11-12],本组病例4例为多发生殖细胞瘤,占所有生殖细胞瘤病例的16%。脑脊液或外周血中人绒毛膜促性腺激素(β-HCG)或甲胎蛋白(AFP)升高对生殖细胞瘤的诊断具有支持作用[13-15],但上述指标正常并不能排除生殖细胞瘤;本组3例患者外周血β-HCG和AFP升高,其余22例无升高。相关报道表明,患者血清和/或脑脊液中胎盘碱性磷酸酶(PLAP)活性升高对诊断颅内生殖细胞瘤具有极高的敏感性及特异性[16]。本组病例未行脑脊液PLAP活性检查。松果体区生殖细胞瘤CT表现为圆形或类圆形肿块,边界清楚,等或稍高密度,密度较均匀,钙化的松果体被肿瘤包裹或位于肿瘤周边[6,17];本组行CT检查的14例病例中,均可看到此征象。MRI表现为T1WI等低信号,T2WI等/稍低信号,边界清楚,信号均匀,增强扫描明显均匀强化。结合发病率、年龄、性别、实验室检查结果、CT及MRI表现等特点可明显提高生殖细胞瘤的诊断信心。本组病例中有2例患者术前误诊为生殖细胞瘤,1例为4岁男性患者,1例为11岁女性患者,松果体区生殖细胞瘤好发于青少年,较少发生于10岁以下患者,且少发生于女性患者,因此,对于松果体区生殖细胞瘤,患者年龄、性别及发病率很重要,临床工作中切勿忽略这些诊断信息。
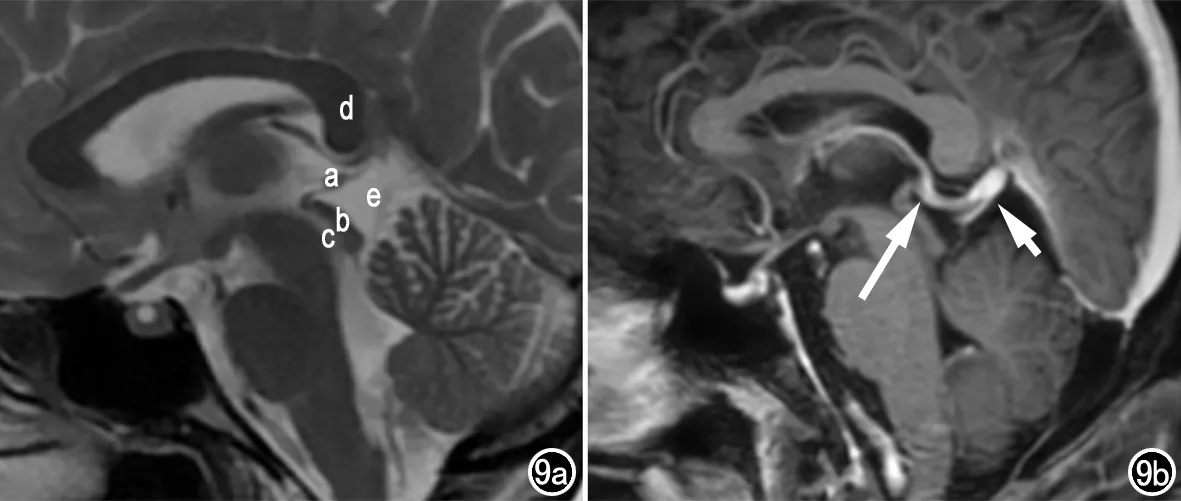
图9 松果体区解剖。a) a为松果体,b为顶盖,c为中脑导水管,d为胼胝体,e为四叠体池; b) 矢状面示大脑内静脉(长箭)和大脑大静脉(短箭)。
松果体实质细胞肿瘤:2016年中枢神经系统肿瘤WHO分类中[18-19],松果体实质细胞肿瘤包括松果体细胞瘤(PC)、②中间分化的松果体实质瘤(PPTID)、松果体母细胞瘤(PB),其中PB最具有侵袭性。PC以中年人多见;肿瘤细胞分化程度较高,低度恶性,生长缓慢,WHO Ⅰ级[20-21]。松果体细胞瘤影像学表现为松果体区圆形或类圆形、浅分叶、边界清楚的肿块,CT呈稍高密度,MRI表现为T1WI呈低信号,T2WI呈稍高信,增强扫描一般均匀强化,部分不均匀强化。PPTID发病高峰在成人,其生物学行为及影像学表现介于松果体瘤与松果体母细胞瘤之间,WHO Ⅱ~Ⅲ级[22]。PB儿童多见,特别是6岁以下儿童,肿瘤细胞分化差,恶性程度高,WHO Ⅳ级[23]。本组病例中4例松果体母细胞瘤,年龄最大者11岁,最小者1岁。松果体母细胞瘤影像学表现:肿瘤呈深分叶状,形态不规则,肿瘤内部可见出血、囊变、坏死,增强扫描明显不均匀强化。松果体实质细胞肿瘤少数可伴钙化[17],本组10例松果体实质细胞瘤中4例行CT检查,但均未见钙化灶。
神经上皮源性肿瘤:肿瘤常起源于脑干四叠体板,丘脑或第三脑室。本组4例病例,2例为毛细胞型星形细胞瘤,2例为间变型星形细胞瘤;毛细胞星形细胞瘤多见于儿童及青年人,肿瘤恶性程度低,WHO Ⅰ级[11,19],肿瘤边界清楚,与周围组织分界清晰,信号均匀,轻度强化;间变型星形细胞瘤好发于中老年人,WHO Ⅲ级[19],肿瘤信号/密度较不均匀,明显不均匀花环状强化。
脑膜瘤:脑膜瘤多发生于成年人;肿瘤呈圆形或类圆形,形态规则,边界清楚,与周围组织分界清楚,CT呈稍高密度,T1WI呈等信号,T2WI呈等稍低信号,信号均匀,增强扫描明显均匀强化,并可见“脑膜尾征”。本组病例均为成年人,且均可见“脑膜尾征”。
鉴别诊断:生殖细胞瘤好发于青少年;松果体细胞瘤及中间分化的松果体实质瘤常见于成人;松果体母细胞瘤好发于儿童,尤其是10岁以下的儿童。但生殖细胞瘤好发于男性,CT呈稍高密度,T2WI呈稍低信号,增强扫描呈明显强化;且钙化的松果体被肿瘤组织包绕或位于肿瘤周边在生殖细胞瘤中较为常见,且部分生殖细胞瘤对放射治疗敏感,放射治疗后肿瘤可明显缩小或消失;脑脊液或外周血中β-HCG、AFP及PLAP升高对生殖细胞瘤的诊断具有支持作用。PC好发年龄及性别与生殖细胞瘤不同,且肿瘤周边钙化灶较少见。PB好发于儿童,肿瘤恶性程度高,预后较差,肿瘤形态不规则,呈分叶状,边界欠清,肿瘤内部可见出血、囊变、钙化,密度/信号不均匀,增强扫描呈明显不均匀强化;PB及生殖细胞瘤均可沿脑脊液播散。毛细胞星形细胞瘤是良性肿瘤,形态规则,边界清楚,密度/信号均匀,增强扫描呈轻度强化;间变型星形细胞瘤好发于中老年人,肿瘤恶性程度较高,密度/信号不均匀,增强扫描花环状强化为较典型征象;脑膜瘤好发于成年人,肿瘤形态规则、边界清楚,密度/信号均匀,增强扫描明显均匀强化,且多数脑膜瘤可见脑膜尾征。
综上所述,对于松果体区肿瘤,多数病变具有一定影像学特征,结合患者性别、年龄、肿瘤形态、边界、内部成分以及与周围组织的关系可以明显缩小鉴别诊断范围。

