造口治疗师主导多学科合作伤口处理风险管理的实施与效果
张其健,戴薇薇,贺爱兰,唐琼芳,田含章,周秋红
(中南大学湘雅医院 1. 门诊伤口中心 2. 护理部 3. 门诊部,湖南 长沙 410008)
随着伤口造口失禁护理专科护士的培养与使用,很多医院纷纷开设伤口护理专科门诊或伤口中心,推动了伤口护理专科化建设与发展[1]。但伤口本身的复杂性、差异性,以及其结果的难预测性和患者日益增加的个性化需求,使伤口处理存在难以避免的风险[2]。因此伤口处理是高风险的技术服务,技术服务的首要目标是安全和有效[3],风险管理促进伤口门诊安全有效地运行[4]。护理风险管理是一种管理程序,是对现在或潜在的护理风险的识别、评估、处理、管理效果评价并采取正确行动的过程,以减少护理风险事件的发生及减少风险事件对患者、护理人员、医院的危害及经济损失[5]。我院2012年6月成立以造口治疗师(enterostomal therapist,ET)主导的伤口/造口护理中心,自成立之日起中心人员牢固树立风险意识,逐步完善伤口处理风险管理流程。2015年5月,以我院大力开展多学科合作团队建设和门诊疑难病例会诊为契机,实施以ET为主导多学科合作的伤口处理风险管理流程,即ET接诊患者,通过评估、判断伤口严重程度和治疗难度,分析伤口愈合的不利因素和患者对伤口治疗的期望值等风险,将确认有治疗难度、操作难度、潜在纠纷的患者作为风险管理重点对象,联动伤口小组专业成员及多学科合作团队,采取一系列风险防控措施,增加了患者就诊例次和医生转诊例次,降低不良事件发生率,提高患者满意率,取得满意效果。
1 资料与方法
1.1 资料来源
以本中心2013年5月—2017年4月4年接诊的所有急慢性伤口、造口患者作为研究对象。
1.2 ET 主导多学科合作的伤口处理风险管理
1.2.1 风险评估 ⑴ 询问病史:既往健康史、生活习惯、受伤原因、伤口持续时间、伤后接受的治疗及效果。⑵ 全身评估:营养、血糖、肝肾功能、血管超声检查、组织病理检查等。⑶ 局部评估:伤口大小和深度;伤口渗液的颜色、气味、量和形状;伤口颜色和组织类型;有无潜行、窦道、瘘管;周围皮肤和组织情况;有无感染(细菌培养结果);疼痛反应等。⑷ 心理- 社会评估:对伤口的认知和反应、家庭社会经济支持程度等。
1.2.2 风险分析 ⑴ 分析影响伤口愈合的全身因素:如营养、血供、合并的全身疾病;对愈合过程有抑制作用的药物、放疗;正在接受的对症治疗及改善情况。⑵ 分析影响伤口愈合的局部因素:如组织坏死、感染、湿度失衡、创缘老化;骨、肌腱、筋膜的暴露;植入物如钢板、钛钉、网片、缝线的排异等。⑶ 分析伤口处理中现存的和潜在风险:如出血、疼痛、损伤、过敏、交叉感染等。⑷ 分析环境中的潜在风险:如跌倒、器械污染、空气物表菌落超标等。⑸ 分析患者及家属对伤口的认知及态度。
1.2.3 风险识别 经分析影响伤口愈合的不利因素、伤口处理中现存的和潜在的风险、患者及家属对伤口治疗的期望值,确认有治疗难度、操作难度、潜在纠纷的患者作为风险管理重点对象。
1.2.4 风险决策 即制定并实施伤口处理风险对策。⑴ 组建伤口处理风险管理多学科合作团队:迄今为止ET 为主导的伤口中心专职4 名,兼职 13 人,均具有ET /伤口治疗师资质;2015年5月医院下文成立由血管外科、骨科、烧伤重建科、内分泌科、皮肤科等教授组成医疗专家顾问团;由烧伤重建外科与伤口/ 造口护理中心共同牵头,组建疑难伤口多学科协作团队。⑵ 双向转诊:门诊患者以伤口问题首次就诊伤口中心,中心ET 根据评估分析可能存在血管、自身免疫系统疾病或长期溃疡有恶变可能等因素时,即指导患者科学就诊,及时将患者转诊相关医疗门诊以明确诊断;住院患者则由医生提出会诊申请,转诊至伤口中心,ET评估患者,了解患者前期治疗情况和会诊申请目的,与主管医生沟通,提出拟处理方案,达成一致后与患者沟通,必要时会同医生一起与患者沟通,跟进处理,并定期与医生沟通处理进展;准备好创面床后,及时转诊至烧伤重建外科进行植皮手术或皮瓣手术。⑶ 开设联合门诊:与血管外科开设下肢血管性溃疡联合门诊,为下肢血管性溃疡患者建立诊断、治疗一体化的快速通道。多学科协作,共同决策和分担风险:如患者在就诊伤口中心前已经在门诊或院外进行过3 个或3 次及以上的医疗专科就诊经历,或在本中心经规范处理4 周及以上时间伤口无进展时,根据患者原发病、后期治疗可能涉及的专科等,邀请顾问团队和多学科医疗专家进行门诊疑难病例会诊,共同决策和分担风险。⑷ 五位一体高风险谈话:是指“医院—医师—律师—心理咨询师—患者”五位一体谈话。这是我院创新建立的告知医疗风险防范体系。如1 例腹股沟转移性鳞癌溃疡并感染的患者,伤口换药时极易出血,且存在大血管破裂的风险,伤口中心护士长(专职ET)牵头,在录影、录音、律师、医务部专干在场的情况下,邀请了肿瘤化疗科、血管外科医生,护理部科护士长(兼职ET),向患者家属进行了高风险谈话,并作出下一步处理方案。3 位ET 床旁会诊伤口处理,每次换药时均要求医生在场,并要求病房做好大出血抢救的应急预案,解除了病房护士和医生的压力,也保证了患者的安全,该患者伤口好转出院。
1.2.5 风险告知,鼓励患者共同参与决策 中心设计了“患者就诊流程中告知及参与决策明细表”,告知患者诊疗过程中可能出现的风险和多学科医生的会诊意见,请患者及家属参共同参与决策、治疗并签字存档。
ET主导多学科合作的伤口处理风险管理过程见图1。

图1 ET 主导多学科合作的伤口处理风险管理流程Figure 1 Process of multidisciplinary collaboration led by ET for risk management of wound treatment
1.3 评价方法
1.3.1 评价方法 统计ET 主导多学科合作的伤口处理风险管理实施前后伤口中心就诊患者人数、结构、来源。患者满意度测评:风险伤口患者在结束治疗时进行满意度调查,调查问卷是由医院成立调查专家小组设计制定,由门诊部、护理部及伤口、造口、失禁专科护士多次针对调查指标召开专题讨论,按照有关文献门诊测评体系要求[6],结合医院实际制定出10 个指标[7],10 个指标中既涵盖门诊患者对环境、设施、服务态度的评价,也针对部门特点对伤口处理过程中感受及效果进行评价,具有较好的信度和效度, 各指标使用五级Likert 量表法,分为非常满意、比较满意、一般、不太满意、非常不满意,得分越高,满意度越高,计算满意率为(很满意+ 满意人次)/ 测评总人次×100%。
1.3.2 统计不良事件发生数和等级 按照中国医院协会医疗不良事件SH9 分类法[8],统计每月发生的不良事件数及其等级, 统计实施前后不良事件的发生率:不良事件的发生率= 发生不良事件的人数÷ 总人数×100%。
1.4 统计学处理
应用SPSS 21.0统计学软件进行数据处理与统计分析,计数资料用率表示,组件比较采用χ2检验进行统计学分析,P <0.0 5 为差异有统计学意义。
2 结 果
2.1 ET 主导多学科合作的伤口处理风险管理实施前后患者人数、结构、来源
实 施 前(2 0 1 3年5月—2 0 1 5年4月),患 者就诊总数为24 009例次,患者来源中医生转诊数为1 6 8 0 0 例次,接诊的伤口类型中慢性伤口为 8 947例次,病房会诊4 026例次;实施后(2015年5月—2017年4月)患者就诊总数为30 669例次,相比实施前增长率为27.74%,患者来源中医生转诊数为26 000例次,慢性伤口为13 540例次,病房会诊6 145例次,相比实施前增长率为54.76%、51.34%、52.63%(图2)。
2.2 ET 主导多学科合作的伤口处理风险管理实施前后不良事件发生数和等级
实施前不良事件发生率为0.121%(29/24 009),其中II级6例次,III级8例次,IV级15例次。实施后不良事件发生率为0.05%(14/30 669),其中,Ⅲ级4例次,Ⅳ级10例次。实施后不良事件发生率较实施前明显下降(均P<0.05)(表1)。

图2 实施前后患者人数、结构、来源Figure 2 The number, constitution and source of patients before and after implementation
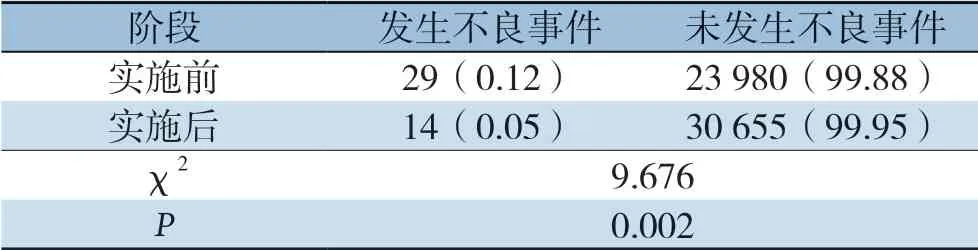
表1 实施前后不良事件的比较[n(%)]Table 1 Comparison of the incidence of adverse events before and after implementation [n (%)]
2.3 ET 主导多学科合作的伤口处理风险管理实施前后患者满意率
实施前642例、实施后755例患者接受了一致的满意度问卷调查,回收率100%,实施后患者及家属总体满意率为(95.36±0.52)%,较实施前为(90.34±0.45)%有明显提高,实施后患者满意率较实施前明显提高(P<0.05)(表2)。
表2 实施前后患者满意度比较(±s)Table 2 Comparison of the patients' satisfaction rates before and after implementation (±s)
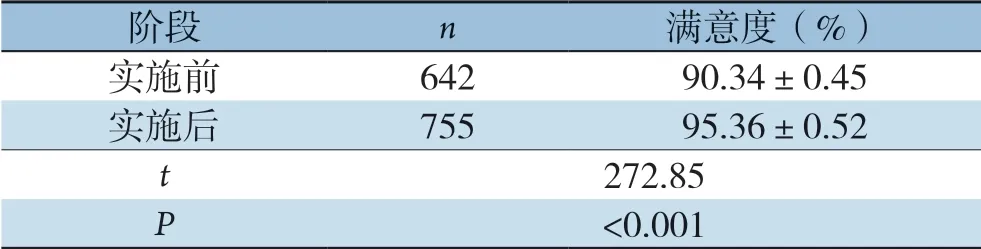
表2 实施前后患者满意度比较(±s)Table 2 Comparison of the patients' satisfaction rates before and after implementation (±s)
阶段 n 满意度(%)实施前 642 90.34±0.45实施后 755 95.36±0.52 t 272.85 P <0.001
3 讨 论
3.1 伤口处理的风险特点
伤口处理如果仅由1名护士单独完成,那么护士的技术操作是否规范、对问题的分析判断是否准确、解释是否合理到位、对结果评价是否客观等都会存在潜在风险[9],且慢性伤口由于其伤情复杂,治疗难度大,费用贵,患者及家属期望值高,使处理中的风险系数增加[10],由此可见现代伤口处理不但涉及医疗,同时还涉及社会、法律等多个环节[11]。在我国,护士在伤口处理中的作用尚未完全被理解与重视,未完全获得患者的尊重与认可,认为伤口的处理仅仅是简单地更换敷料,这些因素导致护士在伤口处理中处于被动地位,增加了投诉和纠纷风险[12],因此在伤口的处理过程中需要积极采取各种策略来有效地管理语言风险、操作风险、治疗难度风险等等。
3.2 多学科合作在伤口处理中的重要性
随着医学的不断发展,专科和亚专科越分越细,虽然各专科或亚专科医生对单一疾病的认识和治疗更加透彻,但是,一些需要多学科协作的疑难疾病,很难依靠单一专业领域的知识获得良好的治疗效果[13],而多学科团队的合作可以整合各专科的优势资源,为患者提供更全面的疾病评估和最优化的诊疗方案[14-16]。各种复杂的致伤原因导致伤口处理已不仅仅是单纯局部换药,而是涉及到全身多器官、多系统的综合治疗,因此有研究提出[13,17-18],与医生和其他专科形成多学科合作团队,有重点进行分工处理,可以更有效地解决患者的疑难问题,降低专科护士的执业风险,也为专科护理发展注入新的活力。
3.3 实施ET 主导多学科合作的伤口处理风险管理应用效果分析
实施ET主导多学科合作的伤口处理风险管理增加患者就诊人次和医生转诊人次,有效降低不良事件发生率。ET主导多学科合作的伤口处理风险管理优势在于:⑴ 规范伤口处理流程、规范职业行为、强化过程管理、加强环节质量监控,护士(ET)按统一流程、规范执行各项操作,护士长(ET)在每个处理环节质量把关,可有效规避风险,防止安全隐患和投诉纠纷的发生;⑵ 双向转诊、联合门诊、多学科协作,建立快速就医通道,优化就诊流程,加强医护间的相互沟通与协作,有助于就患者的病情、诊断、治疗护理等方面达成一致,减少和避免主管分析和判断上的差异,共同承担可能的医疗风险[19],对确认有治疗难度、操作难度、潜在纠纷的患者,如肿瘤伤口患者,操作过程中伤口易出血、风险大,接诊ET评估风险后层层上报,护士长(ET)牵头,科护士长(ET)进行指导和协助,申请多学科疑难病例会诊,启动医院“五位一体高风险谈话”,共同讨论处理方案,既有效规避了风险,提高了专科护理质量,又使医护之间、ET团队之间联系更加紧密,促进双向转诊,提高门诊的就诊例次,实施前后门诊接诊患者总例次增加了27.74%,医生推荐人次增加了5 4.7 6%,慢性伤口例次增加了51.34%,病房会诊例次增加了52.63%;⑶ 风险告知,鼓励患者参与决策,中国医院协会患者安全目标(2 0 1 7 版)中目标八鼓励患者参与患者安全,要求加强医务人员与患者及家属的有效沟通,为患者提供多种参与医疗照护过程的方式与途径,为医务人员和患者提供相关培训,鼓励患者参与医疗过程,注重保护患者隐私。笔者在慢性伤口护理中,设计“患者就诊流程中告知及参与决策明细表”并应用于临床,建立风险告知签字制度,对患者来说,维护了患者的知情同意权,对护士来说,明确了向患者做相关告知的义务,并通过告知,实现了与患者良好的沟通和一定程度的自我保护,一旦发生风险事件,有法律依据可查,提高了护士对“举证责任倒置”的重视[20],从而减少医疗纠纷的发生,护理不良事件率由实施前的0.12%下降至实施后的0.05%,差异均有统计学意义(P<0.05),与蒋琪霞等[21-22]认为风险管理可降低不良事件的发生率研究结果一致,只是管理流程和模式略有不同。通过实施ET主导多学科合作的伤口护理风险管理流程,制定一系列伤口护理风险防控措施,最大限度地保障了护理安全,加强了医护沟通,大大增加患者就诊人次和医生转诊例次,有效降低不良事件的发生率。
实施E T 主导多学科合作的伤口处理风险管理流程提高了患者满意率。我院实施E T 主导多学科合作的伤口处理风险管理流程后,注重风险评估、风险分析、风险识别、风险决策、风险告知,使伤口处理更加规范化、专业化、精细化、科学化,在保障患者安全的同时,也不断提升服务品质,减少伤口患者在不同科室辗转治疗的不便和繁琐的程序[23],避免了不停转诊、重复检查给患者家庭带来的负担,从根本上降低医疗费用,缩短伤口患者诊断和治疗等待时间,增加伤口治疗方案的可选择性,制定最佳伤口治疗手段[24],从而大大改善患者就医体验,提高诊治质量,实现各科资源和优势的最大化整合。患者的满意率也由实施前的(90.34±0.45)%增加至实施后的(9 5.3 6±0.5 2)%,差异有统计学意义(P<0.05),与郭春兰等[9,21-22]认为风险管理可提高满意度的研究结果一致,只是管理流程和模式略有不同。
3.4 不足之处和未来展望
我院实施ET主导多学科合作的伤口处理风险管理流程后,通过各项风险防控对策,在社会效益和经济效益取得了较好成绩,凸显了伤口造口护理专科的特色。但是也有一些不足之处,各科专家诊治经验和考虑问题的角度不一致,无法保证每个案例都能达到预期的效果,ET的伤口处理的责权也需要国家出台相应政策规范和支持[25],门诊伤口造口患者信息库的建立等各项工作都有待加强,今后需要不断探索,不断完善,并进行多中心的研究进一步验证ET主导多学科合作的伤口处理风险管理流程的有效性。
ET主导多学科合作的伤口处理风险管理有助于降低患者不良事件发生率,提高患者满意率,提升伤口处理水平,值得临床推广。

