肝硬化食管静脉曲张破裂出血危险因素分析
李艳芳,刘灵军,程 星,唐 红
(四川大学华西医院,a感染性疾病中心;b放射科,四川 成都 610041)
食管静脉曲张破裂出血(esophageal variceal bleeding,EVB)是肝硬化失代偿期最常见的并发症之一,最常见于食管下段2~5 cm处,起病急、病情凶险,病死率较高[1]。Moodley等研究报道,EVB患者若不经治疗,约75%在出血一年内有死亡风险,预防出血是改善患者预后的最佳措施[2]。近年来随着诊疗技术的不断进步,肝硬化EVB的病死率已由20年前的40.0%降低到25.7%,因上消化道大出血导致死亡的病例数也在逐年减少[3]。因此,明确发生EVB的危险因素,对预防出血、改善预后、降低病死率有重要作用。本文探讨肝硬化患者发生EVB的影响因素及临床指标预测EVB的能力,为预防出血和治疗疾病提供参考依据。
1 资料与方法
1.1一般资料2014年1~8月四川大学华西医院收治的肝硬化EVB患者99例为出血组,肝硬化合并食管静脉曲张(esophageal varices,EV)未破裂出血的患者99例为未出血组,出血组及未出血组中行经颈静脉门体分流术(Transjugular intrahepatic portosystemic shunt,TIPS)者45例。肝硬化诊断依据病史、实验室检查、肝脏影像学检查、肝活检、门静脉增宽、脾肿大、腹水等[4,5]。出血评价标准:①有呕血、黑便或大出血表现(头昏、眼花、困乏、怕冷、心慌、气促);②呕吐物或粪便隐血试验强阳性,血红蛋白明显降低;③上消化道镜检查发现EVB表现:a.曲张静脉急性活动性出血(喷血或渗血),b.曲张静脉表面有“白色血栓头”,c.曲张静脉表面有血凝块或血痂粘附,d.未发现其它潜在出血部位[6]。排除标准:①肝癌患者;②近3个月内服用过抑酸药、非甾体类抗炎药者;③既往行门体分流或断流术以及脾切除者;④中大量腹水及肝周、脾周积液者;⑤临床资料不完整者。
1.2方法收集肝硬化患者的详细病史,包括饮酒史、上消化道出血史、内镜治疗史、肝硬化病因、既往病史等。行实验室检查,包括血小板计数(PLT)、肝肾功能、凝血酶原时间(PT)、国际标准化比值、血浆氨等。腹部彩超检查腹水的有无及腹水量、测量门静脉内径(portal vein diameter,DPV)及脾静脉内径(splenic vein diamete,DSV)。综合肝性脑病、腹水情况、总胆红素、白蛋白(ALB)、PT、国际标准化比值,按Child-Pugh分级标准分为A、B、C级。胃镜检查进行食管、胃底静脉曲张分级及分型。食管静脉曲张分级:轻度(G1):食管静脉曲张,呈直线型或略有迂曲,无红色征;中度(G2):食管静脉曲张,呈直线型或略有迂曲,有红色征或食管静脉曲张呈蛇形迂曲隆起但无红色征;重度(G3):食管静脉曲张,呈蛇形迂曲隆起,且有红色征或食管静脉曲张呈串珠状、结节状或瘤样(无论是否有红色征)。胃底静脉曲张分型:1型(GOV1):连续并沿胃小弯伸展至胃食管交界处以下2~5 cm,曲张静脉较直;2型(GOV2): 沿胃底大弯延伸,超过胃食管结合部,通常更长、更迂曲或贲门部呈结节样隆起;3型(GOV3):既向小弯侧延伸,又向胃底延伸。应用Fibroscan测量肝硬度(liver stiffness,LS)值及脾硬度(spleen stiffness,SS)值。测量LS时患者仰卧,右手放于头后,暴露肝右叶区的肋间隙,常取剑突水平线、右腋中线及肋骨下缘所包围的区域为检测区域。探头垂直紧贴于皮肤,于肋间隙选定测量位置,按探头按钮采集图像并获得测量值。10次成功测定值的中位数即为最终测定值,要求操作成功率≥60%且四分位数间距(IQR)/中位数(M)即IQR/M ≤0.3[7]。测量SS时患者俯卧,左手向上伸展,探头位于左腋后线9~11肋间隙,测量方法及要求同LS。肝静脉压力梯度(hepatic venous pressure gradient,HVPG)于TIPS术中通过导管楔技术使用Jujkon6F导管测量。
1.3统计学方法采用SPSS 22.0统计软件进行数据分析。计量资料以均数±标准差表示,组间比较采用t检验。计数资料以[n(%)]表示,组间比较采用χ2检验。危险因素分析采用非条件Logistic回归模型。预测肝硬化食管静脉曲张破裂出血能力分析采用受试者工作特性曲线(ROC)。P< 0.05为差异有统计学意义。
2 结果
2.1两组临床资料比较出血组与未出血组性别、年龄、病程及肝硬化病因比较,差异无统计学意义(P>0.05),见表1。
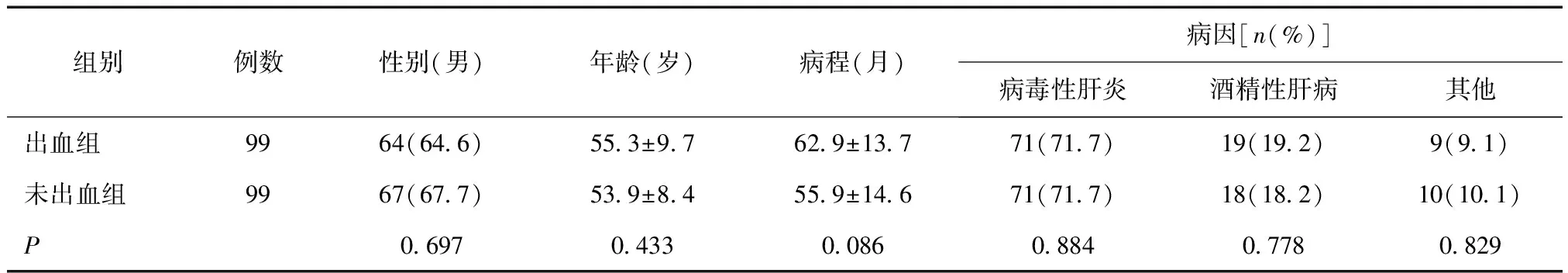
表1 两组临床资料比较
2.2出血组与未出血组单因素分析出血组上消化道出血史、PT、DPV、DSV、LS和SS高于未出血组,ALB、PLT低于未出血组(P< 0.05)。肝功能分级、EV分级两组比较差异均有统计学意义(P< 0.05),出血组有更多的C级肝功和重度EV患者,而未出血组有更多的A级肝功和轻度EV患者,两组B级肝功、中度EV病例数相当。出血组有胃底静脉曲张者59例,未出血组有胃底静脉曲张者31例,两组比较差异有统计学意义(P< 0.05),但两组的胃底静脉曲张分型比较差异无统计学意义(P> 0.05),见表2。
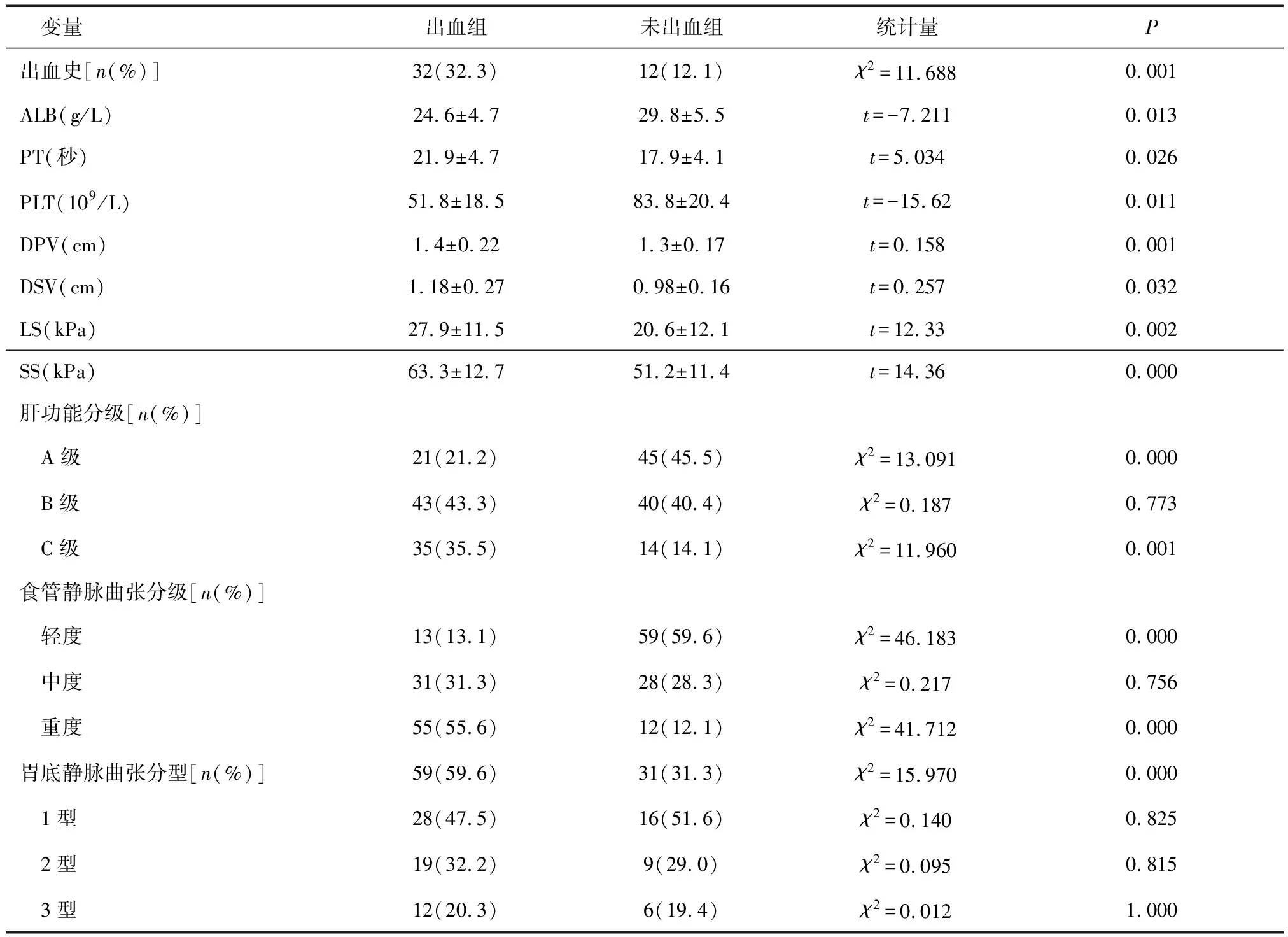
表2 出血组与未出血组危险因素单因素分析
2.3食管静脉曲张破裂出血的危险因素分析Logistic回归分析发现,DPV、DSV、Child-Pugh评分、LS、SS、EV分级是肝硬化EVB的独立危险因素 (P< 0.05),其中EV分级对EVB的影响最大,脾硬度值次之,见表3。
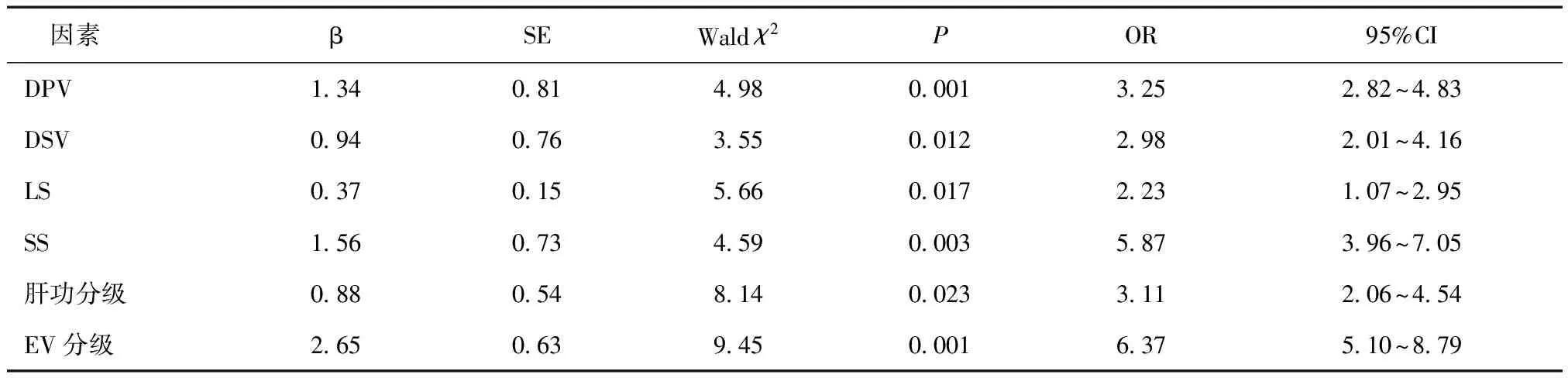
表3 食管静脉曲张破裂出血的危险因素分析
2.4肝硬化食管静脉曲张破裂出血预测能力评估
对45例测量HVPG的患者进行ROC曲线分析,结果显示SS预测肝硬化EVB的能力最好,优于HVPG及LS,三者的曲线下面积分别为0.815、0.804、0.787。DPV、DSV对肝硬化EVB无预测价值,P值分别为0.124、0.165(表4)。
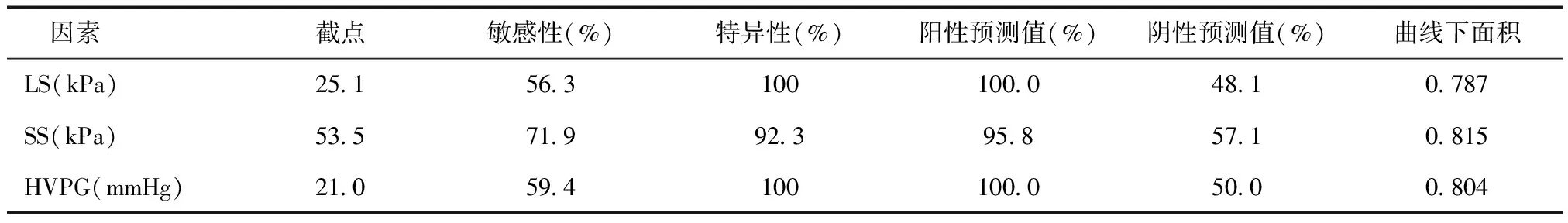
表4 肝硬化食管静脉曲张破裂出血预测能力评估
3 讨论
肝是人体代谢最重要的器官之一,多种病因均可导致肝硬化的发生,如病毒性肝炎、酒精肝、脂肪肝、药物损伤等[8]。随着肝硬化的进展,出现门静脉高压,而近50%的门静脉高压患者可出现食管、胃底静脉曲张,无静脉曲张或静脉曲张程度小的患者每年以8%的速度出现静脉曲张或发展成大的静脉曲张,曲张静脉破裂出血的发生率为5%~15%,最常见的为EVB。一旦发生EVB,往往出血量大,病情非常凶险,再出血风险高。因此,明确EVB的危险因素、寻找预测EVB的方法并采取有效的措施来降低出血的发生显得非常重要。
本研究比较了15项临床指标,发现性别、年龄、病因、病程4项指标在出血组和未出血组中无差异。童庆华等[9]研究报道年龄≥60岁、男性是肝硬化上消化道出血的危险因素,与本文结果不符,可能因统计学方法不同、不仅仅研究EVB所致。于芝瑞等[10]对乙肝肝硬化合并上消化道出血的研究指出病程是出血的危险因素之一,但本文研究中病程不是危险因素,可能与患者诊治依从性有关,依从性好的患者虽然肝硬化时间长但肝脏功能不一定很差,依从性差的患者即使肝硬化病程短肝脏功能却可能很差。病因在两组中无差异,本研究病例数偏少、未分层比较,可通过增加病例数、分层研究等提高结果可信度。
单因素分析提示11项临床资料比较差异均有统计学意义。出血组患者的上消化道出血史、PT、DPV、DSV、LS和SS高于未出血组,ALB、PLT低于未出血组患者,结果与肝硬化进展过程相关,与单成祥等[11]的meta分析结果相似。随着肝硬化逐渐进展,正常肝细胞减少,纤维组织增生,肝脏功能明显降低、结构发生改变,肝硬度值增加,使ALB、凝血因子合成减少,门静脉压力增高,门静脉主干增宽,而门脉高压会导致脾脏充血、纤维及血管增生、淋巴组织增大和过度活化而出现肿大[12,13],脾静脉主干亦增宽,脾硬度值增加,脾功能亢进致血小板减少,肿大的脾脏血流量增加进而加剧门脉高压。本研究中出血组C级肝功、重度EV患者明显多于未出血组,而A级肝功、轻度EV患者明显少于未出血组,亦与单成祥等[11]的meta分析结果相似。出血组胃底静脉曲张比例明显高于未出血组,但两组间分型无明显差异,考虑与胃底静脉曲张发生率低,仅见于5%~33%的门静脉高压患者有关。
logistic回归分析结果发现,DPV、DSV、LS、SS、肝功分级以及EV分级是肝硬化EVB的独立危险因素。其中EV分级与EVB的关系最为密切,是出血最重要的预测因子,静脉曲张程度大的患者出血风险最高,每年15%。但EV分级金标准是胃镜检查,具有创伤性,有诱发出血的可能,且容易加重患者心理负担,不利于多次复查随访。SS次之,但SS测量简便、经济、可重复性好且无创,值得临床广泛应用。ALB、PT、PLT在多因素分析中无统计学意义,但综合了ALB、PT以及腹水、肝性脑病、国际标准化比值、总胆红素的Child-Pugh分级是EVB的危险因素之一,故临床上仍需重视ALB、PT的变化。
目前HVPG是评价门静脉压力最常用的方法,正常范围为3~5 mmHg,当HVPG≥12 mmHg时,易形成静脉曲张,当HVPG≥20 mmHg时,易发生早期再出血或不可控制的大出血,对静脉曲张的有无、静脉曲张出血风险有很好的预测价值,但技术要求高、有创限制了临床应用。本研究中行TIPS手术者45例,术中测得HVPG,与DPV、DSV、LS、SS一起行ROC曲线分析,结果SS的曲线下面积最大,预测EVB的能力最佳,优于HVPG及LS,DPV、DSV对EVB无预测价值。与多个研究结果类似,SS识别EVB风险的能力优于LS[14-17]。
综上所述,通过研究进一步明确了肝硬化EVB的危险因素,提示临床医生应全面评估病情,对这些危险因素加以干预,防患于未然,以期改善肝硬化患者的预后。LS、SS尤其是SS是肝硬化EVB的独立危险因素,能较好的预测EVB,且简便、经济、无创、可重复性好,值得临床推广应用。

