前循环大面积脑梗死的临床特征及其预后的危险因素分析
黄双丽,蒋燕萍
(四川大学华西医院神经内科,四川 成都 610041)
大面积脑梗死(massive cerebral infarction,MCI)被定义为颈内动脉主干、大脑中动脉主干及其皮层支连续性卒中,临床多以梗死直径≥4 cm或累及多个脑叶、梗死面积≥200 cm3或超过单侧半球的2/3时确诊为MCI[1]。研究显示,MCI患者占脑卒中患者总数10%左右,起病急骤,病情发展迅猛,虽然致病高危因素与其他类型脑卒中相仿,但致残率与致死率均较高,传统内科治疗措施下病死率可高达80%[2]。本研究探讨MCI临床特征及影响预后的高危因素,现报道如下。
1 资料与方法
1.1一般资料2017年4月至2018年3月我院收治的90例MCI患者,发病后1个月内死亡者纳入死亡组(n=26),未死亡者纳入存活组(n=64)。纳入标准:①临床症状及影像学检查结果符合脑梗死相关诊断标准者[3];②影像学显示梗死面积≥200 cm3者;③年龄≥18岁者。排除标准:①诊断为脑出血、蛛网膜下腔出血、及后循环脑梗死者;②发病至送院时间≥72 h者;③合并心、肺、肝、肾等脏器功能障碍者;④伴有颅脑外伤、颅内肿瘤者;⑤转院治疗或临床资料不完整者。
1.2方法回顾性分析两组一般资料:年龄、性别、病史(合并糖尿病、高血压情况);临床表现:格拉斯哥昏迷评分量表(GCS)[4]、起病状态、影像学受累范围、脑室中线移位、继发病症(消化道出血、肺部感染);治疗方案:甘露醇剂量(20%浓度)、治疗途径;归纳MCI总体临床特征。
1.3统计学方法采用SPSS 19.0统计学软件分析数据。计数资料以百分率表示,比较采用χ2检验;计量资料以均数±标准差表示,比较采用t检验;影响因素分析采用非条件Logistic多元逐步回归分析。P< 0.05为差异有统计学意义。
2 结果
2.1MCI临床特征90例MCI患者中,直接病因分为高血压性脑动脉硬化61例与心源性脑栓塞29例;患者入院就诊时均已存在头痛症状,出现呕吐65例,尿失禁43例,昏迷48例,中枢性高热55例,肺部感染40例及消化道出血12例,所有患者均存在不同程度的躯干、肢体感觉障碍,睁眼患者则均伴有双眼偏向梗死灶侧凝视症状;发病后1个月内死亡26例(28.89%),死于脑疝12例,多器官衰竭14例;64例存活患者中,植物生存状态6例,意识障碍伴瘫痪10例,意识清晰的全瘫13例、四肢瘫17例、偏瘫18例。
2.2MCI单因素分析两组年龄、合并糖尿病、GCS评分、影像学受累范围、脑室中线移位、继发消化道出血、继发肺部感染、甘露醇剂量及治疗途径比较差异均有统计学意义(P< 0.05),见表1。

表1 MCI单因素分析
2.3MCI预后影响因素分析非条件Logistic多元逐步回归分析显示,高龄、脑室中线移位较大、继发肺部感染及单纯保守治疗是导致MCI患者死亡的独立危险因素(P< 0.05),见表2。
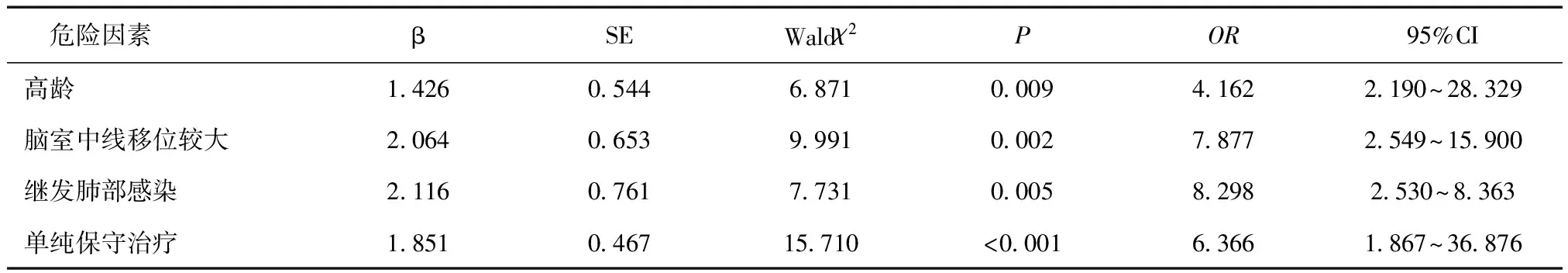
表2 MCI预后影响因素分析
3 讨论
MCI梗死区域以大脑中动脉最为常见,由于其供血能力强于大脑前动脉与大脑后动脉,且分支分布于半球皮质上诸如运动、感觉、侧视及语言等重要中枢[5],还发出中央动脉为内囊与基底核供给血液,一旦梗死则将广泛波及脑组织。当一支或多支大血管堵塞,其下属侧支通常无法短时间内有效建立循环,继而很快导致脑组织缺血缺氧性坏死并软化[6],脂质过氧化物堆积产生细胞毒性促进灶区扩张;加之血管堵塞引起的内静水压升高,水分渗入脑组织间隙可引起脑水肿[7]。由于灶区面积较大,颅内压升高趋势较其他类型脑卒中更为剧烈,不仅让患者早期便可表现出脑组织受压与脑室移位的影像学特点,还令脑干及整个中枢神经系统功能不可逆丧失,即便经过治疗令疾病获得稳定控制,患者也基本无法短期内恢复生活活动能力[8]。本研究发现,高血压性脑动脉硬化及心源性脑栓塞是MCI的主要病因,患者主要表现出头痛、呕吐、尿失禁、昏迷、中枢性高热等体征,可伴有双眼偏向梗死灶侧凝视症状,且存在不同程度的躯干、肢体感觉障碍,研究内死亡率可达28.89%,与范琳娜[9]报道的31.9%较为接近。有专家指出,MCI患者早期便可出现优势半球广泛受累征象,但多能保持清醒意识或伴有轻度嗜睡症状,但随着脑水肿与脂质过氧化损害相互促进使病情恶化,患者脑灌注压随之下降而导致昏迷及影像学占位效应[10],脑室中线移位明显甚至出现颞叶沟回疝出,可极大程度威胁到患者生命安全,因此早期就诊并采取有效的治疗措施尤为关键。
文献报道,青年MCI患者经减压偏侧颅骨切除术治疗后良性预后率明显高于老年患者,因后者脑血管储备功能及顺应性不如前者[11],故术后生存患者残疾程度明显较大。本研究中,高龄是影响MCI患者死亡的独立危险因素究其原因,高龄患者机体功能衰退明显,MCI发病后机体应激反应强烈,颅内小动脉及毛细血管代偿性收缩,但维持颅内血流稳定效果并不甚理想,最终可能因承受脑功能与代谢功能双重障碍负担而致死。部分学者认为,年龄因素并不影响MCI患者的受益于外科开颅减压手术[12],尽管手术难度有所增加,但能明显化解颅内高压并避免脑疝,是挽救患者生命的必要途径。
本研究也发现,脑室中线移位较大是影响MCI不良预后的高危因素,提示临床需密切关注脑疝形成前相关影像学变化征兆,实施积极控制水肿与颅压的相关举措,以确保优化患者预后。有研究得到与之类似的结论,认为脑水肿高峰期高颅压触发脑疝与MCI高死亡率相关性明确[13],且凭借对网状上行系统的激活效应,对意识障碍恶化有较强促进作用。
因内环境及免疫系统失衡相对严重,MCI患者肺部感染风险较大。相关研究认为,脑梗死并发肺部感染者因尽早行有创机械通气,保持气道通畅,避免呼吸中枢受累与气道炎症、高热等因素协同引发呼吸衰竭,成为多器官衰竭与死亡的始动因素[14]。本研究结果显示,肺部感染同样是导致MCI患者预后死亡的独立危险因素。本研究还发现单纯保守治疗是影响MCI不良预后的高危因素,提示临床可针对MCI适当放宽外科开颅减压手术治疗指征,并尽早取得伦理学同意以便施行手术,以期达到脱水及利尿药物治疗难于达到的减压效果。王艳等[15]认为,目前临床治疗MCI主要目的在于保持生命、阻止梗死灶区扩大、防范并发症与促进快速康复,内科保守治疗尽管疗效有限,但在患者确诊后早期进行镇静、机械通气等支持治疗措施时还需对病情进行积极控制,因此仍是综合治疗理念下不可或缺的干预手段。
综上所述,MCI临床特征兼具多样性与特异性,患者预后则分别受年龄、脑室中线移位、肺部感染、治疗途径因素影响较大,临床观察与治疗应以此为据提高针对性,以期保障获得良好预后。

