帕金森病合并认知功能障碍与脑白质纤维束改变的关系
孙根 朱红灿 祝清勇
帕金森病(Parkinson disease,PD)是一种常见于中老年人的中枢神经系统慢性退行性疾病。认知功能障碍(cognitive impairment)是PD患者非运动症状中备受关注的一种,严重影响患者及家庭生活质量[1]。研究结果显示,26%~36%的新发PD患者存在轻度认知障碍(mild cognitive impairment,MCI),随疾病进展,10年内和20年内分别有46%和83%的患者进展为痴呆[2-3]。目前,利用弥散张量成像(diffusion tensor imaging,DTI)研究PD等疾病发现,脑白质纤维束的破坏与其认知功能损害密切相关[4-5]。但既往研究多通过人工勾画脑白质感兴趣区,准确性较差。本研究采用高度自动化的计算机技术,减少了人工误差,并利用基于纤维束的空间统计分析(tract-based spatial statistics,TBSS)软件分析PD脑白质病变与认知功能的关系。
1 对象和方法
1.1对象连续收集2016年9月至2017年9月郑州大学第一附属医院神经内科收治的原发性PD患者35例,均符合2015年国际运动障碍学会(MDS)PD临床诊断标准[6]。排除标准:(1)各种继发性帕金森综合征、多系统变性引起的帕金森叠加综合征及已确诊的遗传变性性帕金森综合征;(2)曾经接受伽马刀治疗或脑深部毁损术和刺激术的PD患者;(3)合并严重精神分裂症或其他精神病如焦虑症、抑郁、躯体化障碍等,长期服用抗精神病类药物;(4)合并严重心、肝、肾等脏器器质性损害;(5)合并高血压、糖尿病;(6)合并颅内病变如颅内占位、脑积水、脑出血、脑梗死、脑肿瘤等;(7)依从性差,不能很好地配合完成磁共振及相关检查者;(8)汉密尔顿抑郁量表(Hamilton depression scale,HAMD)评分>20分[7](基于认知评估量表评分可能会受抑郁情绪影响所制订)。根据患者有无认知功能受损分为PD认知功能正常组(PD-nCI)和PD认知功能受损组(PD-CI)。另选取作者医院同期行头部MRI检查的健康志愿者20名作为对照组。本研究已通过作者医院医学伦理委员会批准通过,所有受试者签署知情同意书。
1.2方法
1.2.1一般资料收集:收集患者年龄、性别构成、受教育年限、病程、发病年龄、现病史、既往史、家族史、用药史、职业及化学毒物接触史、诊治情况等信息。
1.2.2量表筛查:对PD患者和对照组均行以下量表筛查,均由对MRI结果不知情的有经验的神经科医师完成。(1)改良Hoehn-Yahr(H-Y)分级量表:病情进展的各个阶段以0~5级来划分,用以评估患者疾病进展情况及严重程度。(2)蒙特利尔认知评估量表(Montreal cognitive assessment,MoCA):如受教育年限<12年,则在原得分的基础上加1分。该表满分为30分,MoCA评分≥26分为认知功能正常,<26分为认知功能受损。(3)HAMD:评估患者是否处于严重的抑郁状态。
1.2.3图像采集与分析:釆用Prisma MR 3.0T磁共振扫描仪及头部64通道相控阵线圈,对所有被试者行常规T1WI、T2WI、FLAIR横断扫描。扫描序列如下:DTI为自旋回波-回波平面成像(spinecho-echo plane image,SE-EPI)进行扫描,扫描参数为:重复时间(TR)=9200 ms,回波时间(TE)=54.0 ms,层厚=2.0 mm,层间距=0 mm,矩阵=256×256,体素大小(voxel size)=2.0 mm×2.0 mm×2.0 mm,采集层数为70层,在64个方向施加弥散敏感梯度,弥散加权系数(b值)为0和1000 s/mm2。将获得的DTI图像输入弥散磁共振处理软件FSL软件,由计算机全自动处理获得48根纤维束,应用FSL软件的弥散工具对其进行分析。应用TBSS软件,通过投射技术将生成和缩减过的平均部分各向异性(fractional anisotropy,FA)图投射成平均FA骨架图。运用John Hopkins University(JHU)ICBM-DTI-81脑白质图集标记组间异常差异的纤维束骨架名称。运用FSL 软件中的通用线性模型(General Linear Model,GLM)将年龄和性别作为协变量,并将患者组和正常对照组相关数据录入,进行t检验,提取差异有统计学意义的纤维束的FA值。
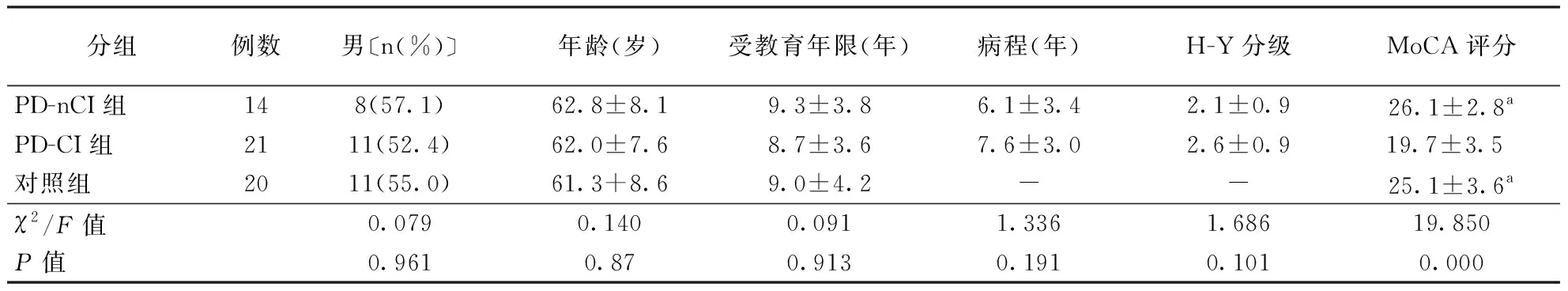
表1 各组一般临床资料比较
注:PD-nCI:帕金森病认知功能正常,PD-CI:帕金森病认知功能障碍;表2、3同。H-Y:改良Hoehn-Yahr分级;MoCA:蒙特利尔认知评估量表,表3同;-:无数据;与PD-CI组比较,aP<0.01

表2 DTI检测各组大脑纤维束FA值比较
注:DTI:弥散张量成像;FA:部分各向异性,表3同;与PD-nCI组比较,aP<0.05
1.3统计学处理应用SPSS22.0软件进行统计学分析,对数据进行正态性和方差齐性检验,符合正态分布的计量资料用均数±标准差表示,均数间比较采用方差分析,两均数间比较采用LSD-t检验;定量资料采用χ2检验;PD患者脑纤维束FA值与MoCA量表评分行Pearson相关性分析。以P<0.05为差异有统计学意义。
2 结果
2.1一般资料比较PD-nCI组、PD-CI组和对照组性别构成、年龄和受教育年限间比较差异均无统计学意义(均P>0.05),PD-nCI组和PD-CI组病程及H-Y分级间比较差异亦均无统计学意义(P>0.05),而MoCA评分总分在3组间比较存在统计学差异(P<0.01)。结果见表1。
2.2各组纤维束FA值比较各组间胼胝体膝部、胼胝体体部、胼胝体压部、海马右扣带回、海马左扣带回、右穹窿/终纹、左穹窿/终纹、右上额枕束、左上额枕束FA值比较存在统计学差异(P<0.05),而右钩束、左钩束FA值比较差异无统计学意义(P>0.05)。PD-nCI与PD-CI组胼胝体膝部、胼胝体体部、胼胝体压部、海马右扣带回、海马左扣带回、左穹窿/终纹、右上额枕束、左上额枕束FA值间比较存在统计学差异(P<0.05),而右穹窿/终纹FA值比较差异无统计学意义(P>0.05)。结果见表2。
2.3PD-CI组FA值与MoCA评分的相关性PD-CI组胼胝体压部、海马右扣带回、右上额枕束、左上额枕束FA值与MoCA量表评分呈正相关(P<0.05)。结果见表3。
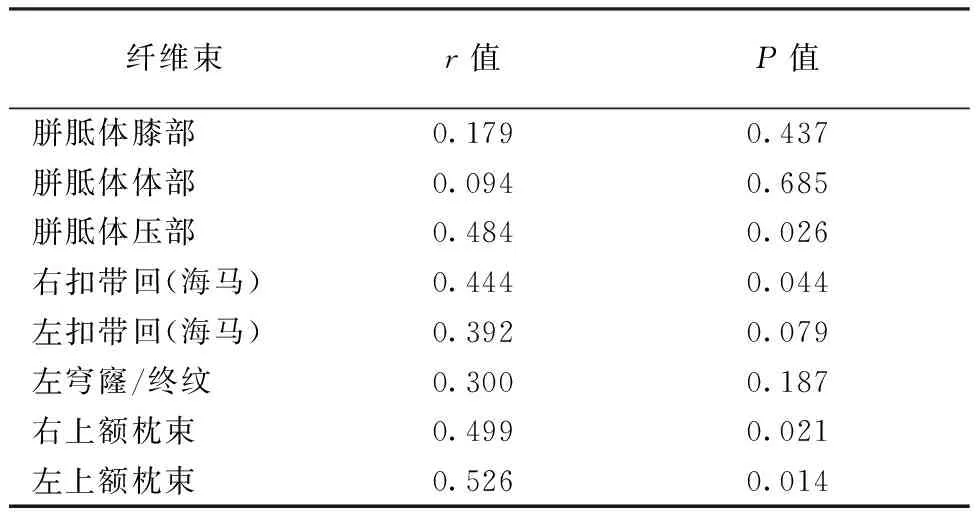
表3 PD-CI组不同部位纤维束FA值与MoCA量表评分相关性
3 讨论
PD是一种以静止性震颤、运动迟缓、肌肉强直和姿势步态障碍等典型运动症状为特征的神经变性病[8]。近年来,随着对PD研究的逐步深入,除上述核心运动症状外,诸多非运动症状(non-motor symptoms,NMS)如认知功能障碍等,同样会严重影响患者的自理能力和日常生活,至病程晚期甚至会超越运动症状成为导致患者致残的主要因素。PD合并认知功能障碍具有发病早,发病率高的特点[9]。既往研究显示有20% ~ 57%的PD患者在临床确诊后的3 ~ 5年内出现认知功能损害[10-11]。与认知功能无损害的PD患者比较,有认知功能障碍的PD患者疾病晚期患痴呆的风险更高,经过20年的长期随访观察发现,如不及时治疗,PD痴呆的患病率高达80%,目前多认为PD-MCI是痴呆发生的前兆和主要危险因素[12]。因此对PD患者认知功能障碍的早期发现、干预及诊治具有重要意义。
PD认知功能障碍可表现为不同种类、不同程度的认知域损害,包括执行功能、语言、注意力、记忆力和视觉空间能力,这些症状可能归因于与潜在的神经退行性过程有关的投射纤维束的退化[13]。其突出的表现是执行功能和视空间障碍,以及注意力缺陷和短期记忆力下降,这属于“皮层下”认知功能损害类型,主要表现在工作记忆和认知的灵活性方面异常,这种损伤可能与额叶-皮质下环路受损有关[14]。国外一项研究表明,PD认知功能障碍患者在疾病早期即可出现视空间功能损害[15]。另一项关于PD-MCI损伤亚型的研究显示,单认知域受累较多认知域受累常见,非遗忘型较遗忘型常见[16]。
近年来DTI已被广泛应用于PD认知功能损害研究,于1994年由Basser等[17]首先提出。DTI是在弥散加权成像(diffusion weighted image,DWI)技术的基础上逐渐发展起来的一种成熟的检查技术,可间接地评估脑白质微结构的完整性和连续性[18]。DTI常用的量化指标很多,如FA、平均弥散系数(mean diffusivity,MD)、平行扩散系数(radial diffusivity,RD)和轴向扩散系数(axial diffusivity,AD),其中以 FA 值最常用。FA值是指水分子的各向异性成分占整体弥散张量的比例,它的范围是0到1。由于DTI可清晰精确地反映脑白质纤维束的解剖结构,当脑白质纤维束和任何神经元由于退行性改变等原因被破坏时,便会出现FA值下降[19]。
Gattellaro等[20]研究发现,与健康对照组相比, 无痴呆PD患者胼胝体膝部和上纵束FA值下降,MD值增加,黑质边缘MD值则增加。Hattori等[21]首次对PD-MCI患者行DTI扫描发现患者脑白质结构的异常。Deng等[22]研究结果显示PD-MCI患者左侧额叶和右侧颞叶白质FA值较PD无认知障碍组和对照组明显减低。Theilmann等[23]研究发现,PD患者脑白质纤维束异常与认知功能损害密切相关,脑白质纤维束的异常改变可作为早期认知功能衰退的客观指标之一。
本研究筛选出与认知相关的纤维束,分别为胼胝体膝部、胼胝体体部、胼胝体压部、右扣带回(海马)、左扣带回(海马)、右穹窿/终纹、左穹窿/终纹、右上额枕束、左上额枕束、右钩束、左钩束,3组间比较发现除右钩束、左钩束FA值差异无统计学差异外,其余9根纤维束FA值均存在统计学差异,然后对PD-CI组与PD-nCI间比较发现,两组间胼胝体膝部、胼胝体体部、胼胝体压部、右扣带回(海马)、左扣带回(海马)、左穹窿/终纹、右上额枕束、左上额枕束FA值差异均有统计学意义;Pearson相关分析法发现PD-CI组胼胝体压部、右扣带回(海马)、右上额枕束、左上额枕束与MoCA评分呈正相关,表明上述纤维束和PD患者认知功能障碍密切相关。
研究认为,PD患者出现认知功能障碍是由于额叶功能损害所致,而且发病基础可能是某些因素破坏额叶-纹状体环路[24-27]。额叶和纹状体之间在解剖学上有密切关系,纹状体内多巴胺(DA)被耗竭,可能引起前额叶内DA消耗;同时黑质DA能神经元变性缺失、DA能传递系统功能受损,最终导致PD患者出现额叶认知功能损害[26]。同时额颞叶内侧面聚集着黑质-皮质DA投射纤维,这些纤维和黑质-纹状体系统的缺陷可引起额颞叶皮质和皮质下显著萎缩,最终导致严重的认知功能障碍[27]。Borroni等[28]研究显示,与无认知功能障碍的PD患者比较,PD痴呆患者的额叶和皮层下萎缩更为广泛。海马与学习、记忆密切相关。胼胝体在解剖学上具有关键作用,其中胼胝体压部的纤维主要联系颞叶及顶叶,而膝部主要连接大脑前部组织,同时胼胝体膝部内有与认知功能有关的额、顶、颞叶发出的纤维通过;扣带回前部与认知、情感有关[29]。本研究结果显示,PD-nCI组和PD-CI组间胼胝体膝部、胼胝体体部、胼胝体压部、扣带回(海马)和上额枕束纤维束FA值存在统计学差异,提示胼胝体、扣带回(海马)和额叶功能缺陷可能与PD认知功能障碍有密切联系。
综上所述,本研究结果提示PD患者认知功能障碍可能与脑白质纤维束损害密切相关,采用DTI测定脑白质纤维束的异常改变可能是PD患者认知功能衰退的客观检查方法之一。

