关节镜下肱二头肌长头腱切断术在中老年巨大肩袖撕裂修补术中的应用
金京日,何远铭,金 日,崔白日
肩袖撕裂是导致肩部疼痛和运动功能障碍的常见原因,如何妥善处理巨大肩袖撕裂是目前骨科医师面临的难题[1]。单纯肱二头肌长头腱(long head of biceps tendon,LHBT)切断术可缓解患肩疼痛,但关节镜下LHBT 联合巨大肩袖撕裂修补术的术后疗效如何,其与单纯关节镜下肩袖撕裂修补术在患肩疼痛改善、功能恢复等方面是否存在差异,目前未有定论。本研究对比分析两种术式的短期疗效,旨在为中老年巨大肩袖撕裂患者的术式选择提供参考。
1 资料与方法
1.1 一般资料
纳入标准:①年龄≥50 岁;②肩关节MRI 及肩关节正位、冈上肌出口位X 线检查明确巨大肩袖撕裂诊断(肩袖撕裂范围>5 cm 或同时存在2条及以上肌腱的撕裂);③经口服非甾体类药物、理疗等保守治疗2个月以上,临床症状无明显好转者。排除标准:①不可修复性肩袖损伤;②合并其他肩关节疾病,如肩关节不稳、肩关节僵硬、肩锁关节疾病、肩关节骨折等;③有颈椎病病史;④合并高血压、糖尿病、心脏病等慢性疾病,无法耐受手术。
选取延边大学附属医院2016 年10 月至2018年2 月收治、符合病例选择标准的32 例中老年巨大肩袖撕裂患者纳入研究。其中17例行关节镜下LHBT联合巨大肩袖撕裂修补术(A组),15例单纯行关节镜下巨大肩袖撕裂修补术(B组)。患者均主诉肩关节疼痛,以夜间痛为甚,肩关节活动明显受限,肌力减弱。两组年龄、性别、伤因、肩峰类型、侧别、肌力分级、伤程等一般资料比较,差异无统计学意义,具有可比性(P>0.05),见表1。患者均签署知情同意书。
1.2 手术方法
采用全身麻醉,患者取健侧卧位,后仰20°,侧卧架固定于后臀腰结合部,腋下及所有骨突部位加软垫。使用牵引架将患肩外展约40°、前屈约20°牵引,牵引重量3~6 kg。标记患肩骨性标志及关节镜入口,粘贴脑外保护皮膜,将肾上腺素-生理盐水混合液注入肩关节腔及前外侧肩峰下间隙,连接关节镜器械。
取肩峰后外角向下2 cm、向内1 cm 处为入口切开皮肤,关节镜进入盂肱关节,探查肩关节腔,检查肩胛下肌肌腱连续性是否完好,若肩胛下肌撕裂,则依据撕裂程度选用1~2枚锚钉单排缝合;检查各盂肱韧带损伤、盂唇损伤撕裂及LHBT 损伤情况。建立标准前方入路。Dyonics 加强型刨削刀头(Smith Nephew 公司,美国)经前方入路进入肩关节,使用探针将LHBT 从结节间沟拉至镜下,探查炎症表现和损伤情况。
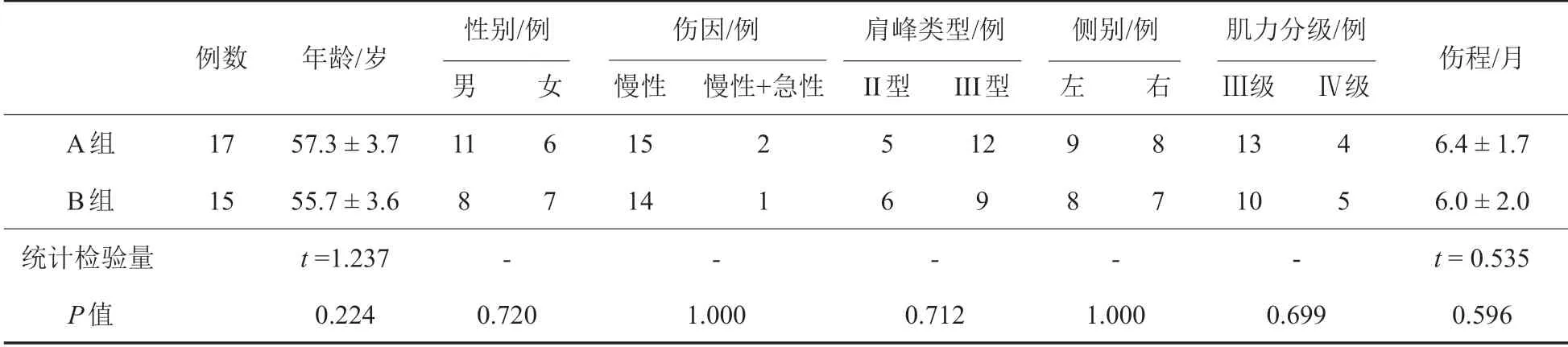
表1 两组患者一般资料比较
B 组患者随后使用刨削刀和等离子刀彻底清理LHBT表面及周围的炎性滑膜组织。沿后入路将镜头转入肩峰下间隙,评估肩峰形态,如为Ⅱ型、Ⅲ型肩峰,则行肩峰成形术;再从附加的肩峰外侧入路,明确肩袖撕裂情况,评估撕裂口大小和形状,使用组织抓钳轻柔牵拉撕裂口边缘,评估肩袖撕裂口覆盖大结节足印区的张力和面积,新鲜化足印区后,根据撕裂口大小,合理布置直径4.5 mm 的HEALIX 内排锚钉(强生公司,美国)于肱骨头软骨边缘,抓线器和缝合过线器(强生公司,美国)缝合肩袖组织,以SMC结在无张力状态下将肩袖组织打结固定,并将尾线穿过Versalok外排锚钉(强生公司,美国),将覆盖在足印区的肩袖活瓣组织二次固定于大结节。双排缝合固定满意后,冲洗肩关节腔,缝合穿刺口,无菌敷贴覆盖切口后使用肩肘固定垫固定患肢。
A组患者则使用Vulcan EAS等离子刀双极切除探头(Smith Nephew 公司,美国)将LHBT 在盂上结节附着处切断,可见LHBT 残端沿结节间沟缓慢回缩,卡在结节间沟入口处,再以等离子刀修整盂上结节,尽可能将盂上结节修整至与盂唇齐平,避免造成肩关节上盂唇前后部(superior labrum from anterior to posterior,SLAP)损伤。肩袖缝合及后续处理与B组相同。
1.3 术后处理
术后1 d始,A组患者行被动肩关节外展及肘关节屈伸练习,3周后逐渐增加主动肘关节屈伸锻炼,6 至8 周开始行肩关节主动活动及患肩外展0°、90°状态下的肩关节内旋和外旋活动,术后3个月开始抗阻训练,加强肌力锻炼,6 个月鼓励患者进行轻微的体力劳动,12 个月后方可完全恢复体力劳动。B 组患者术后1 d 开始行被动肩关节外展和主动肘关节屈伸训练。其余锻炼方式与A组相同。
1.4 统计学方法
采用SPSS 19.0统计软件进行数据处理,符合正态分布的计量资料以均数± 标准差(x- ±s)表示,手术前后各时相点比较采用重复测量的方差分析,两组比较采用两独立样本t检验,计数资料以例表示,比较采用Fisher确切概率法。P<0.05为差异有统计学意义。
2 结果
手术过程顺利,术后MRI 复查示锚钉位置理想,肩袖覆盖足印区及连续性均良好。伤口愈合良好,无一例出现术后感染、Popeye 畸形,肱二头肌无明显肌力减弱表现。
所有患者均获随访,随访时间12~18个月,平均随访时间14 个月。如表2 所示,两组术后各时相点VAS评分[2]均较术前降低,Constant-Murley评分[3]均较术前提高,手术前后比较,差异有统计学意义(P<0.05)。术后A 组VAS 评分、Constant-Murley 评分及肩关节活动度均优于B 组(P<0.05)。典型病例见图1。
表2 两组患者手术前后疗效指标比较(±s)
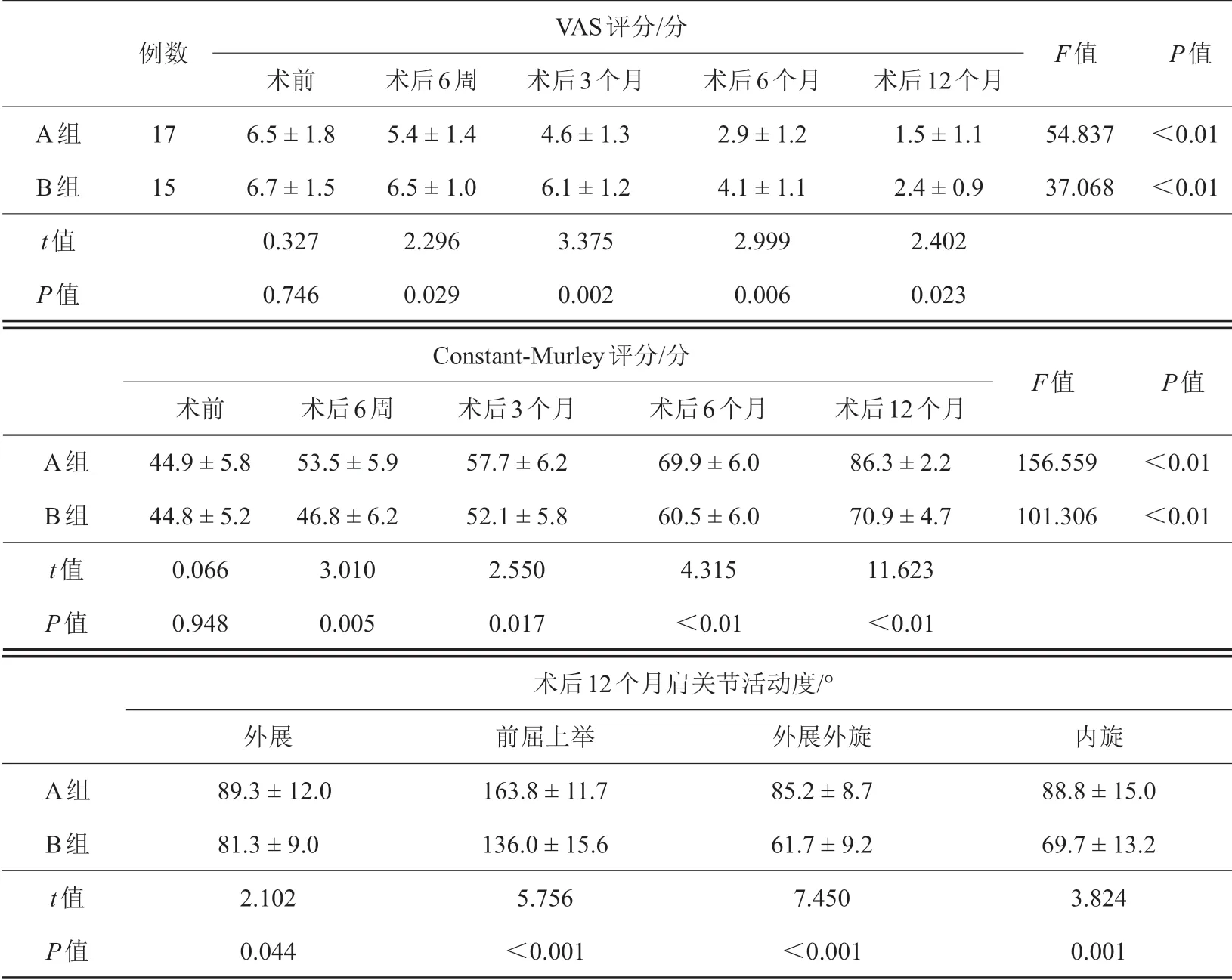
表2 两组患者手术前后疗效指标比较(±s)
注:VAS:视觉模拟量表
VAS评分/分例数F值P值A组B组t值P值1715术前6.5±1.86.7±1.50.3270.746术后6周5.4±1.46.5±1.02.2960.029术后3个月4.6±1.36.1±1.23.3750.002术后6个月2.9±1.24.1±1.12.9990.006术后12个月1.5±1.12.4±0.92.4020.02354.83737.068<0.01<0.01 Constant-Murley评分/分F值P值A组B组t值P值术前44.9±5.844.8±5.20.0660.948术后6周53.5±5.946.8±6.23.0100.005术后3个月57.7±6.252.1±5.82.5500.017术后6个月69.9±6.060.5±6.04.315<0.01术后12个月86.3±2.270.9±4.711.623<0.01156.559101.306<0.01<0.01术后12个月肩关节活动度/°A组B组t值P值外展89.3±12.081.3±9.02.1020.044前屈上举163.8±11.7136.0±15.65.756<0.001外展外旋85.2±8.761.7±9.27.450<0.001内旋88.8±15.069.7±13.23.8240.001
3 讨论
3.1 LHBT导致巨大肩袖撕裂患者肩部疼痛、功能障碍的发生机制
肱二头肌腱有两个起点:喙突上存在肱二头肌短头肌腱和喙肱肌,位于关节腔外;而LHBT起始于盂上结节,与上部盂唇相接,分为关节内和关节外2 个部分,关节囊内部的LHBT被关节囊滑膜覆盖,较宽较扁,跨过肩关节后逐渐变圆、穿入结节间沟内出盂肱关节,属于滑膜外结构。
目前LHBT的功能仍存在争议[4]。一般认为,LHBT在正常情况下没有任何生物学功能,仅仅是人类退化不完全的结构[5]。而在巨大肩袖撕裂发生后,患者肩袖对肱骨头下压的限制力减弱,致使肱骨头上移,肩峰下间隙明显变窄,极易形成肩峰撞击征,引起冈上肌腱退变、撕裂,当撕裂面进一步累及冈上肌腱前缘及肩胛下肌腱上缘时,则导致肩袖间隙(rotator interval,RI)损伤[6]。RI是最薄弱的肩袖结构,但在维持肩部稳定性和保护LHBT方面起着不可或缺的作用。一旦发生RI 损伤,将会因影响LHBT 而引发肩部疼痛,导致肩关节功能受限[7-8]。与此同时,巨大肩袖撕裂后LHBT 被激活,代偿性地与上升肱骨头相对抗[9],长期磨损肱骨,诱发肌腱炎症,这是引起疼痛及关节活动受限的另一原因。从轻微的肌腱炎到肌腱完全断裂,其所表现出的疼痛及受影响程度可能有所不同[10-11]。
此外,肱二头肌腱鞘作为关节滑膜的一部分,由冈上肌和肩胛下肌覆盖,撕裂的肩袖可进一步损伤LHBT的腱鞘组织,最终导致LHBT随肩关节活动反复出现不稳,造成半脱位或脱位,进而发生退变、撕裂,甚至造成SLAP损伤等。因此,若仅行单纯肩袖撕裂修补术而忽视LHBT 的重要作用,则可能会导致术后肩部遗留持续或反复的疼痛,同时影响肩关节功能恢复。
3.2 巨大肩袖撕裂的治疗
巨大肩袖撕裂损伤范围大,撕裂情况复杂,常伴有组织回缩、粘连和脂肪浸润[12],临床处理颇为棘手。尤其是中老年及糖尿病患者,本身肌腱质量较差,手术难度更大[13-14]。保守治疗一般是在患肢制动的基础上给予激素、玻璃酸钠和自体血浆注射,再辅以红外线等物理疗法[15],可在一定程度上缓解肩关节疼痛,但对肩关节活动无明显改善。手术治疗的目的在于彻底缓解患肩疼痛,促进肩关节功能恢复。随着微创技术的不断进步,巨大肩袖撕裂的关节镜手术从最开始的关节腔清理术,逐步拓展到镜下肩峰成形术、肩袖修补术,目前镜下肌腱转位术、补片修复术、上关节囊重建术也见诸报道[16-17]。

图1 关节镜下肱二头肌长头腱(LHBT)切断术联合肩袖撕裂修补术治疗巨大肩袖撕裂手术前后图片(女,68岁)1A 术前MRI示冈上肌腱(SSP)撕裂并回缩至盂缘,肩胛下肌腱(SSC)信号紊乱、迂曲 1B 关节镜下观察SSP、SSC、冈下肌腱(ISP)及LHBT 均出现不同程度撕裂及严重退行性变1C 关节镜下锚定修补SSC、SSP、ISP 后外观,缝合及固定满意1D 关节镜下LHBT 切断术,可见切断残端卡在结节间沟入口处形成“类锚定固定效应”1E~1G 术后10 个月MRI:斜冠状位片示肩袖组织肱骨头包裹良好,锚钉位置理想;斜矢状位片示SSP 连续性及张力良好,稍有水肿样信号表现,内外排锚钉位置良好;水平位片可见SSC和ISP连续性及张力良好,锚钉位置好1H 术后10个月肩关节前屈上举、外展外旋、内旋等活动均良好
尽管镜下肩袖修补术疗效确切,但术后疼痛发生率和再撕裂率仍较高,患者依从性较差,康复训练受到影响[18]。如前所述,对LHBT进行处理可缓解患者肩关节疼痛,但仅处理LHBT只是缓解症状的姑息治疗,并不能改变肩袖损伤后肩峰下间隙狭窄或盂肱关节骨关节炎发生发展的自然病程。
3.3 关节镜下LHBT切断术联合巨大肩袖修补术
LHBT 的关节镜下处理主要包括LHBT 清理术、LHBT 切断术及LHBT 切断固定术[19-20]。镜下LHBT 清理术对LHBT 表面及周围的炎性滑膜组织进行彻底清理,但对已变性损伤的LHBT 无根治性效果,只能在一定程度上缓解肩关节疼痛。镜下LHBT 切断固定术以锚钉将切断的LHBT 固定于结节间沟或结节间沟下方,术式颇为复杂,手术时间及术后恢复时间较长,植入物脱落及固定后肌腱再次断裂也偶有发生[21]。LHBT 切断术操作简单,手术时间短,患者经济压力较小[22],不存在植入物相关的术后风险;同时为肩袖缝合创造良好的操作空间,避免过线时误将LHBT 与肩袖组织缝合在一起。Desai 和Mata[23]在对巨大肩袖撕裂患者进行镜下修复的同时行LHBT 切断术,患者肩关节疼痛症状明显改善,随访患者均未出现相关并发症;Walch 等[24]对291 例(307 肩)不可修复性或术后不愿康复治疗的巨大肩袖撕裂患者行关节镜下LHBT切断术,其中35.8%的患者同时行肩峰成形术,术后平均随访57个月,患者综合评分由术前48.4分提高到67.6分,关节疼痛缓解,活动能力提高。Kempf 等[25]在一项关节镜下手术治疗210例肩袖撕裂患者的多中心研究中亦发现,在修复大面积肩袖撕裂的同时行LHBT 切断术,缓解术后疼痛效果良好。本研究在关节镜下巨大肩袖撕裂修补术中联合LHBT 切断术,不予缝合固定,平均14个月的随访结果证实疗效满意。
本组选择年龄≥50 岁的中老年患者,此类患者对运动和肌力的要求较小,肱二头肌使用的频率和强度较低,但对解决疼痛症状的要求普遍较高。本研究两组患者的疼痛症状均得到不同程度的改善,但A组(LHBT联合肩袖修补)患者疼痛缓解效果较B 组(单纯肩袖修补)更为明显,功能恢复情况更佳。与此同时,手术切断的LHBT 残端与结节间沟处软组织将发生黏连,产生“类锚钉固定效应”,导致LHBT 不会进一步回缩而出现Popeye畸形,影响肌力及外观效果。此外,由于肱二头肌具有长头和短头的解剖学结构,其在LHBT切断后从跨关节变为近关节,仍具有相应的功能。A组患者术后肩关节活动度较B组也有明显改善,提示LHBT 切断术对患者肩关节活动范围的扩大起到了积极作用。
3.4 手术技巧和注意事项
①对LHBT 出现严重磨损、部分撕裂及存在脱位及半脱位的情况,均应予以切断处理,不予保留;②对于回缩、粘连的撕裂肩袖组织,应给予充分松解,并遵循“无张力修补”原则予以缝合固定[26];③肩袖缝合前先对Ⅱ、III型肩峰进行成形处理,以扩大操作空间;④肩袖缝合过线后应根据患者有无骨质疏松,适当选择滑结或非滑结处理,以免锚钉脱出;⑤术中应灵活掌握关节镜注水压力,避免因压力过高而导致术区周围软组织大面积水肿而导致气管插管的脱管时间延长。
3.5 研究局限性
本研究样本量较小,两组术后康复过程存在差异,患者依从性与出院后康复条件可能对结果产生影响,吸烟与饮酒等不良生活习惯也会造成肩关节组织恢复程度有所不同,亦未对患者的工作性质进行分层设计,这些都是未来研究需考虑的因素;该术式对青年人或职业运动员群体的治疗效果如何,也是下一步的研究方向。

