区域性动态高血压评估体系的研究
梁月坤 钱钢
我国高血压患者目前约有2.9亿,高血压人群的分布具有种族性和地区性的差异。目前临床工作中仍旧以诊室血压作为诊治高血压的金标准,与诊室血压比较,动态血压监测血压信息更为全面,具有很好的重复性,同时可以鉴别白大衣高血压和隐匿性高血压,在高血压诊治中发挥日益重要的作用[1-3]。本研究通过收集嘉兴地区高血压患者动态血压及诊室血压信息,分析相关性,制定嘉兴市动态血压分级标准,为该地区临床医生治疗高血压患者提供指导。
1 对象和方法
1.1 对象 选取2015年4月至2018年4月就诊嘉兴市第一医院就诊的高血压患者500例,同时选取同一时间段内同院体检中心非高血压健康人群100例,高血压的诊断依据2010年中国高血压防治指南标准[4]。纳入标准:(1)纳入病例确诊为高血压患者;(2)入选病例均为常住嘉兴市汉族人。排除标准:(1)排除慢性肾脏疾病,如慢性肾小球肾炎、糖尿病肾病、肾动脉狭窄等疾病。(2)排除如嗜铬细胞瘤、原发性醛固酮增多症、甲状腺功能亢进症等严重的内分泌性疾病。(3)排除主动脉瓣关闭不全、完全性房室传导阻滞、多发性大动脉炎等严重的心血管病变。(4)排除脑肿瘤、脑外伤等严重颅脑病变。(5)排除妊娠高血压综合征、红细胞增多症,以及长期应用糖皮质激素、拟交感神经物的高血压患者。(6)不能耐受动态血压检查者。高血压患者中男301例,女199 例,年龄 37~81(58.50±3.48)岁。健康人群中男68 例,女 32 例,年龄 29~75(53.75±2.90)岁。两组性别、年龄比较差异均无统计学意义(均P>0.05)。本研究经院伦理会批准,受试者均知情同意。
1.2 方法
1.2.1 血压测量方法 500例高血压患者及100例健康人群均行两种方式的血压测量,包括诊室血压测量和动态血压测量。(1)诊室血压测量方法:测量血压的人员是经过专业血压测量训练的技术人员或者高血压科护士,所采用的台式水银血压计经过国家计量部分批准和定期校准合格。在受试者做动态血压监测当天(均在上午8∶00~9∶00)测量血压,要求30min内无饮浓茶、咖啡和吸烟,并且排空膀胱。测量血压前要求受试者不做剧烈活动,状态良好,心情平静,静坐休息5min以上;共测3次坐位血压,测量间隔为2min,然后取3次读数的平均值即受试者诊室血压。(2)动态血压测量方法:选择中国康康动态血压计YMBPA23测量研究对象24h动态血压,进行监测的时间均在上午8∶00~9∶00到次日上午8∶00~9∶00。设置白昼(上午6∶00~当日 22∶00)和夜间(当日 22:00~次晨 6:00)分别间隔30min和1h自动充气并测量血压1次,并以此作为动态血压测量间隔时间,并连续记录患者24h收缩压和舒张压、白昼收缩压和舒张压及夜间收缩压和舒张压。接受动态血压监测的受试者,需在当天保持正常生活和工作,要求当天晚22∶00上床休息,收缩压和舒张压的有效测量值范围分别为70~260mmHg、40~160mmHg。当测量值超过以上范围时血压监测仪会在3min后自动删除并重测;假如再次失败,则视为数据缺失;如果第一次检查测量成功率<80%,则应再次测监测结束后将数据导入电脑。对研究对象行动态血压监测过程中,统计分析24h平均收缩压及24h平均舒张压。
1.2.2 动态血压分级 首先绘制散点图,通过线性回归的方法分析诊室血压与24h动态血压之间的相关性,通过最小二乘法估计回归系数,得到相对应的回归方程,此外在该基础上通过决定系数检验回归拟合效果。
1.3 统计学处理 采用SPSS22.0统计软件,符合正态分布的计量资料以 表示,比较采用t检验;通过线性回归分析动态血压与诊室血压相关性,P<0.05为差异有统计学意义。
2 结果
2.1 诊室血压测量结果与动态血压测量结果比较见表1。
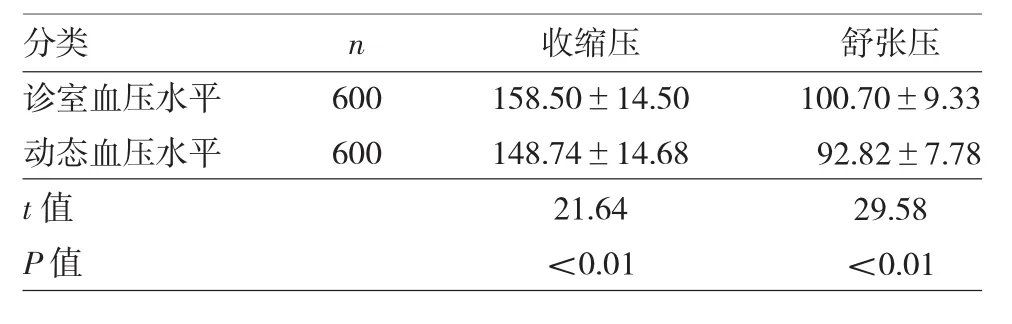
表1 诊室血压测量结果与动态血压测量结果比较(mmHg)
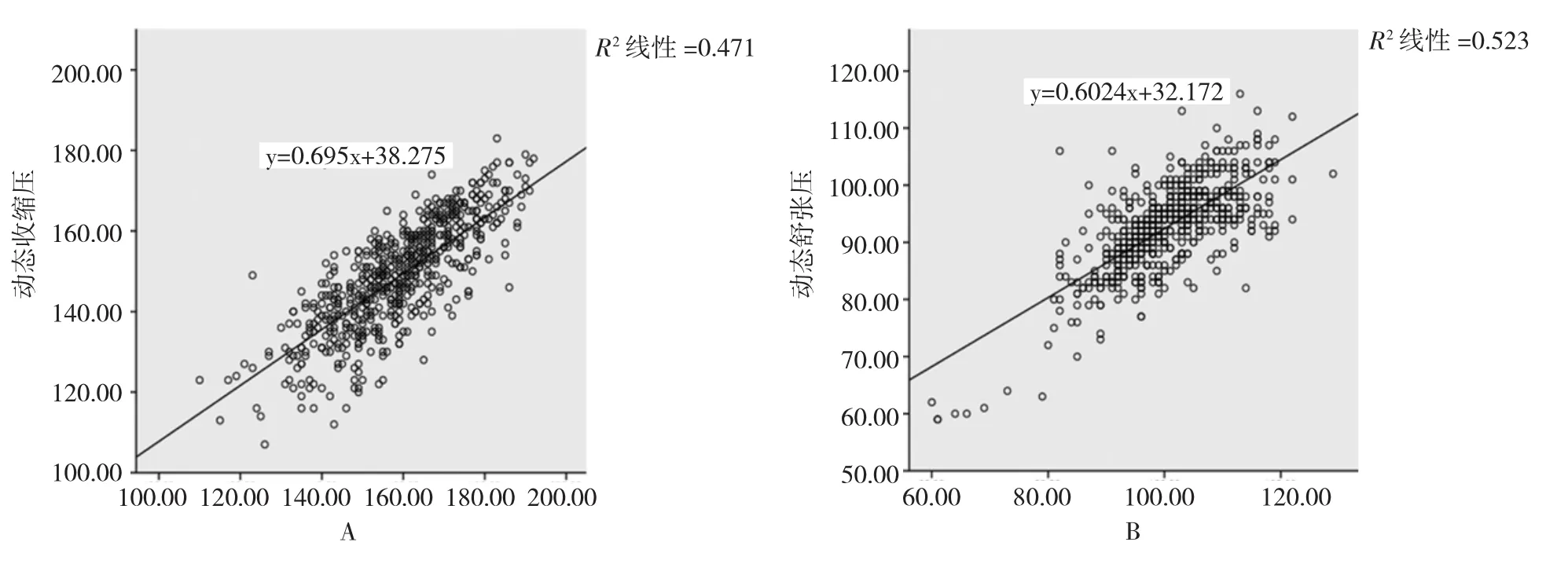
图1 24动态血压与诊室血压相关性(A:诊室收缩压;B:诊室舒张压)
由表1可见,诊室血压的收缩压与舒张压水平均高于动态血压水平,差异均有统计学意义(均P<0.01)。
2.2 动态血压分级结果 见图1。
由图1可见,24h收缩压、24h舒张压的决定系数分别为0.471及0.523,说明24h收缩压与24h舒张压与诊室血压相关性均较好。
在得到诊室血压和动态血压线性回归方程后,将诊室血压的分级标准140/90mmHg、160/100mmHg和180/110mmHg依次代入回归方程得到相对应的动态血压分级标准,见表2。
3 讨论
目前我国高血压患病率约为30%,但成人高血压知晓率仅为46.5%,治疗率为41.1%,控制率为13.8%,治疗后的高血压患者的血压达标率为29.6%[5],远远低于西方国家。Harris等[6]提出,如患者第1次就诊出现平均血压升高但<180/110mmHg的情况,在第2次就诊前建议监测动态血压以排除白大衣高血压。2017年美国高血压指南建议在诊断高血压之前,以及对接受降压治疗但诊室血压仍不达标的患者,可行动态血压检查排除白大衣高血压[7]。动态血压不仅可以诊断高血压,也可用于高血压的分级。

表2 动态血压分级标准(mmHg)
本研究中通过运用线性回归的的方法,探讨对应不同诊室血压的动态血压分级标准,与诊室血压分级比较,动态血压分级均较诊室血压分级低。1级低 4/4mmHg,2 级低 11/8mmHg,3 级低 17/17mmHg。正常人群1d的血压波动会出现2个高峰及1个低谷,分别位于上午 6:00~10:00,下午 4:00~8:00,诊室血压测量时间多在高血压生理高峰期间,而24h动态血压测量全天平均血压,中和高血压峰谷效应,相比于诊室血压,会有一定程度降低。1级动态血压标准为136/86mmHg,高于我国目前通用的动态血压诊断标准130/80mmHg,考虑年龄与血压值具有正相关性,本研究中高血压患者及对照人群平均年龄较大。本研究中得出的1级、2级、3级动态血压标准相互比较,舒张压的差值均比收缩压的差值小,考虑本研究中高血压患者大部分为中老年,由于动脉钙化或退行性变,主动脉弹性降低,血压特点以收缩压升高,脉压差增大为主,而舒张压的变化较小。
目前国内对24h动态血压分级研究极为缺乏,黄素兰等[8]于2012至2013年进行的一项研究,收集了北京安贞医院高血压科从未服药的或者停药3个月以上的门诊初诊高血压患者713例。运用线性回归的方式得出24h动态血压分级标准:1级高血压动态血压分级标准为126/81mmHg;2级高血压动态血压分级标准为141/88mmHg;3级高血压动态血压标分级标准为157/95mmHg。该项研究为了避免白大衣效应,由培训后的技术人员测量高血压患者诊室血压,而非医护人员。与之相比,本研究中诊室血压的测量均在诊室环境中,由医护人员进行,故可能受到白大衣影响,在分析诊室血压与动态血压相关性过程中,导致动态血压分级数值升高。
我国高血压疾病逐年递增的高患病率与高血压患者降压治疗的低达标率,均反映了高血压防治工作所面临的严峻局势。高血压患者需要有效的降压治疗以降低疾病负担,而临床医生也希望有更为客观可靠的依据来指导高血压的管理。动态血压监测患者全天的血压信息,测量次数多,可真实客观地反映血压水平。落实到临床工作中,医务工作者可将动态血压分级与诊室血压分级结合相比较,针对某一患者,动态血压高于诊室血压,则强化降压治疗,动态血压低于或等于诊室血压,则调整药物使用,控制血压目标值于1级动态血压标准以下。