扩肛器肛门刺激在早产儿胎粪性便秘中的作用
王秀玲 许勇
早产儿便秘多由于早产儿胃肠发育不完善,肠道功能较弱,胎粪质地粘稠,积聚在乙状结肠和直肠内,48 h以上仍不能排便所致。与喂养量少、禁食、或无母乳,依赖配方奶喂养有关[1]。它是早产儿常见症状,主要表现为胎粪排出延迟、排便减少、通便后仍只有少量排便[2]。患有便秘的早产儿如果欠缺周道的护理,很可能将会加重症状。不仅可造成呕吐、腹胀、胎粪性肠梗阻等,而且由于肠肝循环增加,使胎便中胆红素吸收增加。早产儿肝酶不健全黄疽可能较足月儿重,胎粪排泄不畅,会使黄疽更加明显[3]。情况严重时,还将表现为小肠坏死性的结肠炎、呼吸暂停以及其他危重性的病症[4]。因此,在日常早产儿护理中应给予相应的干预措施,有利于改善便秘症状,在一定程度上减少并发症的发生。为探讨有效解决早产儿胎粪性便秘的方法,本研究对福建医科大学附属第一医院NICU收治的新生儿中出现的66例胎粪性便秘症状的早产儿进行回顾性分析。现将结果报道如下。
1 对象与方法
1.1 研究对象
将2015年1月—2017年12月在福建医科大学附属第一医院NICU住院治疗期间出现排便次数减少、排便困难、腹胀、哭闹、排便不尽、大便硬结、2日以上未排便,并有伴发症状的66例早产儿为研究对象,采取随机抽样分为对照组和观察组。其中,对照组33例,其中男婴17例,女婴16例,出生胎龄32.17~36.19周,平均日龄(4.17±0.82)天,出生体质量1.18~3.05 kg,平均出生体质量(1.89±0.37)kg。观察组33例,其中男婴20例,女婴13例,出生胎龄32.06~36.28周,平均日龄(4.33±0.78)天,出生体质量1.13~4.02 kg,平均出生体质量(1.84±0.28)kg。两组早产儿在性别、日龄、出生体质量等方面比较,差异无统计学意义(P>0.05),具有可比性。本研究获得医院伦理委员会批准,获得所有早产儿监护人的同意,且所有监护人均签署知情同意书。
1.1.1 纳入标准 参考罗马Ⅲ新生儿/幼儿便秘诊断标准(G7):(1)每周排便≤2次;(2)在自己能控制排便后每周至少1次大便失禁;(3)有大便潴留;(4)有排便疼痛及费力史;(5)直肠内存在大量粪便团块;(6)巨大粪便阻塞厕所。以上6项症状出现其中2项并伴有患儿不安、腹胀、拒奶继之呕吐,吐出物含胆汁等,随大量排便后症状缓解消失[5]。
1.1.2 排除标准 排除临床上已经确诊为先天性巨结肠、坏死性小肠结肠炎、腹部皮肤受损、肛门疾患、外科肠梗阻、闭锁等肠道疾病的早产儿[6]。
1.2 方法
两组患儿均采取合理喂养、少量开塞露加温盐水灌肠、补充益生菌、腹部按摩后取俯卧位等常规预防及解决便秘的措施,观察组在常规的基础上使用扩肛器肛门刺激来解除早产儿胎粪性便秘。
扩肛器刺激肛门法:根据早产儿的胎龄及体质量,选择型号合适的经高压灭菌处理的扩肛器(见图1),将患儿取仰卧位,一名护士一手轻轻将患儿双腿屈曲提起,另一手略微抬高患儿臀部,另一名护士戴一次性手套,左手拇指及食指分开并暴露肛门,扩肛器前端涂上石腊油或凡士林润滑后缓慢插人肛门,到达圆椎体的孤度时放慢速度后缓缓地再插入约1 cm,插入总长度约4~5 cm,并确保其维持1分钟左右的停留时间,每天扩肛刺激1次,胎粪性便秘的早产儿持续刺激时间约为3~5天,对于肛门狭窄的早产儿持续扩肛时间为3个月[7]。
图1 扩肛器实物图
1.3 观察指标
分别比较两组早产儿首次胎粪排出时间及量、胎粪清除时间;比较两组早产儿的腹胀发生率、腹胀减轻及消退时间。
1.4 统计学方法
本研究数据处理采用 SPSS 21.0软件包,计量资料以(±s)表示,采用t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组首次胎粪排出情况对比
观察组的首次胎粪排出时间及胎粪清除时间明显比对照组早,且首次胎粪排出量大于对照组,两组比较差异有统计学意义(P<0.01)。见表1。
表1 两组早产儿首次胎粪排出情况及胎粪清除时间对比(±s)
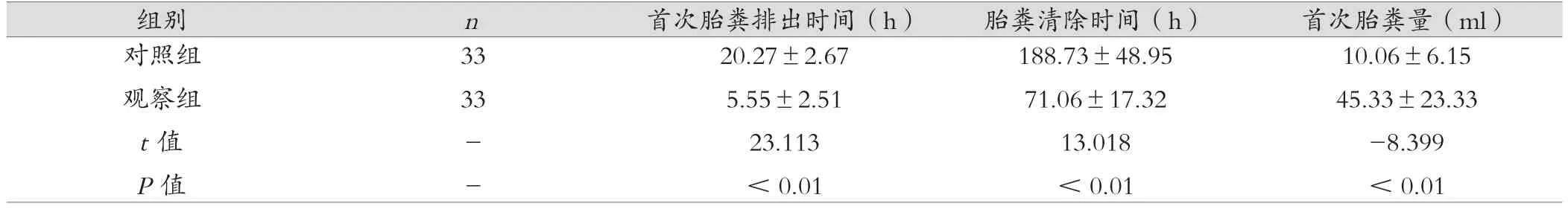
表1 两组早产儿首次胎粪排出情况及胎粪清除时间对比(±s)
组别 n 首次胎粪排出时间(h) 胎粪清除时间(h) 首次胎粪量(ml)对照组观察组t 值P值33 33--20.27±2.67 5.55±2.51 23.113< 0.01 188.73±48.95 71.06±17.32 13.018< 0.01 10.06±6.15 45.33±23.33-8.399< 0.01
表2 两组早产儿腹胀发生率、腹胀减轻及消退时间对比(±s)

表2 两组早产儿腹胀发生率、腹胀减轻及消退时间对比(±s)
组别 n 腹胀发生率[n(%)] 腹胀减轻时间(h) 腹胀消退时间(h)对照组观察组χ2值t 值P值33 33 3.39±1.17 1.23±0.52 12.39±4.85 3.39±1.69---22(66.67)7(21.21)13.84< 0.01 9.724< 0.01 10.069< 0.01
2.2 两组腹胀情况对比
观察组的腹胀发生率明显低于对照组,且该组腹胀减轻、消退时间也明显比对照组短,两组比较差异有统计学意义(P<0.01)。见表2。
3 讨论
早产儿由于解便机制尚未发育成熟,胎粪的主要成分为胃肠分泌液、消化酶以及吞咽的羊水中不被吸收的毳毛、胎脂、角化上皮细胞等[8],因此胎粪黏稠,排出时间延长,故造成排便不畅,极易引起便秘。胎粪在肠道内积蓄和滞留时间过长可刺激肠黏膜,容易引发腹胀、梗阻等症状,严重者则可导致坏死性小肠结肠炎的发生。同时,早产儿还存在着肠壁较薄弱、黏膜细嫩等特点,容易造成黏膜下组织损伤,甚至出现肠穿孔等严重并发症。因此,在解决早产儿胎粪性便秘时,选择安全有效的应对措施对提高早产儿的生存质量,促进早产儿生长发育正常进行具有非常重要的意义。在临床中,往往通过依靠早产儿自身肠蠕动排出胎粪,当出现明显腹胀或胎粪排出延迟时,通过采用肛管排气或开塞露保留灌肠等常规方法排出胎粪。虽然这些方法能很好地排出肛门与直肠下端的胎粪,但是直肠上端与乙状结肠胎粪往往难以排出[9]。经有关研究发现由于早产儿肛门括约肌发育不完善,收缩能力较弱,通过肛门指检或灌肠均能刺激直肠壁产生排便反射使肠内气体和大便顺利排出,有效解决早产儿胎粪性便秘[10]。因此,本研究利用此原理,使用扩肛器有效刺激肛门,促进早产儿肠蠕动功能增强,有利于胎粪顺利排出[11]。早产儿肠道娇弱,肠壁耐受性差,易损伤,抵抗力低,易感染[12],且不同出生体质量的早产儿肛门直肠粗细不一,因此要求扩肛前需根据患儿实际情况选择型号合适的扩肛器。刺激肛门过程中,需注意操作动作要轻柔,不可粗暴,还需加强对早产儿的人文关怀,为避免因扩肛器冰凉刺激,造成早产儿肛门括约肌条件性收缩,给扩肛刺激带来困难,每次扩肛刺激前先将扩肛器放置在39~41℃的温水中浸泡加温。在刺激过程中,可轻轻对早产儿的背部、脊柱两侧进行抚触,减少其哭闹等,必要时给予营养性吸吮或喂食少许糖水等安抚[13]。当插入扩肛器遇到阻力时切勿暴力强行硬插,可将扩肛器稍后退或停止插入,待患儿换气肛门括约肌自动松弛后再缓慢插入,通过狭窄段切忌用力强行通过,防止肠穿孔的发生,扩肛过程中还须密切观察患儿生命体征及面色等变化,扩肛刺激后要观察腹胀进展情况,如腹胀无缓解或加重,应及时报告医生积极采取预防措施,避免肠穿孔的发生。本研究结果显示,观察组在使用扩肛器肛门刺激后,首次胎粪排出时间、胎粪清除时间比对照组早,且首次排胎粪量多于对照组,两组比较差异有统计学意义(P<0.01);观察组腹胀发生率低于对照组;观察组腹胀减轻及消退时间显著比对照组短,两组比较差异有统计学意义(P<0.01)。表明在早产儿胎粪性便秘临床处理中,使用扩肛器肛门刺激发挥了重要作用,不仅能大大减少腹胀发生率,而且明显缓解或减轻已发生的腹胀症状。由此可见,使用扩肛器肛门刺激早产儿直肠壁感受器,可以促进早产儿的排便反射,有利于胎粪的快速排出,达到有效解除早产儿胎粪性便秘的目的。
综上所述,通过扩肛器刺激肛门法在解除早产儿胎粪性便秘中起到既不损伤肛管内黏膜又能发挥暂时扩肛作用,并且能使早产儿肛门内括约肌和外括约肌舒张,引发早产儿排便反射,促使早产儿在无药物的作用下主动排泄粪便,达到快速解除胎粪性便秘的状况,减少开塞露灌肠的次数,避免开塞露灌肠引发的不适及并发症,减少腹胀发生率,操作简单,减少护士工作量,节约成本,对早产儿身体不造成损害,且无任何不良反应和并发症,优于传统常规解除胎粪性便秘的方法。

