18氟-氟代脱氧葡萄糖-正电子发射体层显像/计算机体层成像测定密度比在诊断>非小细胞肺癌纵隔淋巴结转移中的应用价值
朱思光, 孙 倩
(1. 上海宝山区仁和医院 放射科, 上海, 200431; 2. 江苏省人民医院 放射科, 江苏 南京, 210029)
判断纵隔淋巴结是否存在转移对非小细胞肺癌(NSCLC)的分期判断与治疗方案的制定具有重要的指导价值[1]。随着影像技术的不断发展, 18氟-氟代脱氧葡萄糖(18F-FDG)-正电子发射体层显像(PET)/计算机体层成像(CT)已广泛应用于肺癌纵隔淋巴结转移的鉴别[2-3]。本研究回顾性分析2013年6月—2017年6月本院收治的NSCLC患者的18F-FDG-PET/CT检查结果,以手术和病理学结果为对照,发现PET/CT综合分析法和密度比在诊断NSCLC纵隔淋巴结转移中具有良好的效能,现报告如下。
1 资料与方法
1.1 一般资料
选取2013年6月—2017年6月江苏省人民医院收治的NSCLC患者68例,所有患者资料均完整,男40例,女28例,年龄30~72岁,平均(51.24±10.36)岁。纳入标准: ① 经根治性手术和病理学检查确诊为NSCLC; ② 年龄>18岁,无精神病病史; ③ 患者或其家属签署知情同意书。排除标准: ① 妊娠期、哺乳期女性或有其他恶性肿瘤; ② 有手术或18F-FDG-PET/CT检查禁忌证者; ③ 有心、肝、肾等严重性原发性疾病; ④ 就诊前有化疗、放疗等治疗史。本研究经本院伦理委员会审批通过。
1.2 方法
1.2.118F-FDG-PET/CT检查: 所有患者检查前禁食4~6 h, 控制血糖<7 mmol/L, 在安静状态下经肘静脉注入显像剂,静卧40~60 min后,采用美国通用电器医疗仪器公司的PET/CT一体机和18F-FDG(由回旋加速器和化学合成系统自动合成,放化纯度>95%), 先行全身螺旋CT扫描,随后行PET扫描,采集6~7个床位,每个床位2.5 min, 完毕后采用有序子集最大期望值法重建图像,应用Xeleris工作站获取融合图像,同时获取横断、矢状、冠状面的PET、CT及其融合图像,常规记录和保持数据、图像。
1.2.2 NSCLC纵隔淋巴结转移诊断: 由2位经验丰富PET/CT医师在不知晓病理结果的情况下分析图像,按国际肺癌淋巴结分组标准[4], 在CT轴位纵隔窗上测量淋巴结最大短径、CT密度等,在PET对应层图像上测量淋巴结标准化摄取值(SUV)、CT密度等,纵隔血池CT纵隔窗上测量纵隔血池CT密度等,计算淋巴结与纵隔血池密度比,综合考虑PET/CT相关参数进行纵隔淋巴结分析。
1.2.3 纵隔淋巴结转移诊断标准: ① PET/CT综合分析法[5], CT纵隔窗视觉分析淋巴结密度等于或低于同层血管密度, PET图像视觉分析淋巴结放射性浓聚程度高于同层血管,淋巴结SUVmax≥2.5, 淋巴结短径≥1.0 cm。② 淋巴结与纵隔血池密度比,经ROC曲线计算得出,本研究中的结果为淋巴结与纵隔血池密度比<0.85为恶性淋巴结(即纵隔淋巴结转移)。
1.3 统计学处理
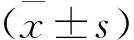
2 结 果
2.1 NSCLC患者纵隔淋巴结转移情况
本研究68例NSCLC患者中,共有398枚淋巴结,纵隔淋巴结转移64枚。
2.2 纵隔淋巴结转移与未转移患者18F-FDG-PET/CT参数比较
纵隔淋巴结转移者淋巴结短径、淋巴结SUVmax和病灶SUVmax高于未转移者,转移者淋巴结与纵隔血池密度比低于未转移者,差异有统计学意义(P<0.01), 见表1, 图1、2。
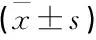
表1 纵隔淋巴结转移与未转移NSCLC患者18F-FDG-PET/CT参数比较
SUV: 淋巴结标准化摄取值。与未转移组比较, **P<0.01。
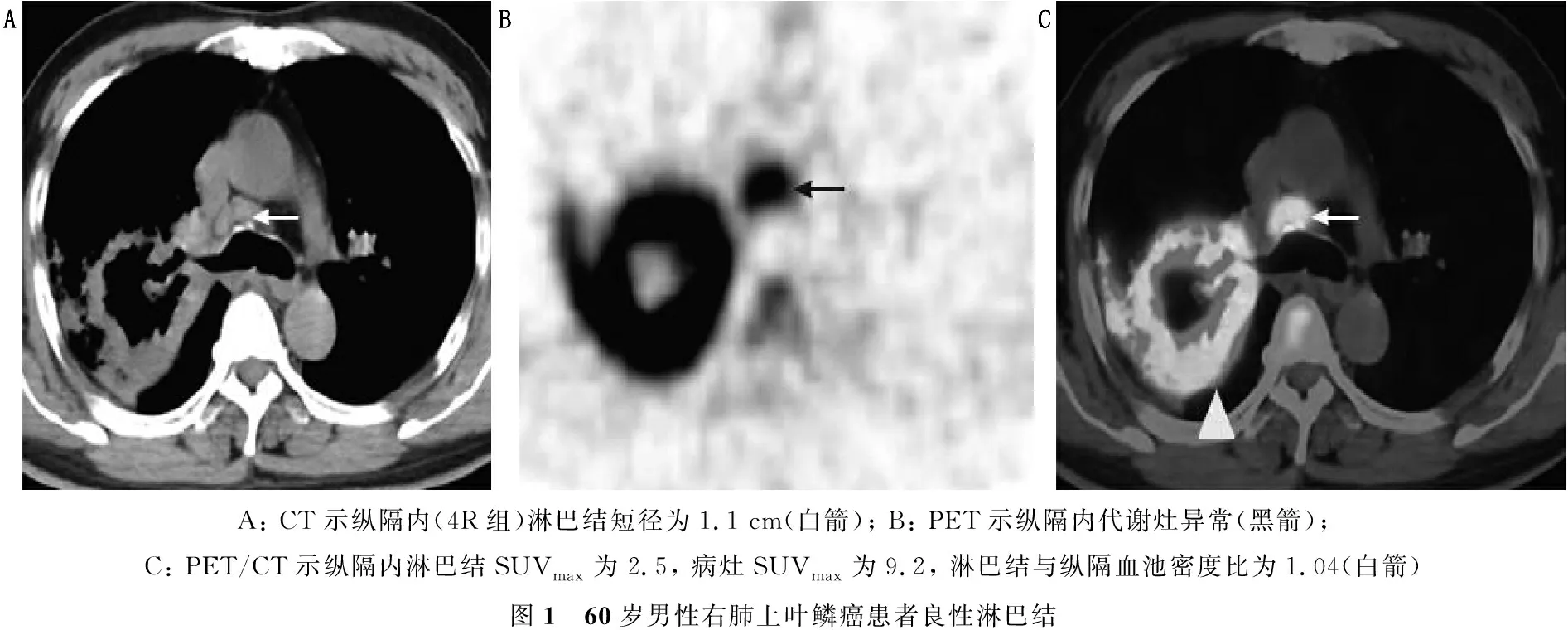
A: CT示纵隔内(4R组)淋巴结短径为1.1 cm(白箭); B: PET示纵隔内代谢灶异常(黑箭); C: PET/CT示纵隔内淋巴结SUVmax为2.5, 病灶SUVmax为9.2, 淋巴结与纵隔血池密度比为1.04(白箭)图1 60岁男性右肺上叶鳞癌患者良性淋巴结
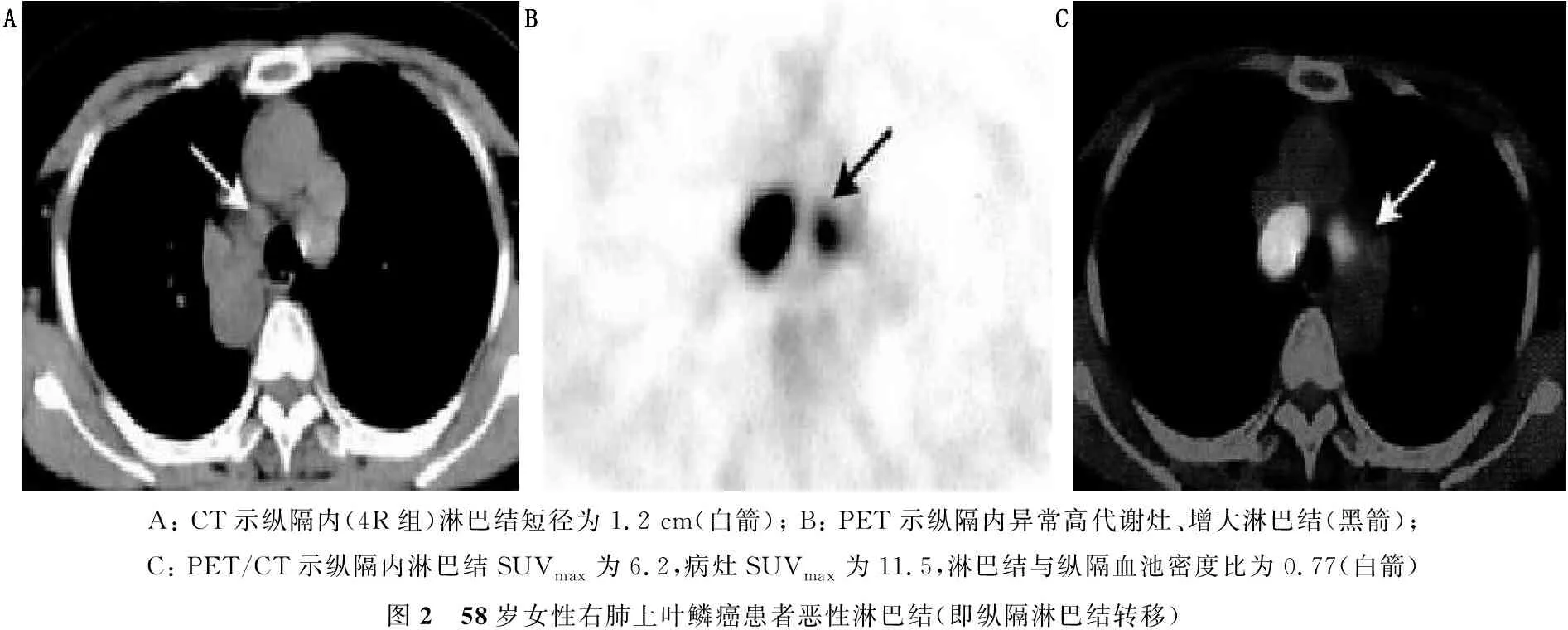
A: CT示纵隔内(4R组)淋巴结短径为1.2 cm(白箭); B: PET示纵隔内异常高代谢灶、增大淋巴结(黑箭); C: PET/CT示纵隔内淋巴结SUVmax为6.2,病灶SUVmax为11.5,淋巴结与纵隔血池密度比为0.77(白箭)图2 58岁女性右肺上叶鳞癌患者恶性淋巴结(即纵隔淋巴结转移)
2.3 不同方法对NSCLC纵隔淋巴结转移的诊断情况比较
ROC曲线分析结果显示,在诊断NSCLC纵隔淋巴结转移的敏感度、特异度、准确度方面, PET/CT综合分析法为78.13%(50/64)、80.24%(268/334)、79.90%(318/398), 淋巴结与纵隔血池密度比以<0.85为临界值时为75.00%(48/64)、76.95%(257/334)、76.63%(305/398), 二者联合时为93.75%(60/64)、86.23%(288/334)、87.44%(348/398)。二者联合时诊断NSCLC纵隔淋巴结转移的敏感度、特异度、准确度显著高于二者单独应用时(P<0.01), 见图3、表2。
3 讨 论
肺癌是临床上最常见的恶性肿瘤之一,具有高发病率、死亡率,其病因尚未明确,与吸烟、职业和环境污染、慢性肺部感染等有关,随病情进展会出现纵隔淋巴结转移等生物学行为,增加治疗难度,严重影响患者的生存、预后[6-7]。目前,18F-FDG-PET/CT是诊断肺癌纵隔淋巴结转移的较为常用方法之一,可综合CT与18F-FDG葡萄糖代谢功能优势, CT能够发现恶性病灶的解剖学异常,由于病变组织葡萄糖代谢变化早于形态学的改变,18F-FDG则能够评估该变化状态[8-9]。
相关研究[10-11]显示,18F-FDG-PET/CT对纵肺癌隔淋巴结转移的诊断效能较高,通过综合分析淋巴结短径、淋巴结SUVmax、病灶SUVmax、PET/CT视觉分析等情况,敏感度为69%~80%, 特异度为80%~94%, 准确度为72%~90%, 但仍有部分患者存在漏诊、误诊等情况。有研究[12-13]显示,肺癌淋巴结密度对淋巴结良恶性诊断有重要意义,通过评估纵隔淋巴结的密度情况能够鉴别诊断其转移情况,有利于做出正确的临床诊断,但其对18F-FDG-PET/CT综合分析法诊断效能提升作用尚未明确。
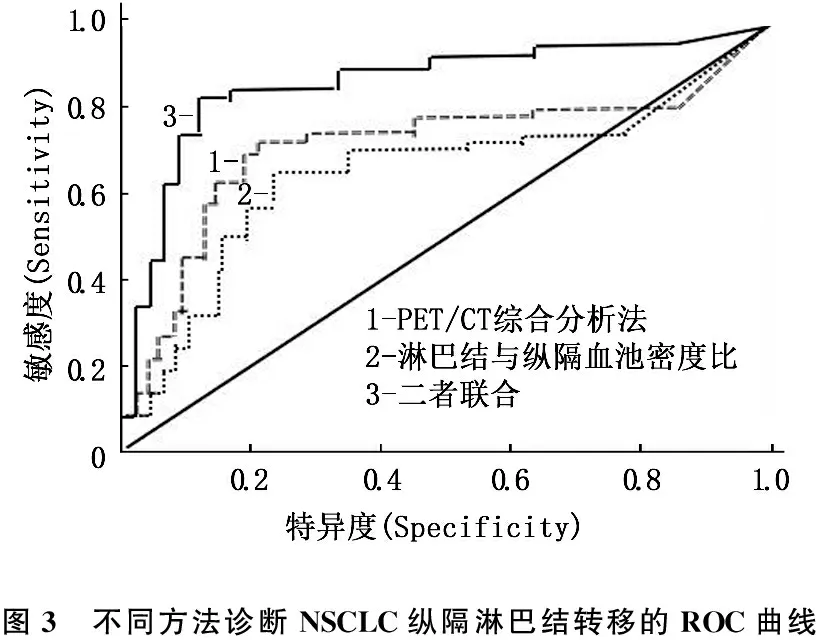
图3 不同方法诊断NSCLC纵隔淋巴结转移的ROC曲线
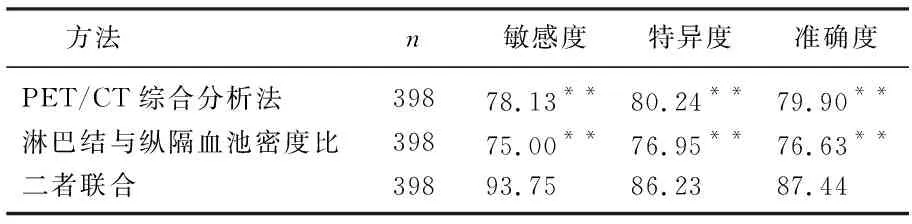
表2 不同方法诊断NSCLC纵隔淋巴结转移的效果比较 %
与二者联合比较, **P<0.01。
本研究结果显示,纵隔淋巴结转移者淋巴结短径、淋巴结SUVmax和病灶SUVmax明显高于未转移者,转移者淋巴结与纵隔血池密度比明显低于未转移者,表明18F-FDG-PET/CT参数变化与NSCLC纵隔淋巴结转移的发生有关。本研究ROC曲线分析结果显示,在诊断NSCLC纵隔淋巴结转移的敏感度、特异度、准确度方面,PET/CT综合分析法为78.13%、80.24%、79.90%, 淋巴结与纵隔血池密度比以<0.85为临界值时为75.00%、76.95%、76.63%, 表明PET/CT综合分析法和密度比均可作为诊断NSCLC纵隔淋巴结转移的重要方法。同时,本研究中18F-FDG-PET/CT综合分析法和淋巴结与纵隔血池密度比联合诊断NSCLC纵隔淋巴结转移的敏感度、特异度、准确度为93.75%、86.23%、87.44%, 二者联合诊断时明显高于二者单独诊断时,表明二者联合时具有更高的诊断效能。这可能是二者单独诊断时,在18F-FDG-PET/CT综合分析法诊断恶性淋巴结的4个条件中,视觉分析PET/CT存在一定的主观性,炎症等良性病变存在也会引起淋巴结FDG聚集而呈假阳性表现,而单独的淋巴结与纵隔血池密度比诊断则易受检查者技术、组织病变大小和程度等因素影响[14-15]。本研究将二者联合诊断时,则能有效避免了二者单独时的不足,从而提高了对NSCLC纵隔淋巴结转移的诊断效能。
综上所述, PET/CT综合分析法和密度比均可作为诊断NSCLC纵隔淋巴结转移的重要方法,且二者联合时具有更高的诊断效能。

