对比不同穿刺间隙CSEA在剖宫产中的麻醉效果
石利男
(长春市妇产医院,吉林 长春 130042)
目前,随着高龄产妇的增多以及二胎政策的开放,再加上人们的主观意愿,近年来产妇剧增。而在剖宫产术中,麻醉方式主要是腰硬联合麻醉,存在起效快、麻醉药物使用量少、阻滞效果好、麻醉平面可控以及对体征影响较小等优点[1]。为探讨在剖宫产的CSEA中不同穿刺间隙的麻醉效果,选取我院剖宫产的产妇(65例)进行研究,研究具体为。
1 资料与方法
1.1 一般资料
选 取2 0 1 7 年2 月~2 0 1 9 年2 月 在 我 院 剖 宫 产 的产妇(6 5 例)进行研究,随机数表法分成甲组与乙组,甲组33例,乙组32例。产妇年龄21~39岁,平均(29.12±1.25)岁。两组资料比较,差异不明显,差异无统计学意义(P>0.05)。
1.2 方法
产妇均进行腰硬联合麻醉,左侧卧位,甲组L3~4间隙进行穿刺,乙组L2~3间隙进行穿刺,在穿刺成功后,置穿刺针,流出脑脊液后,缓慢推0.75%的布比卡因1 mL,0.2 mL/s。硬膜外导管置入,退出穿刺针。调整麻醉平面,最好是是在T6平面以下,如果麻醉平面不理想,追加三到五毫升的利多卡因(2%)。
1.3 观察指标
开始麻醉后,记录两组的硬膜外用药剂量以及不良反应(腰背痛、高血压及仰卧位低血压)。
1.4 评价标准
麻醉效果,差:宫缩疼痛、牵拉反射等明显,无法配合剖宫产术,需追加药物;良:宫缩疼痛、牵拉反射等轻微,可配合剖宫产术,不需追加药物;优:无疼痛,麻醉完善,肌松良好。
1.5 统计学方法
2 结 果
2.1 总结硬膜外麻醉用药剂量
甲组产妇的硬膜外用药剂量是(3.42±0.11)mL,乙组产妇的硬膜外用药剂量是(7.01±0.36)mL,甲组的硬膜外用药剂量少于乙组,差异显著(t=54.724,P=0.000)。
2.2 总结不良反应
甲组中,有1例发生腰背痛、有1例发生呕吐恶心、有1例发生高血压、有1例发生低血压,不良反应总发生率是12.12%(4/33)。乙组中,有3例发生腰背痛、有3例发生呕吐恶心、有3例发生高血压、有3例发生低血压,不良反应总发生率是37.50%(12/32)。甲组不良反应总发生率低于乙组,差异显著(x2=5.639,P=0.018)。
2.3 总结麻醉效果
甲组的麻醉优良率低于乙组,但差异不显著(x2=0.318,P=0.573)。详见表1。
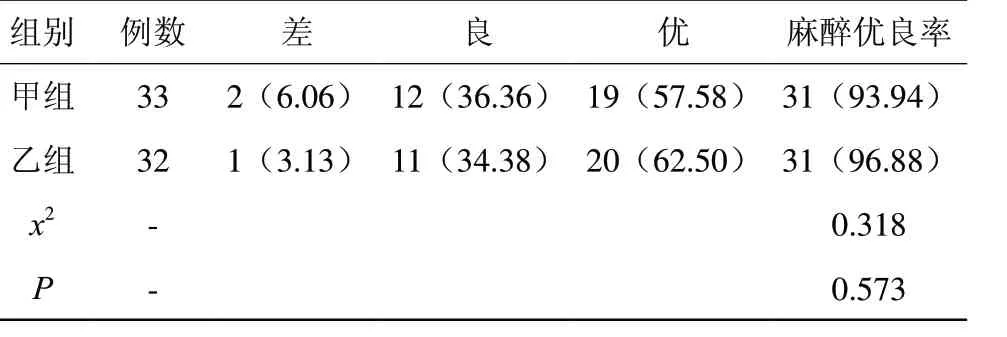
表1 总结麻醉效果[n(%)]
3 讨 论
对于腰硬联合麻醉来说,存在肌松效果良好、镇痛作用强以及麻醉起效快等优势,属于剖宫产术主要的一种麻醉方法。腰硬联合麻醉可进行蛛网膜下腔、硬膜外双重麻醉,经硬膜外导管留置,可弥补蛛网膜下腔的麻醉平面不足问题,而得到理想麻醉效果,降低患者的牵拉反射与宫缩疼痛[2]。有研究指出,在L2~3间隙进行穿刺得到很好的麻醉效果,还可改善睡眠质量。也有研究指出,在L3~4间隙进行穿刺,可使麻醉平面平稳的上升,对产妇的体征影响小,具有很高的安全性。从整体上来说,L3~4间隙和L2~3间隙进行穿刺各有优劣,但均可满足剖宫产的要求。在本次研究中发现:在不同间隙进行穿刺均能得到良好的麻醉效果,但L3~4间隙的安全性高,L2~3间隙的麻醉平面可迅速上升。
总之,在剖宫产产妇的腰硬联合麻醉中,在L2~3间隙以及L3~4间隙进行穿刺都能得到良好的麻醉效果,但在L3~4间隙进行穿刺的麻醉用药比较少,且安全性高。

