结直肠恶性肿瘤患者术中压力性溃疡发生特点及预防策略
包宇 单敏红 邱礼荣 王合 周丽娟
作者单位:150001 哈尔滨医科大学附属第二医院手术室
包宇, 单敏红, 邱礼荣, 等. 结直肠恶性肿瘤患者术中压力性溃疡发生特点及预防策略 [J/CD].中华结直肠疾病电子杂志,2019, 8(1): 100-102.
压力性溃疡指由于身体局部组织长时间受压,致使血液循环障碍,组织营养缺乏,皮肤失去正常功能而引起的软组织溃烂和坏死[1]。术中压力性溃疡指患者在术后几小时至6 d内发生的压力性溃疡,以术后1~3 d发生最多见[2]。近年来,随着各种精细而复杂手术的发展、手术时间延长、强制性体位等问题的出现,压力性溃疡的发生率显著增加[3],手术室压力性溃疡已成为院内压力性溃疡发生的高危人群[4],其压力性溃疡发生率高达3.7%~27.2%[5]。手术压力性溃疡的发生不仅加重患者病情、延缓康复,还造成经济负担,同时也对手术室护理以及临床护理工作带来了很大影响[3]。本研究旨在通过分析结直肠肿瘤根治手术压力性溃疡患者临床特点,探究术中压力性溃疡危险因素,降低压力性溃疡发生率,减轻患者痛苦。
资料与方法
一、一般资料
以哈尔滨医科大学附属第二医院手术室2016年1月至2017年12月术中发生压力性溃疡的结直肠癌根治手术患者为主要研究对象,结直肠癌根治手术患者总量为2 437例,发生术中压力性溃疡患者为35例,其中,男性22例,女性13例,年龄55~87岁,平均(73.49±9.38)岁。
二、纳入与排除标准
1. 纳入标准:行结直肠癌根治术患者;术前未发生压力性溃疡;术中及术后6 d内出现压力性溃疡,并经皮肤科医生确诊为压力性溃疡。
2. 排除标准:术前已发生压力性溃疡;既往患有皮肤病;既往患有血管疾病(动、静脉栓塞);糖尿病血糖控制欠佳者;长期卧床制动患者。
三、压力性溃疡评价方法
参照美国压力性溃疡顾问小组(NPUAP)及欧洲压力性溃疡咨询组(EPUAP)2009年推荐的压力性溃疡分期标准:1期为皮肤完整,连续观察在同一部位出现以指压之不褪色的局限性红斑;2期为表皮或真皮受损,表现为疼痛、皮肤破损、水泡或浅凹坑;3期为表皮和真皮全部受损、皮下组织受损或坏死,但尚未穿透筋膜及肌肉层,表现为有不规则形状的深凹,伤口基部与伤口边缘连接处可能有潜行凹洞,可有坏死组织及渗液,伤口基部基本无痛感;4期为皮肤广泛性受损,涉及筋膜肌肉骨头和关节或关节囊等支撑结构,表现为肌肉或骨头暴露,可有焦痂坏死组织,潜行深洞瘘管渗出液;5期为可疑深部组织损伤,造成皮下软组织受损,表现为在完整但褪色皮肤上出现局部紫色或紫黑色,或形成充血性水泡;6期为不可分期,缺损涉及组织全层,表现为溃疡的实际深度完全被创面的坏死组织(黄色棕褐色灰色绿色或棕色)和/或焦痂(棕褐色棕色或黑色)所掩盖。
四、统计学分析
应用SPSS 19.0统计学软件,采用χ2检验进行数据分析。以P<0.05为差异有统计学意义。
结 果
实验显示在2 437例结直肠癌根治手术患者中,有35例患者出现不同程度压力性溃疡,压力性溃疡率为1.44%,其中,≥60岁患者达到29例(82.9%),而<60岁患者为6例(17.1%),两组比较差异有统计学意义(χ2=26.617,P<0.001)。总共43处部位出现压力性溃疡,压力性溃疡部位以骶尾部最多,为27例(62.8%),背部及足跟部分别为8例(18.6%)、4例(9.3%),其他部位为4例(9.3%)。压力性溃疡分期以1期最常见为31例(72.1%),2期患者为12例(27.9%)。手术时间≥4小时的患者(27,77.1%)其发生术中压力性溃疡的几率高于手术时间<4小时的患者(8例,22.9%)(χ2=76.452,P<0.001)。见表1。
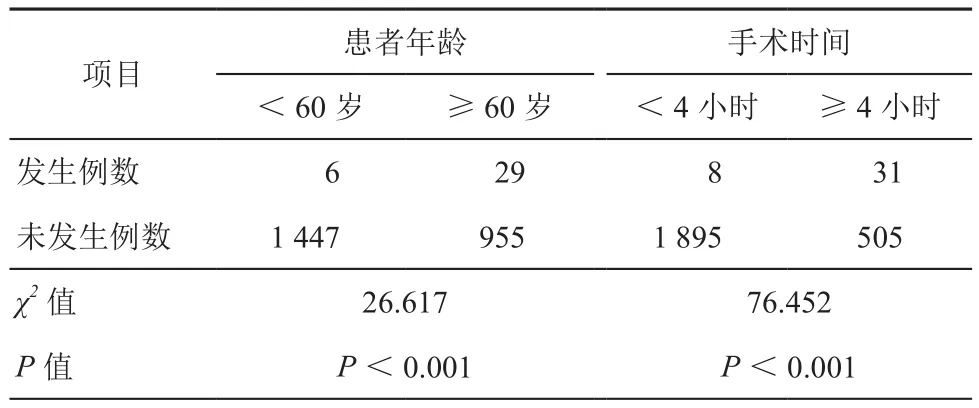
表1 不同年龄及不同手术时间发生压力性溃疡的情况(例)
讨 论
压力性溃疡是手术的常见并发症,随着手术时间延长、复杂程度增高等诸多难题,越来越多的患者较以往更易出现术中压力性溃疡,术中压力性溃疡的发生不仅增加了患者的住院时间,给患者本人带来经济上的负担,还会给患者带来身体和心理上的痛苦。目前,压力性溃疡预防的主要缺陷是对发生压力性溃疡危险因素的认识不够,而提高预防措施,减少危险因素可以大大减少患者的术中压力性溃疡发生率。本实验探究哈尔滨医科大学第二临床医院在2016年1月至2017年12月行结直肠癌根治手术术中压力性溃疡的情况,结果不容乐观。相关研究表明,随着手术时间的延长,术中发生压力性溃疡的概率也越大[6],手术时间超过3小时手术室压力性溃疡发生率可达8.5%或更高,超过4小时手术室压力性溃疡发生率高达21.2%,每延长30 min压力性溃疡风险增加33%[7]。这可能与患者长时间固定体位导致血供减少、局部缺血缺氧有关[8]。近些年,由于医疗水平的不断提高,人们对手术的要求也随之增多,更多的患者提出损伤小、恢复快等诸多要求,腹腔镜技术在结直肠根治手术中的应用比例越来越大,但不容忽视的是,随着腹腔镜的应用,手术时间相应延长,术中压力性溃疡发生的概率也越来越大。文献报道压力性溃疡发病率与年龄呈正相关,70岁及以上老年人术后发生压力性溃疡的危险性增加了3倍[9],40岁以上患者的压力性溃疡发生率为40岁以下患者的6~7倍[10]。本实验也有相似结论,60岁及以上患者达到29例(82.9%),而60岁以下患者为6例(17.1%),证明年龄与手术压力性溃疡发生呈正相关。这可能与结直肠肿瘤好发于中老年患者,而老年患者皮肤弹性差、体质偏弱、术后长期卧床导致活动能力下降,并且需要禁食、营养状态差等原因有关。对于压力性溃疡分期,本实验中并未发现3期及以上的患者,这可能与本实验收纳病例要求高,排除相关高风险因素,导致本实验在全面性上有所欠缺有关。尽管如此,本研究还是发现手术中患者发生压力性溃疡大多是局限性红斑等轻度压力性溃疡,这也提醒医护人员压力性溃疡是可以减少甚至预防的。减少压力性溃疡发生需要从多个方面入手,首先应当尽量减少手术时间,这是预防压力性溃疡的根本方法,尤其是年龄大、活动能力差、基础疾病多的患者。同时术前积极评估患者的情况同样关键,对压力性溃疡的危险因素进行仔细评估,对高危人群进行针对性防护,加强观察,可有效节约医疗资源,并减少术中压力性溃疡的发生。目前,临床护理最常用的压力性溃疡危险因素评估量表有Braden量表、Norton量表、waterIow量表3种[11],明确区分难免压力性溃疡和可免压力性溃疡,对手术室压力性溃疡高危因素进行客观准确的评估是预防压力性溃疡的前提和关键环节[12]。另外,本实验发现采取截石位进行手术的患者发生术中压力性溃疡概率较其他体位患者更大,以骶尾部多见,这可能是由于骶尾部处存在骨性突出,且肌肉、脂肪等软组织薄弱,缺乏缓冲及保护作用,同时,截石位摆放往往在麻醉后由手术护士摆放,此时患者可能各部位受力不均,而骶尾部位置最低,与床单接触紧密,汗液、消毒液等长时间浸泡极易引起压力性溃疡[13]。因此,有学者认为对于截石位的摆放,应在患者清醒未麻醉时摆放较好,安放腿架后由患者自己摆放双腿可减少肌肉牵拉[14],放置手术体位及各种护理操作动作轻柔,搬运患者时避免拖拉推等动作,尤其是受压部位,应把患者稍抬起再平移手术台上,要让患者使用合适的支撑装置如垫子、床垫等,并为患者摆放合适的体位[15]。手术室护士应当在术前充分了解患者病情、术式、体位及一般状况,尽早解决潜在的问题,同时应当与手术医生、病房护士增加沟通交流,妥善交代注意事项,对于易发生压力性溃疡患者,应当提前做好预防措施,调整体位、增加护具、控制温度、适当按摩等,尽量减少术中压力性溃疡的发生。

