消化内镜检查在消化道早癌及癌前病变诊治中的临床价值
张娜 白一玄 刘佳妮 刘宇慧 大连市友谊医院 (辽宁 大连 116001)
内容提要: 目的:评估消化内镜检查在消化道早癌和癌前病变诊治中的临床价值。方法:选取2017年12月~2018年12月本院收治的消化道早癌及癌前病变患者64例作为样本,随机分组,对照组行常规消化内镜检查+外科常规术式诊治疾病,观察组行图像增强内镜技术+消化内镜黏膜下剥离术或内镜下黏膜切除术诊治,对比诊治效果。结果:观察组毛细血管、病变形态、胃小凹分型影像质量分别(3.41±0.15)分、(3.68±0.11)分及(3.77±0.20)分、手术时间(44.15±2.48)min、住院时间(5.41±0.74)d、并发症发生率3.13%。对照组毛细血管、病变形态、胃小凹分型影像质量分别(2.14±0.10)分、(2.03±0.26)分及(2.15±0.14)分、手术时间(64.17±5.69)min、住院时间(7.48±1.00)d、并发症发生率18.75%。两组数据对比,差异显著(P<0.05)。结论:行图像增强内镜技术+消化内镜黏膜下剥离术、黏膜切除术诊治消化道早癌和癌前病变,可有效提高病变检出率,提高诊疗效率,改善预后。
消化道肿瘤为常见肿瘤之一,发病后,患者病情恶化的风险较高,预后较差,病死率高。早期发现病变,继而采取有效治疗措施,是提高治愈率、改善患者的预后的关键。本文于本院2017年12月~2018年12月收治的消化道早癌患者中,随机选取64例作为样本,阐述了消化内镜检查在消化道早癌诊治中的应用方法,观察了应用效果,报告如下。
1.资料与方法
1.1 临床资料
选取2017年12月~2018年12月本院收治的消化道早癌及癌前病变患者64例作为样本,采用抽签法随机分为观察组与对照组,各32例。观察组,男16例,女16例,平均年龄(50.62±14.15)岁。对照组男17例,女15例,平均年龄(51.26±13.33)岁。两组患者具有可比性(P>0.05)。
纳入标准:①患者均已确诊为消化道早癌或癌前病变。②患者无手术禁忌症。③术前已签署知情同意书。
1.2 方法
对照组行常规白光消化内镜检查+外科常规术式诊治疾病,观察组行图像增强内镜技术+消化内镜黏膜下剥离术或黏膜切除术诊治,方法如下:
1.2.1白光消化内镜检查+外科常规术式
①采用消化内镜取病变部位组织进行病理活检,对疾病进行诊断。②病变部位切除,切除端距离病变部位边缘>5cm,重建消化道。
1.2.2图像增强内镜技术+消化内镜黏膜下剥离术或黏膜切除术
①图像增强内镜技术:包括色素内镜、光学色素内镜、放大内镜等,检查者可根据患者的病变情况,选择其一或者相结合的方法进行检查,实现对疾病的诊断。②静脉麻醉,采用色素内镜和(或)光学色素内镜对病变部位进行确认,标记距离病灶2mm。③给予美兰2~3mL+肾上腺素盐水1:10000,于黏膜下层注射。④采用Dual剥离刀或圈套器切除病变。难以1次切除者,可多次给予切除。
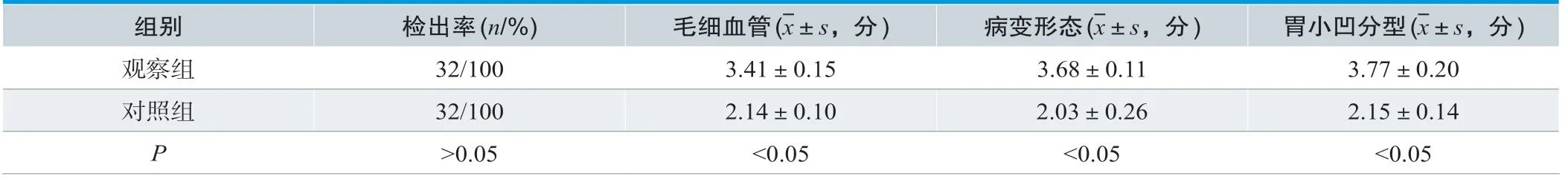
表1. 诊断情况对比(n=32)

表2. 治疗情况对比(n=32)
1.3 观察指标与判定标准
观察两组患者的诊断情况(包括检出率,以及毛细血管、病变形态、胃小凹分型影像质量)、治疗情况(包括手术时间、住院时间、并发症发生率3项指标)。
病变形态及边缘评定标准:共1~4分,结合术后病理分型,得分越高,术前对病变级别判断越准确。
1.4 统计学分析
采用SPSS 21.0软件处理数据,计数资料采用χ2检验,以%表示。计量资料采用t检验,以±s表示。P<0.05视为差异有统计学意义。
2.结果
2.1 诊断情况对比
观察组毛细血管、病变形态、胃小凹分型影像质量分别(3.41±0.15)分、(3.68±0.11)分及(3.77±0.20)分,与对照组相比,差异显著(P<0.05),见表1。
2.2 治疗情况对比
观察组手术时间(44.15±2.48)min、住院时间(5.41 ±0.74)d、并发症发生率3.13%,与对照组相比,差异显著(P<0.05),见表2。
3.讨论
消化道早癌的常见类型,以早期食管癌、早期胃癌、早期大肠癌等为主。发病后及早确诊,并立即行手术切除治疗病变,是延长患者寿命的关键[1]。消化道早癌的常规诊治方法,以常规消化内镜检查+常规术式为主。常规消化内镜,仅为单纯的诊断工具,可通过白光内镜检查的方式,发现并取可疑病变组织进行病理活检,最终确诊疾病[2]。部分消化道早癌或癌前病变形态不典型,或仅有颜色变化,常规白光内镜发现并评估病变有一定难度。常规外科手术治疗具有时间长、费用高、并发症多等风险[3]。本文研究发现,行常规消化内镜检查+常规术式诊治消化道早癌或癌前病变,患者毛细血管、病变形态、胃小凹分型影像质量分别(2.14±0.10)分、(2.03±0.26)分及(2.15±0.14)分,提示影像质量有待提升。进一步观察发现,本组患者手术时间(64.17±5.69)min、住院时间(7.48±1.00)d、并发症发生率18.75%,提示患者手术效率有待提升,手术的安全性有待增强。
图像增强内镜技术包括色素内镜、光学色素内镜如NBI、i-Scan、BLI等以及放大内镜等,上述检查技术均为非创伤性操作,具有简便易行、安全可靠等优势,患者耐受度较高,安全性好[4]。消化内镜黏膜下剥离术及黏膜切除术,为内镜下微创治疗的一种。要求借助消化内镜的支持,发现病变,并于消化内镜直视下切除病变。行图像增强内镜技术+消化内镜黏膜下剥离术或黏膜切除术诊治消化道早癌或癌前病变,对影像清晰度的提升,以及手术效率与安全性的增强,均具有重要价值。杨亚玲[5]在研究指出,将图像增强内镜技术应用到消化道病变临床诊治中,采用色素内镜及光学色素内镜评估病变,行消化内镜黏膜下剥离术或黏膜切除术治疗,术后并发症发生率为5%,远远低于行外科常规术式治疗(15%)者,研究结果与本文基本一致。
综上所述,行图像增强内镜技术+消化内镜黏膜下剥离术或黏膜切除术诊治消化道病变,可有效提高病变检出率,提高治疗效率,改善预后。

