脑梗死后继发中脑黑质变性的MRI诊断
赵国千,杨来华,李建瑞
(1.丹阳市中医院 影像科,江苏 丹阳 212300;2.中国人民解放军东部战区总医院 影像科,江苏 南京 210002)
随着我国人口老龄化的逐步加重,脑血管障碍已成为中老年人的常见病,其发病率呈逐年升高的趋势,严重影响中老年人的健康。脑血管障碍不仅包括脑梗死和脑出血,亦包括由于脑梗死或(和)脑出血所致远隔部位的继发性变性[1]。中脑黑质变性是由纹状体梗死导致的,此种类型的变性可通过MRI进行准确评价[2]。继发性中脑黑质变性在动物实验中已被证实,但是在人类脑梗死中还有待于进一步研究。作者对脑梗死后继发中脑黑质变性患者的临床资料进行回顾性分析,并结合相关文献,探讨疾病病因、血管阻塞的部位、脑梗死部位及黑质变性出现的时间。
1 资料与方法
1.1 一般资料
本研究纳入丹阳市中医院2015年1月至2017年12月19例脑梗死后继发中脑黑质变性患者,男8例,女11例,年龄53~87岁[(71.63±10.77)岁],平均年龄男性为(71.88±13.27)岁,女性为(71.45±9.25)岁。分别在症状出现后2 d、2周或(和)1个月内行1次或多次MRI检查及脑血管成像。
1.2 方法
收集19例患者的临床和影像学资料,分析疾病病因、血管阻塞的部位、脑梗死部位及黑质变性出现的时间。心源性脑梗死指由心脏疾病(主要包括房颤、心脏瓣膜性病变、心肌梗死及室壁瘤、心肌及心内膜的炎症、心脏肿瘤等)引起的脑组织缺血坏死,动脉粥样硬化性脑梗死指由脑动脉粥样硬化、血栓形成所致的血管狭窄/闭塞而引起的脑组织缺血坏死。中脑黑质变性出现的时间以发病到第1次检出的天数计算,消失时间以发病到第1次在MRI各序列(包括T2WI、FLAIR和DWI)上异常信号均消失的天数计算。
1.3 MRI检查及图像分析
采用德国西门子1.5 T超导型磁共振成像仪,头线圈。采用SE、IR及EPI脉冲序列,T1WI:TR 400 ms,TE 9.7 ms;T2WI:TR 5 000 ms,TE 87 ms;T2WI- FLAIR:TR 8 000 ms,TE 84 ms;DWI:TR 3 400 ms,TE 117 ms。扫描矩阵为250×250,层厚5 mm,间隔5 mm。平扫包括轴位T1WI及轴位、矢状位或冠状位T2WI。MRA使用3D- TOF法:TR 34 ms,TE 3.7 ms,层厚0.6 mm;FOV 200 mm×200 mm。由两位医师(其中至少1位为副主任医师及以上职称)对患者的影像学资料进行分析,对病变的诊断结果进行盲法判断并最终达成共识。
2 结 果
19例脑梗死后继发中脑黑质变性的患者中,心源性脑梗死13例(68.42%),动脉粥样硬化性脑梗死5例(26.32%),病因不明性脑梗死1例(5.26%)。血管闭塞/狭窄及脑梗死部位:右侧脑梗死12例(63.16%,12/19)(见图1),左侧脑梗死7例(36.84%,7/19);颈内动脉闭塞/狭窄5例(26.32%;右侧3例,左侧2例);大脑中动脉M1段闭塞/狭窄13例(68.42%;右侧9例,左侧4例),大脑中动脉M2段闭塞/狭窄1例(5.26%;右侧);纹状体梗死3例(15.79%;右侧2例,左侧1例),纹状体和皮层梗死16例(84.21%;右侧6例,左侧10例)。与正常脑白质相比,正常黑质在T2WI、T2WI- FLAIR及DWI上表现为条带状等/稍低信号影(见图1a、b及c)。而19例脑梗死后继发中脑黑质变性的患者中,17例(89.47%)在DWI上均表现为梗死同侧中脑黑质区斑点状高信号影(见图1c),11例(57.89%)在T2WI上(见图1a)和13例(68.42%)在FLAIR上(见图1b)表现为条带状或斑点状高信号、边界欠清晰。中脑黑质变性在MRI上平均检出时间为(13.11±5.96)d;5例经过3个月以上的随访,1例(20%,1/5)黑质异常信号于1个月后消失,3例(60%,3/5)于2月后消失,1例(20%,1/5)于5个月后消失。
3 讨 论
临床上脑梗死后继发中脑黑质变性的患者可表现为血管性帕金森综合征[3- 4]。本组中脑黑质变性平均检出时间为(13.11±5.96) d,稍长于陈柏龄等[5]的报道。中脑黑质变性的平均检出时间提示临床医师,在此时间段内给予患者MRI检查可能发现中脑黑质变性,为临床诊断提供客观依据,避免不必要的用药,从而减轻患者的经济负担。
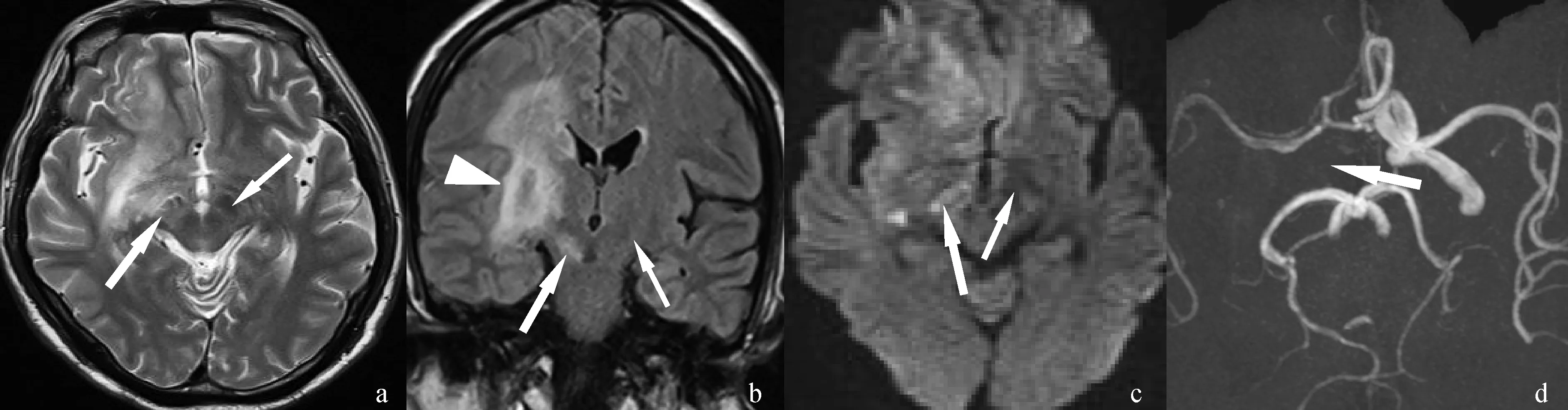
a.T2WI示变性黑质呈高信号(粗箭头),正常黑质呈条带状等信号(细箭头);b.FLAIR示变性黑质呈高信号(粗箭头),正常黑质呈等信号(细箭头),纹状体区见不均质高信号(三角);c.DWI示黑质内斑点状高信号影(粗箭头),正常黑质呈稍低信号(细箭头);d.MRA示颈内动脉闭塞黑质是中脑内最大的灰质核团,位于脑桥灰质上界与丘脑底核之间,并贯穿中脑;组织学上可分为网状带、致密带及一些散在分布于黑质背侧和红核腹外侧的细胞。林志国等[6]认为,这些散在分布的中脑黑质细胞是致密部的延伸。杨艳梅等[7]已经证实,黑质与尾状核、壳核之间有纤维连接,即纹状体黑质通路,为γ- 氨基丁酸(γ- GABA)能神经,主要传导至黑质网状带。
图175岁女性患者右侧基底节区出血性脑梗死继发右侧中脑黑质变性的MRI表现
3.1 中脑黑质变性的病因
在本组中,心源性脑梗死是最常见原因,其次为动脉粥样硬化性脑梗死,可能与心脏病的高发及老年人为易感人群有关。Ohe和汤翔宇等[2,8]认为,当纹状体梗死、黑质内γ- GABA含量降低时,其抑制作用减弱,造成同侧黑质的持续兴奋及局部血流和糖的利用率增加,进而导致细胞膜动态失衡、神经细胞变性甚至死亡。因此,纹状体突然缺血损伤可能是导致继发性中脑黑质变性的机制之一[9]。本组研究仅限于脑缺血,Moon等[10]曾报道壳核出血后继发黑质变性,并认为中脑黑质的变性是由纹状体的突然损伤所致。
3.2 血管闭塞/狭窄及脑梗死部位
本组病例血管闭塞/狭窄主要位于颈内动脉或大脑中动脉M1段(左右两侧无显著差异),几乎所有病例的大面积梗死都发生于主干动脉支配区域,1例患者显示右侧大脑中动脉M2段闭塞,但脑梗死位于皮质和纹状体,可推测在行MRI检查时血栓可能已经从M1段移至M2段。因此我们认为,支配皮质和纹状体的主干动脉突然、广泛血流量的降低亦可能是黑质变性的原因之一。本组病例中纹状体梗死3例,纹状体和皮层梗死16例,因此认为中脑黑质变性是主要继发于纹状体的梗死。有动物实验[7]显示,无论大脑皮质是否受累,如果存在纹状体缺血,则在特定的时间内同侧黑质会出现继发性变性,这个发现支持黑质变性继发于纹状体梗死。
3.3 中脑黑质变性的信号改变及在MRI上的检出时间
本组病例中,17例中脑黑质变性在DWI上均表现为高信号,11例在T2WI上、13例在FLAIR上表现为高信号,Moritani等[11]认为,DWI的高信号是轴突内髓磷脂或星形细胞的肿胀所致。同时,中脑黑质的异常高信号几乎同时出现在DWI、T2WI和T2WI- FLAIR上,并以DWI检出率最高。异常高信号在DWI上最敏感,可能与黑质细胞内毒性水肿有关。本组脑梗死后继发中脑黑质变性平均检出为(13.11±5.96)d。Nakajima等[9]报道,中脑黑质变性于脑梗死后6~11 d在T2WI上有表现。综合本研究结果及既往报道,发现中脑黑质变性在脑梗死后7~14 d天最易出现。由于MRI上中脑黑质变性的异常高信号出现在脑梗死后7 d后,且黑质血供主要由大脑后动脉穿支提供,提示中脑黑质变性不是缺血而是由γ- GABA输出减少引起同侧黑质持续的兴奋,局部血流及糖的利用增加,导致细胞膜动态平衡失衡及神经细胞死亡[7]。
虽然在常规MRI上确定黑质异常信号位于网状带或致密带的解剖定位非常困难,但MRI以无创、灵敏及准确的优势可以明确显示脑梗死后继发中脑黑质变性的信号改变,显示脑梗死及血管闭塞/狭窄部位并为临床诊断及合理用药提供依据。未来使用高分辨率MRI研究可能更详细阐述继发性黑质变性所在中脑的解剖位置及影像学改变,进而能更加详细地阐明继发性黑质变性的机制。

