半肩关节置换治疗老年人肱骨近端复杂骨折的疗效分析
倪莉 丁庆丰 张志刚 季承 张凯 王晟昊 吴贵忠杨惠林
(苏州大学附属第一医院骨科,江苏苏州215006)
人口社会的不断老龄化,使低能量损伤导致的骨质疏松性骨折发病率日益增加。肱骨近端骨折在成人所有骨折中约占第7位,而在65岁老年人骨折中占第3位,仅次于髋部骨折和桡骨远端骨折[1]。早期行Bigliani/Flatow半肩关节置换是治疗老年人肱骨近端复杂骨折的有效手段。本研究对2012年10月至2016年6月于我科应用BF半肩关节置换治疗老年肱骨近端复杂骨折和应用切开复位肱骨近端解剖型锁定接骨板固定治疗老年人肱骨近端复杂骨折的病例进行回顾性对比分析,报告如下。
1 资料与方法
1.1 一般资料
25例患者采用Bigliani/Flatow半肩关节置换为置换组,男9例,女16例,年龄60~89岁,平均(71.3±8.6)岁,均为新鲜骨折,左侧17例,右侧8例。骨折按Neer分型:3部分骨折6例,3部分骨折伴脱位4例,4部分骨折12例,4部分骨折伴脱位3例。22例患者应用切开复位肱骨近端解剖型锁定接骨板固定为固定组,男13例,女9例,年龄62~75岁,平均(67.4±5.3)岁。骨折按Neer分型:3部分骨折12例,3部分骨折伴脱位5例,4部分骨折4例,4部分骨折伴脱位1例。
1.2 治疗方法
入院后均暂时予患肢三角巾悬吊治疗和止痛对症处理。常规行全身系统检查,完善影像学检查,请内科会诊协助治疗合并疾患,请麻醉科会诊指导完善围术期治疗。入院至手术时间3~10 d,平均(4.6±2.8)d。
手术在全身麻醉下完成。置换组方案为患者仰卧位,患侧在肩胛骨后方垫高并尽量靠近一侧床沿。术前标记喙突,锁骨远端和肱骨的位置。手术入路采用Thompson入路,从三角肌和胸大肌间隙游离至骨面,注意保护大小结节,并分别在大小结节预穿好5号强生不可吸收线,取出肱骨头并测量直径。尽量保留肱骨近端长度,充分扩髓,选择假体试模,将组装好的试模插入髓腔后复位经C型臂X线机透视,尽量使大结节的横线和头的平行线之间有8 mm的距离,调整确认高度并标记,利用捷迈公司的标准导向器,以前臂为参照,将打击器20°标志杆与前臂对齐,确定假体朝向和后倾角并标记,在肱骨髓腔内留置输液管皮条有助于注入骨水泥时排气,根据测量好的假体大小,参照预先标记的旋转角度和假体高度,插入假体,直到领部插到预期的高度。最后重建肩袖,将预先穿线准备好的大小结节复位,将线打结收紧,使结节复位并稳定的位于肱骨头下方。同时用5号不可吸收缝线穿过肱骨近端垂直加固,使结节不向近端移位,便于日后骨愈合。最后利用可吸收缝线将大、小结节复位稳定,用手法使它包围假体,并处于正确位置。这样假体肱骨头就又重新与大小结节捆在一起,接近于正常肱骨近端的解剖形态(手术均采用ZIMMER公司的Bigliani/Flatow假体)。内固定组采取常规手术方法进行。
1.3 术后处理与随访
围术期预防性使用抗生素48~72 h。术后患肢三角巾悬吊,继续积极治疗内科合并症,并加强护理,预防并发症。2例89岁高龄患者术前心功能一般,术后转入ICU治疗,待一般情况稳定后转入骨科病房继续治疗。术后48 h拔除切口引流球后建议患者行被动功能锻炼。两组术后均参照Neer等[2,3]的3阶段康复治疗指导患者行康复训练。第1阶段,术后至骨折愈合前,患侧肩关节行以钟摆样运动等被动训练;第2阶段,骨折初步愈合至术后3个月,继续恢复肩关节各向活动范围,开始肩袖肌和三角肌的主动练习,初步恢复肩关节的主动活动功能;第3阶段,术后3个月以后,行肩关节周围肌肉力量训练和协调性练习。
1.4 评价指标
对比分析两组的手术时间,术中出血量,随访时肩关节功能评分。关节功能评分参照美国肩肘关节外科评分(患者自我主观评估和医师客观评估)。并发症分析,置换组采用术后与随访时X线片做比较,观察假体有无移位,松动,下沉,异位骨化等;内固定组对比分析内固定有无松动,失效,肱骨头有无坏死。
1.5 统计学方法
采用SPSS17.0软件进行统计学分析。计量资料以均数±标准差表示,组间比较采用t检验,以P<0.05为有统计学差异。
2 结果
2.1 两组手术指标比较
本研究随访15~55个月,平均(27.8±14.2)个月。置换组手术时间65~150 min,平均(95.5±26.3)min,内固定组95~210 min,平均(127.2±38.4)min;置换组术中出血量平均(237.4±68.5)ml,内固定组平均(315.3±95.4)ml,差异有统计学意义(P<0.05,表1)。
2.2 两组肩关节功能比较
按美国肩肘外科评分标准进行临床疗效评定,末次随访时置换组功能评分(74.5±11.2)分,内固定组(66.3±9.4)分,差异有统计学意义(P<0.05)。置换组优12例,良6例,中4例,差3例,优良率72%;内固定组优8例,良6例,中4例,差4例,优良率63%。
2.3 两组术后并发症比较
所有患者术后未发现伤口感染。末次随访时X线片示,置换组未发现肱骨头假体移位、松动、假体周围骨溶解,未出现异位骨化,假体位置满意。1例患者因主诉患侧上肢发冷、酸胀,遂行血管超声检查,发现患侧腋静脉栓塞,锁骨下静脉血栓形成,请介入科会诊后给予皮下注射克赛,但注射克赛后发现上臂皮下出血,遂改为口服利伐沙班,1周后复查B超发现血栓消失,血管通畅。内固定组出现内固定松动3例,肱骨头坏死1例。典型病例见图1。
表1 两组手术指标比较(±s)

表1 两组手术指标比较(±s)
组别内固定组置换组手术时间(min)127.2±38.4 95.5±26.3术中出血量(ml)315.3±95.4 237.4±68.5
3 讨论
老年人由于一般脏器功能减退,应激能力及免疫力低下,内科基础疾病较多,代偿功能差,轻微外伤导致的肱骨近端骨折可能会使原有疾病加重、恶化,而骨折导致的疼痛也会使其生活质量明显下降。因此,对老年人肱骨近端骨折的治疗更应该积极而谨慎。肱骨近端骨折的治疗方法主要有保守治疗、切开复位内固定、肩关节假体置换术[5]。手术治疗的目的最主要是缓解疼痛和最大程度的恢复肩关节功能,提高患者的生活质量[6]。
3.1 老年肱骨近端复杂骨折切开复位接骨板内固定存在的问题
如今,内固定材料已有很大进步,如肱骨近端解剖型锁定接骨板的出现等,但老年骨质疏松性肱骨近端骨折仍有不少并发症[1]。文献报道肱骨头缺血坏死发生率3%~35%[7],这导致肩关节长期疼痛,功能受限,需进一步翻修手术。老年人骨折愈合能力较差,切开复位手术操作进一步影响局部血供,使骨折不愈合率高达13%。最常见的是螺钉的切割风险。老年患者因其骨质疏松,螺钉切割的风险更高,60岁以上患者相比于年轻患者,风险高4.1倍,切割风险达到57%。肱骨近端最重要的血供来源于旋肱后动脉,在骨折时易被破坏,残存的旋肱前动脉升支则是肱骨头最主要的血液供应来源,在行骨折切开复位内固定时极容易损伤,造成肱骨头缺血坏死[8]。本组病例中,在切开复位Philos固定治疗时出现一例肱骨头坏死。相比于切开复位内固定,在控制手术时间和出血量方面,人工半肩关节置换更有优势[9]。
本研究病例中,人工肩关节置换平均手术时间(95.5±26.3)min,而内固定组时间为(127.2±38.4)min。分析原因可能是三部分以上骨折加上老年患者骨骼质量不好导致复位比较困难,且需要透视时间。出血量方面半肩置术中平均出血(237.4±68.5)ml,而内固定组(315.3±95.4)ml,可能跟关节置换组手术时间短,肱骨假体及骨水泥快速封闭髓腔有关。
3.2 半肩关节置换治疗老年肱骨近端复杂骨折适应证的选择
一般而言,人工半肩关节置换治疗肱骨近端骨折的适应证主要有[8]:严重骨质疏松性三部分肱骨近端骨折,头劈裂及头压缩型肱骨近端骨折,复杂的老年解剖颈骨折,四部分骨折或伴脱位。本研究采用人工肱骨头置换组均为三四部分骨折伴或不伴脱位,且年龄较大,存在不同程度的骨质疏松。因此综合考虑患者的全身情况,局部骨折的类型及患者对生活质量的要求,半肩关节置换是一个不错的治疗选择,本组患者术后功能优良率为72%,相比于切开复位内固定的63%优良率,还是有较好优势。
Bigliani/Flatow肩关节假体是由肩关节医师为肩关节而设计的系统。其肱骨头的截骨导向器能帮助确定最合适的截骨角度,使得肩盂肱骨假体精准对线,而肱骨假体设计为既能用骨水泥固定又能压配式固定。就肱骨近端骨折治疗而言,选择肩关节假体置换来治疗,也存在选择全肩关节置换还是选择半肩关节置换的争议。尽管有META分析认为全肩关节置换在关节功能评分,关节使用寿命等方面存在优势[10],但它更适用于本身已有肩周炎、类风湿关节炎等肩关节疾患,而考虑到手术创伤,经济费用,患者年龄等因素,半肩关节置换更适合于老年人[1]。
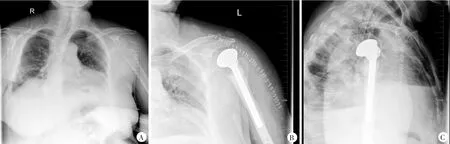
图1 患者,女,77岁,左肱骨近端三部分骨折伴脱位,行人工肱骨头置换
3.3 手术时机,注意事项及围术期的康复指导
半肩关节置换治疗老年肱骨近端骨折的手术入路,操作方面已经比较成熟,而手术时机则是认为离受伤时间越近越好[11],这样可以更早的缓解疼痛,早期进行康复训练,以期获得更好的肩关节功能恢复,但老年患者内科合并疾患较多,机体手术耐受性差,更需在全面评估、多学科会诊后再行手术治疗。本研究半肩置换组中,有2例患者因血糖控制不理想,手术时间距受伤天数较长,术后功能效果不理想,可能与疤痕形成,肌肉萎缩,关节周围黏连有关。
术中准确假体高度,假体适当的后倾角及大小结节牢固固定是半肩关节置换治疗老年肱骨近端骨折的关键。其中假体高度尤为重要,因半肩关节置换的最常见并发症是肩关节不稳[12],假体过高会限制假体活动,假体过低会导致肩峰撞击引起关节疼痛。肱骨头的理想高度是假体稍高出大结节的肩袖止点。
老年肱骨近端骨折术后肩关节功能的恢复,除了手术疗效之外,更离不开康复训练。一般遵循Neer的3阶段康复原则,循序渐进,在无痛的基础上尽早进行被动运动,同时考虑到老年人骨质疏松,肌肉紧张度不够,更要注意安全。术后理想的肩关节活动范围是上举140°,外旋40°,外展90°,内旋70°。当然,除了精准的手术和正确的康复,还需要重视骨质疏松的问题。老年人骨质疏松不可避免,尽管已经采用假体置换来治疗骨折,避免了骨折不愈合,螺钉切割等并发症,但低能量损伤导致的肱骨近端骨折的根本原因是骨质疏松,正确认识骨质疏松的危害性,及时采用科学的方法来治疗骨质疏松,更显得尤为重要。在常规补充维生素D和钙剂的基础上,可以参照患者的骨代谢来选择相应的治疗方案[13]。
3.4 人工半肩关节置换存在的问题
文献报道半肩关节置换术满意率86.7%[8],但本组治疗中优良率仅72%。原因可能有因技术及经验不足导致肩关节假体放置高度和后倾角欠佳,老年患者本身存在关节退变,老年骨质疏松性患者大结节不愈合等,而大结节不愈合是导致半肩关节置换失败的重要原因。针对老年肱骨近端复杂骨折的治疗,选择行人工肱骨头置换或切开复位内固定仍有争议。本组病例中半肩关节置换组是由关节外科医师完成,而切开复位内固定组由创伤科医师完成,可能亚专业的分组也导致了治疗方法选择不同。对年轻患者复杂肱骨近端粉碎骨折选择半肩关节置换需要慎重,毕竟长年的肩盂磨损会影响关节的寿命,所以首选切开复位内固定更适合。人工半肩置换也有其固定的并发症,如感染、假体松动、医源性损伤等。本研究遇到1例患侧腋静脉栓塞,锁骨下静脉血栓形成,经过积极的抗凝治疗得到治愈。
综上所述,BF半肩关节置换治疗老年肱骨近端复杂骨折具有很好的疗效。针对老年肱骨近端骨折,严格把握适应证,不断进步的手术技术,对肩关节解剖结构的更进一步认识,假体设计的更加理想化,都有助于取得更好的疗效,让病人在缓解关节疼痛的同时,最大程度的恢复关节功能。

