连续性肾脏替代治疗重症狼疮性肾炎患者的预后及其影响因素
刘丹丹 龚德华 葛永纯 陈樱花 涂远茂 张丽华 杨 茜 胡伟新 刘志红 谢红浪
狼疮性肾炎(LN)是系统性红斑狼疮(SLE)患者最常见和最重要的并发症之一,约60%的SLE患者会出现肾功能受损[1]。近年来LN的诊断、免疫抑制剂的使用及并发症的治疗水平不断进步,患者的生存率及肾脏的存活率得到明显提高[2-4]。但仍约20%的LN患者在10年内进展为终末期肾病,需要维持肾脏替代治疗[5]。连续性肾脏替代治疗(CRRT)是治疗重症急性肾损伤(AKI)和终末期肾病(ESRD)患者的常用手段,在危重症疾病的救治中发挥了重要手段[6]。本文回顾性观察了国家肾脏疾病临床研究中心247例行CRRT的重症LN患者的预后及影响预后的危险因素。
对象和方法
研究对象回顾性分析2009年1月至2016年12月于东部战区总医院国家肾脏疾病临床医学研究中心住院行CRRT的重症LN患者。纳入标准:(1)所有患者均符合SLE、LN[7]的诊断标准。(2)肾脏受累严重,就诊时即需CRRT治疗。肾功能受累严重定义为血清肌酐(SCr)≥353.6 μmol/L或因肾功能不全导致全身症状严重,如严重电解质紊乱、容量超负荷、急性心功能不全等。排除标准:(1)失随访和检查不全;(2)就诊时已于外院行肾脏替代治疗,时间≥1个月;(3)eGFR<15 ml/(min·1.73m2)超过3个月,已达CKD 5期诊断标准,需要维持肾脏替代治疗;(4)住院期间死亡(图1)。

图1 研究对象筛选流程CRRT:连续性肾脏替代治疗;LN:狼疮性肾炎;CKD:慢性肾脏病;RRT:肾脏替代治疗
患者出现严重肾功能损害及内环境紊乱,经内科治疗无效时才给予CRRT治疗:(1)持续少尿或无尿,氮质血症明显(尿素氮≥21.4 mmol/L或SCr≥353.6 μmol/L);(2)容量超负荷,合并急性或慢性左心功能不全、肺水肿;(3)严重电解质紊乱及酸中毒(血钾≥6.5 mmol/L或二氧化碳≤14 mmol/L);(4)临床医师认为需要CRRT治疗的其他问题。
临床资料及实验室检查收集CRRT前临床资料,包括年龄、性别、肾损害病程、SLE疾病活动性指数(SLE-DAI)[8]、临床表现及并发症。实验室检查指标包括:白细胞计数、血红蛋白、SCr、尿素氮、血清白蛋白、尿酸;淋巴细胞亚群(CD3+细胞、CD4+细胞、CD8+细胞、CD4+/CD8+比例)、血清补体C3/C4、抗ds-DNA抗体、抗核抗体(ANA)等;尿沉渣红细胞计数、尿蛋白定量等。
肾脏病理检查部分患者在CRRT治疗前后3个月内行肾穿刺活检病理检查。肾脏活检组织病理切片常规行光镜、直接免疫荧光和电镜检查。所有肾组织病理切片按2003年国际肾脏病学会/肾脏病理学会(INS/RPS2003)分型方案进行分型[9]。对多种病理学征象采用半定量计数,进行活动性指数(AI)及慢性指数(CI)评分。
治疗方案根据肾功能状态给予个体化治疗方案,诱导期给予甲泼尼龙冲击治疗(0.5g×3d静脉注射),后续口服泼尼松[起始剂量为0.6 mg/(kg·d)],4周后逐渐减量至10 mg/d维持。肾功能改善后,酌情联合吗替麦考酚酯、环磷酰胺(CTX)或多靶点治疗。部分患者联合双重血浆置换治疗。
CRRT方案:均采用连续性静脉-静脉血液滤过(CVVH)模式,颈内静脉或股静脉中心静脉留置双腔导管建立血管通路,AV600s(Fresenius,聚砜膜,膜面积1.4m2)滤器,血流量为180~200 ml/h。根据患者情况选用低分子肝素、小剂量低分子肝素联合枸橼酸抗凝或单纯局部枸橼酸抗凝。采用枸橼酸置换液或碳酸氢盐置换液(均为本研究中心自配方),CVVH采用前稀释模式,置换液量4 000 ml/h。
随访随访终点至2018-07-01或患者死亡或ESRD。ESRD指eGFR <15 ml(/min·1.73 m2)或需肾脏替代治疗(RRT)持续>3月。结局发生时间是开始透析时间至摆脱透析时间或随访终点。
统计学方法采用SPSS软件(version 23.0,Chicago,IL)进行数据分析。以单样本Kolmogorov-Smirnov Z检验对计量数据进行正态检验。计量资料符合正态分布以均数±标准差,组间比较应用t检验;不符合正态分布以中位数(四分位间距)[M(Q1,Q3)]表示,组间比较应用Mann-Whitney U检验;计数资料以百分率表示,组间比较采用χ2检验。建立COX比例风险回归模型,分析影响摆脱透析的危险因素。结果用比值比(HR)及95%置信区间(95%CI)表示。P<0.05为差异有统计学意义。
结 果
一般资料247例重症LN患者中男54例、女193例,中位年龄30.0(23.0,41.0)岁。肾损害病程16(1.50,60.0)月。就诊时SLE-DAI评分14.0(12.0,18.0)分。治疗3个月时,95例(38.5%)未摆脱透析(未摆脱透析组),152例(61.5%)摆脱透析(摆脱透析组)。
临床资料及实验室指标比较未摆脱RRT组患者年龄、肾脏损伤病程、SCr明显高于摆脱RRT组患者,血白细胞计数、低蛋白血症发生率、尿蛋白、尿量明显低于摆脱RRT组患者。两组间性别、SLE-DAI、是否有高血压、糖尿病、血清白蛋白、尿素氮、尿酸、血钾、ANA阳性、抗ds-DNA抗体阳性、血清补体C3/C4、CD3+细胞、CD4+细胞、CD8+细胞、CD4+/CD8+比值、尿红细胞计数、是否有肺部感染、皮肤感染、脓毒症、急/慢性心功能不全及是否接受强化免疫治疗等无统计学差异(表1)。
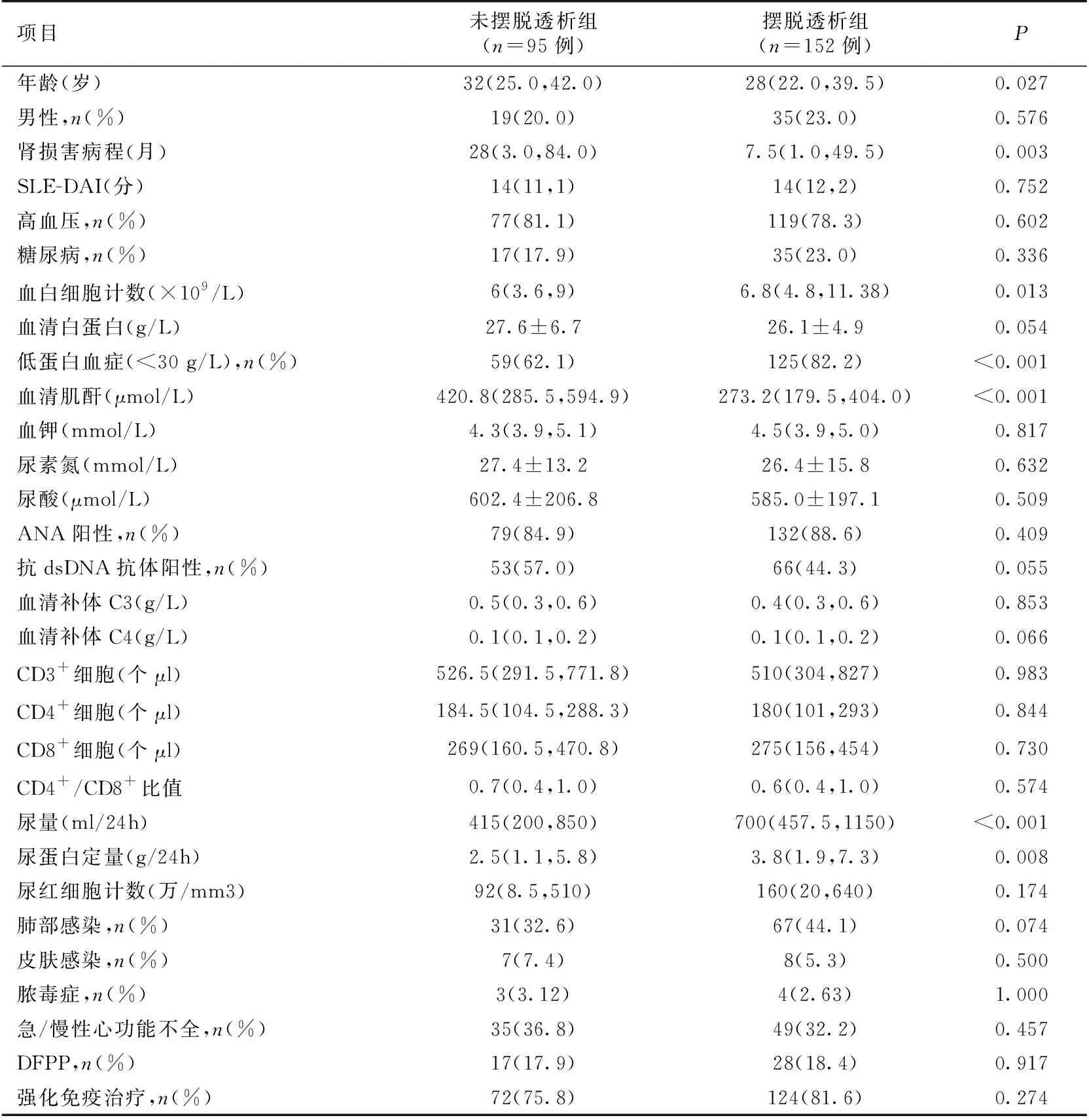
表1 两组LN患者的临床实验室资料
DFPP:双重血浆置换;ANA:抗核抗体;LN:狼疮性肾炎;SLE-DAI:系统性红斑狼疮疾病活动性指数
影响重症LN患者预后的临床及实验室因素以治疗3个月时摆脱透析为终点事件,将所有指标纳入COX回归分析进行单因素分析显示肾脏损害病程、血低白细胞、少尿或无尿、SCr高、补体C3、抗ds-DNA抗体是患者不能摆脱透析的风险因素。而血清白蛋白低、尿蛋白多有利于患者摆脱透析。将上述有统计学差异及临床上认为有意义的变量进行COX多因素回归分析显示肾脏损害病程长、少尿或无尿、SCr高是患者不能摆脱透析的独立危险因素。而低血清白蛋白血症是有利于摆脱透析的独立预测因素(表2)。
病理资料分析137例患者行肾活检,肾小球病理分型示:Ⅱ型患者2例,Ⅲ型患者6例,Ⅳ型患者63例,Ⅴ型患者11例,Ⅴ+Ⅲ型患者8例,Ⅴ+Ⅳ型患者46例,Ⅵ型患者1例。与摆脱透析组相比,未摆脱透析组患者CI、球性硬化比例及TMA比例高,间质慢性病变程度重。余各项指标无统计学差异(表3)。
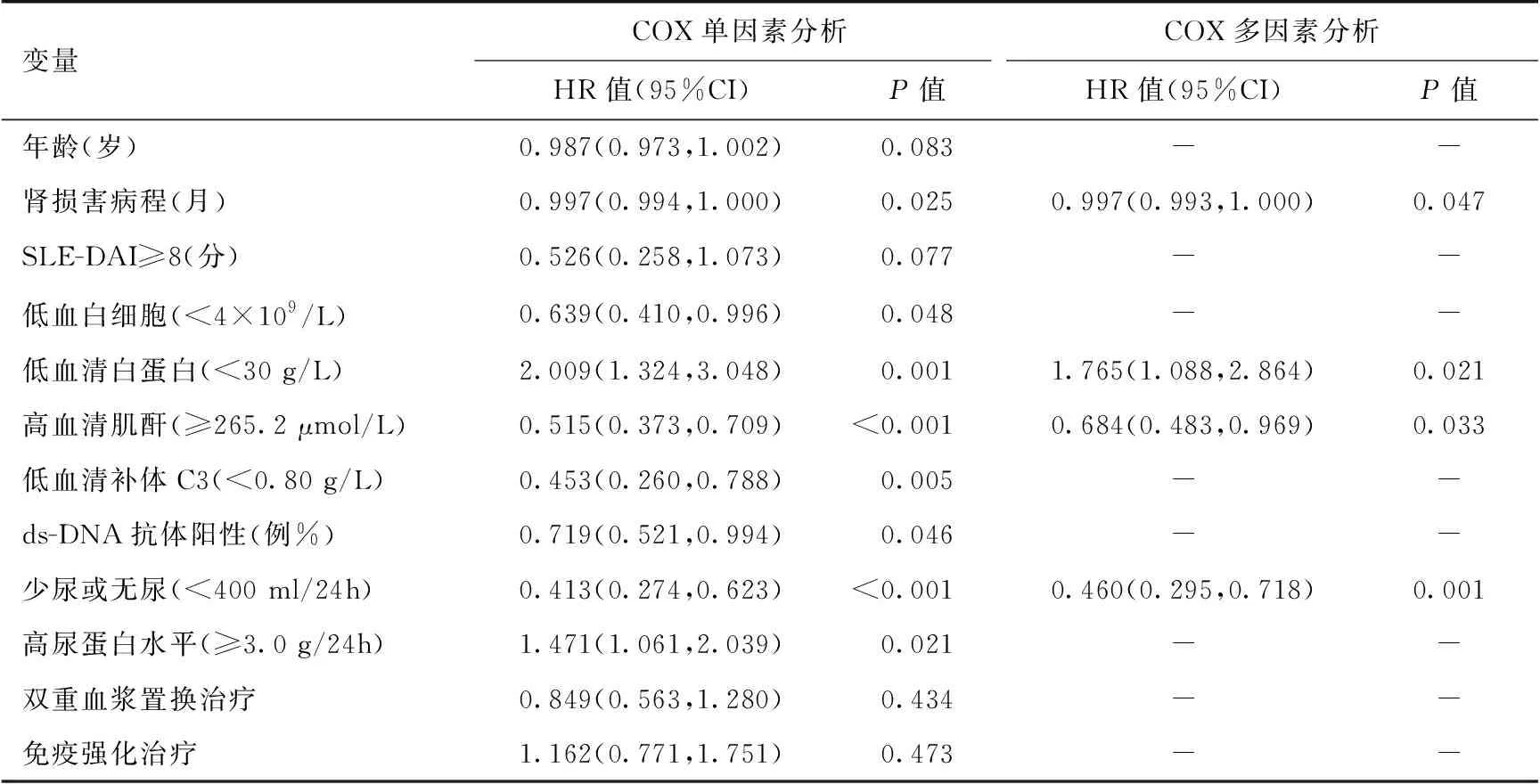
表2 影响重症狼疮性肾炎患者摆脱肾脏替代治疗的因素
SLE-DAI:系统性红斑狼疮疾病活动性指数;COX回归分析:校正了年龄(岁),肾损害病程(月)、SLE-DAI(1为≥8分,0为<8分)、低血白细胞水平(1为<4×109/L,0为≥4×109/L)、低血清白蛋白(1为白蛋白<30 g/L,0为白蛋白≥30 g/L))、高血清肌酐(1为≥265.2 μmol/L,0为<265.2 μmol/L)、少尿或无尿(1为尿量<400 ml/24h,0为尿量≥400 ml/24h)、血清补体C3(1为<0.8 g/L,0为≥0.8 g/L)、抗dsDNA抗体阳性(1为阳性,0为阴性)、高尿蛋白水平(1为≥3.0 g/24h,0为<3.0 g/24h)
影响LN患者肾脏预后的病理因素以摆脱透析为终点事件,将所有的病理因素进行COX单因素回归分析提示CI>5、TMA是患者不能摆脱透析的危险因素。将有统计学意义的指标纳入COX多因素回归分析显示CI>5是患者不能摆脱透析的独立危险因素(表4)。

表4 影响重症狼疮性肾炎患者肾脏预后的病理因素
所有病理参数纳入COX单因素回归分析;将结果中P<0.10的参数进行校正,包括慢性指数、间质慢性病变-重度(1为重度病变;0为非重度病变)、血栓性微血管病(1为有;0为无);将单因素回归分析中P<0.05的参数纳入COX多因素回归分析
肾存活率和人存活率摆脱透析组随访中位时间39.6(14.3,72.3)月,26例(17.1%)进入ESRD,其中6例在1年内进入ESRD。1年、5年和8年的肾存活率分别为94.6%、75.5%、69.7%。247例患者随访期间共26例(10.5%)死亡,1年、5年和8年人存活率分别为92.7%、87.5%、82.2%,两组患者的人存活率无统计学差异。除5例死因不明外,余21例死亡原因包括:感染10例(肺部感染、脓毒症),心血管事件8例,肺出血1例,脑出血1例,消化道出血1例。
讨 论
近年来,随着医疗水平的进步,LN患者人及肾脏预后均得到明显的改善,但仍有部分重症LN患者进展至ESRD需肾脏替代治疗[10]。既往研究表明行肾脏替代治疗的SLE患者与非SLE患者的预后相似[1,5,11]。本单位曾报道了多例CRRT成功治疗LN的个案[12-14],本文分析了行CRRT治疗的247例重症LN患者,探索其肾脏预后及影响预后的因素,为临床治疗提供依据。
本研究将临床资料及血清学指标进行分析,结果显示肾损伤病程长、SCr水平高、尿量少是患者不能摆脱透析的独立风险因素,这与我们认知一致。因此,对LN患者早期诊断及治疗对肾脏的预后尤为重要。通常情况下白蛋白水平较低时,患者营养情况较差,不利于患者的预后,但本研究中尿蛋白多、血清白蛋白<30 g/L的重症LN患者更容易摆脱透析,既往并无一致报道。透析治疗前患者的血清白蛋白水平多与疾病活动及免疫抑制治疗有关,我们考虑可能因为疾病活动导致肾小球滤过屏障受损,同时患者可能合并感染、炎症等急性时相反应导致分解代谢增加使血清白蛋白消耗过多,而在经肾脏替代治疗、恰当的免疫抑制治疗及营养支持等治疗后,上述病变逆转的可能性较大,故患者预后相对较好。本组研究中SLE-DAI指标并不能预测患者预后,这与Goo等[15]研究结果一致,目前原因尚不明确,他们的研究发现透析前的SLE-DAI并不是影响患者的预后独立因素,且开始透析时狼疮的活动度并不能预示疾病未来的活动性。该研究中SLE-DAI每增加1分,患者的死亡几率就增加15%,这也意味着SLE-DAI是患者生存率的重要影响因素,但疾病的活动度与SLE患者预后的关系仍需更多的研究来证明。
本文在研究与摆脱透析相关的病理因素时,仅对接受肾脏穿刺活检的137例患者进行分析。将病理指标进行COX多因素回归分析显示CI>5是患者不能摆脱透析的独立危险因素,CI分值较低的患者预后较好,与既往研究结果一致[16-18]。另外,本文并未发现新月体比例与肾功能的恢复存在相关性,这可能与新月体病变在经过强化免疫抑制及CRRT治疗后有一定可逆性有关,弱化了其对肾脏预后的影响。但因本研究中该亚组患者因选材原因可能会存在偏差,故而可能需要更多大样本的研究以验证这一结果。
本文中患者3个月的摆脱透析率61.54%,摆脱透析组患者1年、5年和8年的肾存活率分别为94.6%、75.5%、69.7%,低于Yap等[2]的报道,这可能与本研究中纳入的均为重症LN患者有关。随访期间共10.5%的病例死亡,感染及心血管事件为本组患者主要死因,与既往研究结果相似[10,19],提示关注与免疫抑制相关的不良反应对改善重症LN患者的预后至关重要。
本研究尚存在一定局限性:单中心样本的回顾性研究,缺少对照组;仅部分患者行肾穿刺活检,鉴于该组的选择过程并非一个随机过程,所以可能会造成病理资料的偏差和结果的片面性。因此,本研究结果仍需要前瞻对照性研究进一步证实。
小结:需CRRT治疗的重症LN患者中近40%不能摆脱透析。就诊时肾损伤病程长、SCr高、尿量少是影响LN患者不能摆脱透析的风险因素。而白蛋白<30 g/L的LN患者摆脱透析的几率较高。本研究结果提示重症LN患者预后不佳,疾病的早诊断有利于肾脏的预后。

