膝关节置换术后翻修的主要原因分析
唐杞衡 周一新 宋洋 尹星华 杨德金 边涛
关节置换术可以有效缓解膝关节疼痛、纠正关节畸形和改善关节功能。目前膝关节假体的生存率有了很大的提高[1],但是人工膝关节也会因各种原因失败,需要再次手术翻修,严重病例可能需要进行膝关节融合术甚至截肢术。此外,膝关节翻修术还意味着巨额的医疗费用[2]。研究预测,美国2030年的初次膝关节置换手术量将会比2005年的膝关节置换手术量增长673%,而膝关节翻修手术量将会增长601%[3]。由此带来的医疗和社会经济问题也日益凸显。认识膝关节翻修原因,一方面有助于理解人工膝关节失败机制,从而降低初次膝关节置换手术的失败率;另一方面也有助于提高失败关节翻修手术的成功率。在国外人工关节发展历史较久,对膝关节翻修原因的研究较多,而国内大样本量膝关节翻修数据较少。本研究的目的是回顾近年的膝关节翻修病例,分析膝关节翻修手术的原因,并探讨膝关节翻修原因的构成和特点。
资料与方法
一、资料
回顾2010年1月至2017年6月在北京积水潭医院矫形骨科接受膝关节翻修手术的病例共计158例(161个膝关节翻修术)。男37例,女121例。患者的平均年龄为65(20~84)岁,男性的平均年龄为64(20~84)岁,女性的平均年龄为65(44~82)岁。膝关节翻修手术包括:假体部分或全部翻修、感染一期或二期翻修、清创更换垫片。
二、方法
通过分析病历记录、化验检查、影像学检查和手术记录,确定膝关节翻修原因。膝关节翻修原因包括:假体周围感染、假体松动、不稳定、僵直、假体周围骨折、聚乙烯磨损、髌股关节问题、假体断裂、撞击、垫片分离等。计算初次膝关节置换术至膝关节翻修术的间隔时间。定义初次膝关节置换术后2年内进行的翻修为早期翻修,2年后进行的翻修为晚期翻修。
三、统计学处理
采用SPSS 18.0软件对数据进行统计学处理。采用构成比进行描述,采用χ2检验进行统计分析。P<0.05为差异有统计学意义。
结 果
161个膝关节翻修手术中,44.7%的膝关节翻修术在初次膝关节置换术后2年内,平均间隔时间为10.8个月(2 d~24个月);55.3%的膝关节翻修术在初次膝关节置换术后2年后,平均间隔时间为6.3(2~20)年。
膝关节翻修的原因有:假体周围感染67个(41.6%)、假体松动40个(24.8%)、不稳定16个(9.9%)、僵直14个(8.7%)、假体周围骨折7个(4.3%)、聚乙烯磨损5个(3.1%)、髌股关节问题5个(3.1%)、其他7个(4.4%)。
比较早期和晚期膝关节翻修原因:早期翻修的主要原因为假体周围感染(61.1%),晚期翻修的主要原因为假体松动(41.6%)(表1)。65.7%的假体周围感染发生于初次膝关节置换术后2年内,92.5%的假体松动发生于初次膝关节置换术后2年后,100%的聚乙烯磨损发生于初次膝关节置换术后2年后。
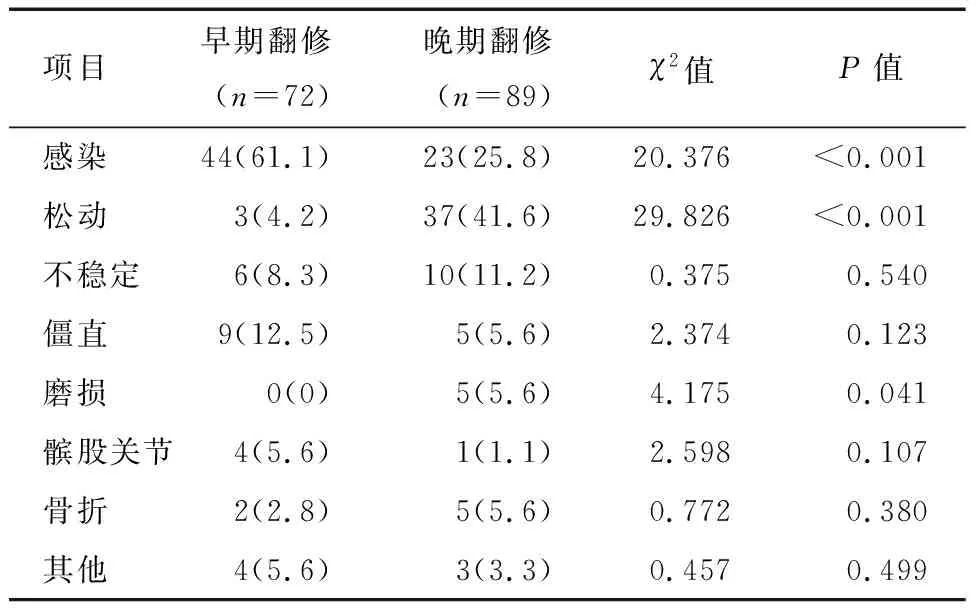
表1 早期和晚期膝关节翻修原因比较[例(%)]
讨 论
人工膝关节可以因多种原因失败。人工膝关节失败原因包括:假体松动、不稳定、感染、伸膝装置缺陷、活动受限、假体周围骨折和假体断裂[4]。Vince[5]将人工膝关节失败模式分为8类:感染、伸膝装置缺陷、僵直、胫股关节不稳定、髌骨轨迹不良、假体松动、假体周围骨折和假体损坏。美国膝关节协会制定了标准化的膝关节置换术后并发症列表,包括:出血、伤口并发症、血栓栓塞病、神经缺陷、血管损伤、内侧副韧带损伤、不稳定、力线不良、僵直、深部假体周围感染、假体周围骨折、伸膝装置断裂、髌股关节脱位、胫股关节脱位、垫片磨损、骨溶解、假体松动、假体断裂或垫片分离、再手术、翻修、再入院和死亡[6]。本研究中,人工膝关节翻修的原因包括:假体周围感染、假体松动、不稳定、僵直、假体周围骨折、聚乙烯磨损、髌股关节问题、假体断裂、撞击、垫片分离,涉及上述大部分的失败模式。
目前人工膝关节失败最常见的两大原因是假体松动和假体周围感染。Sharkey等[7]分析了美国2003—2012年期间单中心781例膝关节翻修数据。结果显示,膝关节翻修的主要原因是假体松动(39.9%)和假体周围感染(27.4%)。根据英格兰、威尔士和北爱尔兰人工关节注册系统2014年年报,假体松动翻修和假体周围感染翻修比例分别为32.0%和22.0%;瑞典人工关节注册系统2014年年报显示,假体松动翻修和假体周围感染翻修比例分别为26.0%和22.0%[8]。上述国家的数据提示,假体松动是膝关节翻修的首要原因,其次是假体周围感染。
于本研究的发现与西方国家的数据不同,虽然本研究膝关节翻修最常见的两大原因也是假体松动和假体周围感染,但假体周围感染是膝关节翻修的首要原因(41.6%),其次是假体松动(24.8%)。本研究进一步分析了初次膝关节置换术后早期翻修原因和晚期翻修原因。研究发现,初次膝关节置换术后2年内翻修的主要原因是假体周围感染,所占比例高达61.1%;而初次膝关节置换术2年后翻修的主要原因则是假体松动(41.6%)。国内相关研究也有类似的结果。冯宾等[9]研究了2001—2012年单中心59个膝关节翻修病例,32个(54.2%)翻修原因为感染。黄自强和孙长鲛[10]回顾性分析2007—2013年单中心膝关节置换术失败病例181例,发现初次膝关节置换失败的主要原因也是感染(53%)。
本研究及国内相关研究的数据表明,国内膝关节翻修(尤其是早期翻修)的首要原因是假体周围感染,因感染而翻修的比例明显高于西方国家。这一事实应该引起国内骨科医生的重视。膝关节置换术后感染的发生涉及多个因素,包括宿主、手术和病原体。在患者评估和优化、无菌操作、手术室管理、抗生素使用等方面,国内不同医院水平不一,可能仍有不规范之处。此外,国内感染翻修等复杂病例多转诊至少数专业关节置换中心治疗,导致大中心感染翻修比例大。本研究中心约2/3的早期感染翻修病例是外院初次关节置换术后感染转诊至本中心治疗。众所周知,假体周围感染是膝关节置换术后灾难性的并发症。患者通常需要经历多次手术,功能预后差,治疗费用高昂。因此,骨科医生应该重视无菌观念和操作,加强初次膝关节置换围手术期感染的预防,提升膝关节置换术后假体周围感染的诊断水平,力争早期诊断,专业治疗。
聚乙烯磨损是20世纪人工膝关节假体失败的主要原因之一。一项包含212个膝关节翻修病例的研究发现,膝关节翻修的主要原因为聚乙烯磨损(25%),而且初次膝关节置换术2年以后翻修的最常见原因也是聚乙烯磨损(44.4%)[11]。聚乙烯垫片的材料学特性是影响磨损的重要因素[12]。假体的设计(如胫股关节形合度、聚乙烯的锁定机制等)对聚乙烯垫片的磨损也有很大的影响[13]。随着聚乙烯材料学的进步和假体设计的改进,聚乙烯磨损而翻修的比例明显下降。Sharkey等[7]分析了781个膝关节翻修数据。结果发现,仅有3.5%的膝关节翻修是因为聚乙烯磨损。本研究结果也显示,仅有3.1%的膝关节翻修是因为聚乙烯磨损,提示聚乙烯磨损已经不是当前膝关节翻修的主要原因。
本研究为回顾性研究,获取资料有限,不能准确分析人工膝关节失败的具体机制和危险因素。另外,本研究为单中心研究,未来需要开展多中心、大样本量的研究。
综上所述,膝关节翻修的主要原因是假体周围感染。初次膝关节置换术后2年内最常见的翻修原因是假体周围感染,而初次膝关节置换术后2年后最常见的翻修原因是假体松动。聚乙烯磨损已不是膝关节翻修的主要原因。骨科医生应该重视围手术期感染的预防和提高假体周围感染的诊治水平。

