腹腔镜微创与传统开腹胆道取石治疗胆总管结石的效果分析
向华,李海洋,李义,黄攀科,苏铭,王谦,赵玥
(1.遵义医学院附属贵航三〇〇医院 普通外科,贵州 贵阳 550009;2.贵州医科大学附属医院 肝胆外科,贵州 贵阳 550004)
胆总管结石为肝胆外科常见病及多发病,发病率近年来逐年升高。该病临床主要表现为剧烈腹痛、高热和黄疸等,如不及时治疗,常会引发多种严重并发症,甚至引起死亡[1]。在该病的治疗上,手术是其最主要的治疗手段,外科手术治疗该病的原则在于解除梗阻、清除病灶以及通畅引流[2]。在手术方式上,既往主要采用的是开腹手术治疗,尽管其疗效较好,但手术创伤大,术后存在较多的并发症,不利于术后机体恢复。近年来,随着微创技术地不断发展,腹腔镜微创手术开始被广泛应用于各类肝胆结石的治疗中,与传统开腹术相比,腹腔镜微创手术治疗具有创伤小、疗效确切、并发症少和术后恢复快等优点[3-4]。为探讨腹腔镜微创手术与传统开腹手术在胆总管结石患者中的应用优缺点,本研究对遵义医学院附属贵航三〇〇医院近年来收治的胆总管结石患者分别给予了腹腔镜微创手术治疗与传统开腹手术治疗。现报道如下:
1 资料与方法
1.1 一般资料
选取2015年7月-2017年12月在本院接受治疗的90例胆总管结石患者,利用随机数字表将其分成微创组与开腹组两组,每组各45例,本研究已通过医院伦理委员会的批准。微创组中,男23例,女22例,年龄22~75岁,平均(50.80±9.20)岁;病程3个月~14年,平均(6.63±1.59)年;胆总管直径0.9~2.6 cm,平均(1.58±0.72)cm;结石数目1~8个,平均(2.84±0.94)个。开腹组中,男21例,女24例,年龄24~75岁,平均(51.30±8.70)岁;病程2个月~14年,平均(6.44±1.62)年;胆总管直径0.9~2.5 cm,平均(1.54±0.69)cm;结石数目1~7个,平均(2.77±0.89)个。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 纳入标准与排除标准
纳入标准:①经彩超、CT或MRI检查等确诊,临床表现为腹痛、寒颤、高热和黄疸等;②近1年无重大腹腔手术史;③既往无胆道手术史;④择期手术,非急诊手术;⑤对本研究知情,自愿参与并签署知情同意书。排除标准:①急性重症胆管炎;②心肺肝肾功能及凝血功能异常;③合并其他严重性疾病;④肝外胆管狭窄及占位、胆道肿瘤;⑤肝硬化门脉高压;⑥手术禁忌证;⑦无法耐受全麻。
1.3 手术方法
1.3.1 微创组 气管插管全身麻醉,患者取仰卧位,手术部位碘伏消毒,铺巾。建立二氧化碳CO2气腹,气腹压12 mmHg,三孔法操作,自剑突下缘4.0 cm、右肋缘下2.0 cm与锁骨中线处定位穿孔位置。进入腹腔后先对胆囊三角做解剖,游离胆囊动脉、胆囊管,暴露胆总管,结扎并离断胆囊动脉与胆囊管。于近胆囊壶腹处夹闭胆囊管,剥离胆囊,彻底止血。显露胆总管前壁,并纵行切开1.0 cm,吸尽胆汁,于胆总管内置入胆道镜,观察结石大小、数目、部位以及十二指肠乳头开口情况。较小结石可直接用水冲出,若结石直径较大(>1.5 cm),采用取石钳或取石网篮取出结石。探查有无结石残留,有无狭窄、梗阻和炎症等异常情况,随后以生理盐水冲洗胆道,放置T管,缝合胆总管,文氏孔留置引流管。术后常规给予营养支持,合理使用抗生素。患者清醒后将导尿管拔除,静滴抗生素3 d。
1.3.2 开腹组 气管插管全身麻醉,患者取仰卧位,手术部位碘伏消毒,铺巾。切开胆总管前壁1.0~1.5 cm,取石钳取出结石,行胆道镜检查,明确有无结石残留,留置T管。合理使用抗生素。
1.4 观察指标
统计两组主要手术指标(手术时间、术中出血量和结石取出情况)、术后恢复情况(肠鸣音恢复时间、肛门排气时间和住院时间)、术后疼痛情况(术后12 h疼痛程度、镇痛药使用率)以及手术并发症发生情况。其中疼痛程度采用视觉模拟评分(visual analogue scale,VAS)进行评价,VAS总分0~10分,评分越大,表明疼痛越重。分别于术前、术后1 d采集患者的空腹静脉血,离心分离血清,低温保存待测。氧化应激指标:采用黄嘌呤氧化酶法检测超氧化物歧化酶(super oxide dismutase,SOD),采用硫代巴比妥酸比色法检测丙二醛(malonaldehyde,MDA),采用二硫硝基苯(disulfide nitrobenzene,DTNB)直接显色法检测谷胱甘肽过氧化物酶(glutathione peroxidase,GSH-Px)。细胞免疫功能:T淋巴细胞亚群的检测采用流式细胞仪检测,指标包括CD3+、CD4+和CD8+T细胞百分率,并计算出CD4+/CD8+比值。
1.5 统计学方法
使用SPSS 20.0软件进行统计分析,计数资料采用χ2检验,计量资料用均数±标准差(±s)表示,采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组主要手术指标比较
微创组手术时间和术中出血量明显低于开腹组,差异均有统计学意义(P<0.05)。两组结石取净率比较,差异无统计学意义(P>0.05)。见表1。
2.2 两组术后恢复指标比较
微创组术后肠鸣音恢复、肛门排气和住院时间明显低于开腹组,差异均有统计学意义(P<0.05)。见表2。
2.3 两组术后疼痛情况及并发症情况比较
微创组术后12 h时VAS评分及术后镇痛药使用率、并发症发生率明显低于开腹组,差异均有统计学意义(P<0.05)。见表 3。
2.4 两组氧化应激指标比较
微创组手术前后血清SOD、MDA和GSH-Px比较,差异均无统计学意义(P>0.05);开腹组术后第1天时血清SOD和GSH-Px活性明显低于术前,MDA水平明显高于术前,差异均有统计学意义(P<0.05)。见表4。
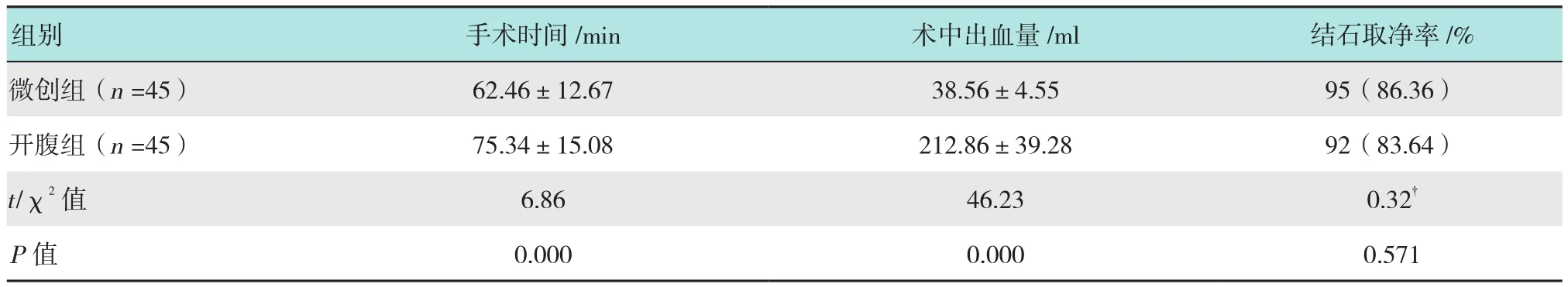
表1 两组主要手术指标比较Table1 Comparison of main operative indicators between the two groups
表2 两组术后恢复指标比较 (±s)Table 2 Comparison of postoperative recovery indicators between the two groups (±s)
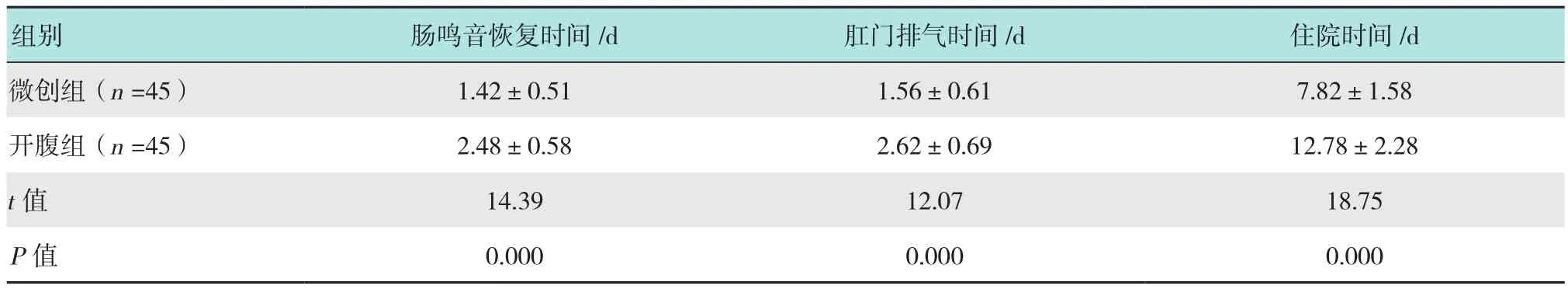
表2 两组术后恢复指标比较 (±s)Table 2 Comparison of postoperative recovery indicators between the two groups (±s)
组别 肠鸣音恢复时间/d 肛门排气时间/d 住院时间/d微创组(n =45) 1.42±0.51 1.56±0.61 7.82±1.58开腹组(n =45) 2.48±0.58 2.62±0.69 12.78±2.28 t值 14.39 12.07 18.75 P值 0.000 0.000 0.000

表3 两组术后疼痛情况及并发症情况比较Table 3 Comparison of postoperative pain and complications between two groups
表4 两组氧化应激指标比较 (±s)Table 4 Comparison of oxidative stress parameters between the two groups (±s)
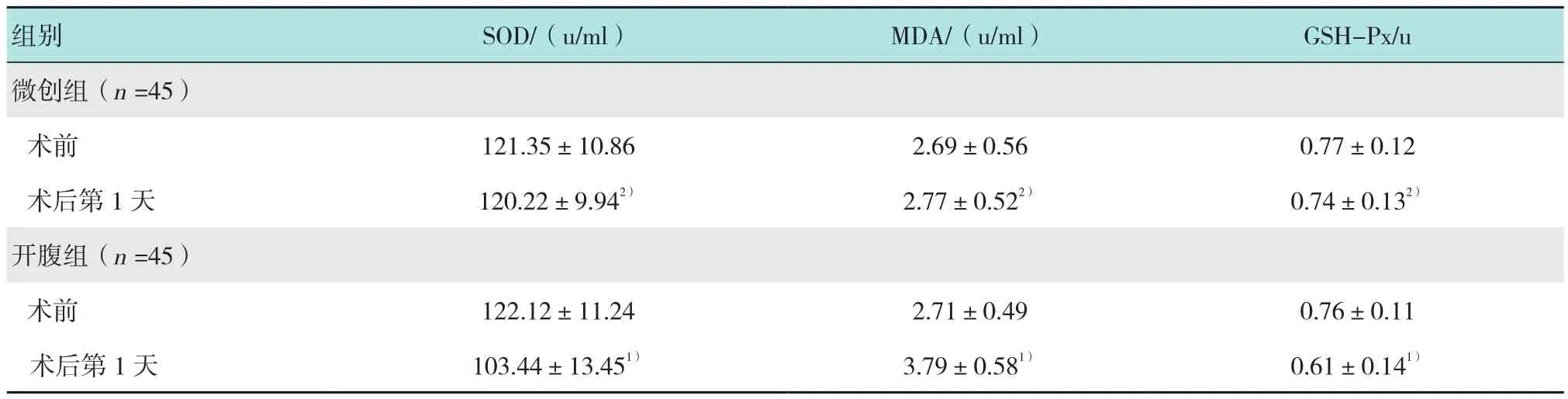
表4 两组氧化应激指标比较 (±s)Table 4 Comparison of oxidative stress parameters between the two groups (±s)
注:1)与本组术前比较,差异有统计学意义(P <0.05);2)与开腹组术后1 d比较,差异有统计学意义(P <0.05)
组别 SOD/(u/ml) MDA/(u/ml) GSH-Px/u微创组(n =45)术前 121.35±10.86 2.69±0.56 0.77±0.12术后第1天 120.22±9.942) 2.77±0.522) 0.74±0.132)开腹组(n =45)术前 122.12±11.24 2.71±0.49 0.76±0.11术后第1天 103.44±13.451) 3.79±0.581) 0.61±0.141)
2.5 两组免疫功能指标比较
两组术后第1天时外周血CD3+、CD4+、CD8+及CD4+/CD8+比值明显低于术前,差异均有统计学意义(P<0.05),其中开腹组降低更明显(P<0.05)。见表 5。
表5 两组免疫功能指标比较 (±s)Table 5 Comparison of immune function indicators between two groups (±s)
注:1)与本组术前比较,差异有统计学意义(P <0.05);2)与开腹组术后1 d比较,差异有统计学意义(P <0.05)
组别 CD3+/% CD4+/% CD8+/% CD4+/CD8+微创组(n =45)术前 63.85±6.47 44.56±4.86 27.12±2.94 1.63±0.22术后第 1 天 60.12±6.951)2) 38.74±4.751)2) 24.37±2.751)2) 1.55±0.171)2)开腹组(n =45)术前 64.29±6.61 43.82±5.12 27.04±2.85 1.62±0.23术后第1天 55.67±7.921) 29.48±4.271) 21.16±2.621) 1.38±0.191)
3 讨论
胆总管结石的传统手术方式为开腹探查取石术,有大量研究证实开腹术是安全可靠的,结石取净率较高。本研究中,微创组与开腹组两组的结石取净率均在80.00%以上,且两组组间比较,差异无统计学意义,表明两种手术方式都能取得较好的取石效果。但传统开腹术会对机体产生较大创伤,术中出血量明显增多,术后并发症多,疼痛感强烈,不利于机体的康复,术后需较长的住院时间。因此,不易于被患者接受[5]。近年来,随着微创外科理论以及各种微创手术器械地不断发展,微创手术开始广泛应用于胆道结石的治疗中,并在某种程度上可替代传统开腹术取得良好的手术治疗效果[6]。本研究结果显示:腹腔镜微创手术与开腹手术治疗后的结石取净率比较无明显差异,但腹腔镜微创手术相对于开腹手术,操作时间明显缩短,术中出血量明显减少,术后胃肠功能恢复更快,疼痛程度明显减轻,住院时间明显缩短。其原因在于:开腹手术切口大,疼痛重,且术中可对腹腔内脏器产生明显刺激,手术创伤更大。对于部分老年患者以及机体抵抗力差、对手术耐受性差的患者,开腹手术治疗具有一定的风险,术后恢复更为缓慢[7]。
在胆总管结石的治疗上,腹腔镜结合胆道镜微创手术治疗时,可利用胆道镜明确胆总管结石具体情况以及十二指肠乳头开口情况,可防止胆道探条与胆管下端直接接触,不会对十二指肠乳头产生较大刺激,术后水肿轻,故胆总管结石术后复发率低[8]。腹腔镜与胆道镜的联合使用,可减少对腹腔内脏器的干扰,因而肠粘连和肠梗阻等并发症发生风险明显降低,进而有利于术后机体的恢复,缩短住院时间[9]。此外,腹腔镜微创手术治疗时手术创口小,疼痛轻,可有效防止切口感染或脂肪液化的发生,对于糖尿病、肥胖患者较为适用。黄海等[10]的研究表明,对于隐匿性胆总管结石,采用腹腔镜联合胆道镜治疗同样能取得显著的治疗效果,对于该类胆总管结石,由于胆总管一般未发生扩张,开腹手术治疗可增加术后胆管狭窄和胆漏等风险,加重患者痛苦。但腹腔镜联合胆道镜手术术中操作较为复杂,操作空间较为狭窄。因此,对于手术医师的技术、经验、应变能力要求高,手术医师需要经过严格的培训,掌握熟练的操作技巧,在提高手术疗效的同时,确保手术的安全性。
氧化应激反应是评价术后机体状态的重要指标,术后氧化应激反应越轻,越有利于术后机体的恢复[11]。手术患者由于受到各种刺激可导致大量活性氧的生成,使机体呈现氧化应激状态,表现为氧化应激指标的异常表达。MDA为脂质过氧化终产物,可间接反映机体内氧自由基水平以及组织损伤程度。SOD是重要的抗氧化酶,当机体内氧自由基过多时,其可与超氧阴离子反应生成过氧化氢,过氧化氢再经过氧化氢酶与GSH-Px的作用转化为水,使氧自由基在体内的蓄积减少,对细胞损伤可起到保护作用[12]。本研究中,开腹组术后第1天SOD和GSH-Px活性明显低于术前,MDA水平明显高于术前,提示传统开腹手术治疗可造成机体明显的氧化应激反应。而微创组手术前后的MDA、SOD和GSH-Px比较则无明显变化。本结果表明,腹腔镜微创手术治疗对于胆总管结石患者术后机体的刺激更小,不会引起明显的氧化应激反应。
无论是传统开腹手术还是腹腔镜微创手术,均会对患者产生不同程度的免疫抑制作用,但免疫抑制程度、持续时间以及对组织的损伤程度等均与手术创伤的严重程度密切相关[13-14]。手术可破坏机体正常的免疫屏障作用,从而导致免疫功能的改变,术后机体应激状态越严重,免疫功能指标变化越明显。本研究通过对比两种手术方式下患者的细胞免疫功能得出,两组术后第1天时,CD3+、CD4+、CD8+和CD4+/CD8+比值均较术前有明显降低,但以开腹组降低更为显著。上述结果表明,开腹手术与腹腔镜微创手术均会引起细胞免疫功能的损伤,但腹腔镜微创手术对于机体的细胞免疫功能抑制作用更轻。其原因主要在于:开腹手术可使腹膜防御能力受到影响,导致局部免疫功能受到抑制。而且,开腹手术引起的疼痛更重、持续时间更长,使用镇痛药物的患者多,均可加重免疫抑制[15]。
综上所述,在胆总管结石的治疗上,采用腹腔镜微创手术与传统开腹胆道取石治疗均能获得良好的结石清除效果,但相对于开腹手术,腹腔镜微创手术对机体创伤更小,手术时间更短,疼痛更轻,不会引起明显的氧化应激反应,且对机体产生的免疫功能抑制更轻,术后恢复快,住院时间短,值得推广应用。

