胃左动脉和胃十二指肠动脉栓塞治疗DSA阴性上消化道出血患者17例
吴 斌, 周 全, 李建清, 易文斌
上消化道出血指Treitz韧带以上消化道出血,包括食管、胃、空肠或胰胆病变引起的出血,胃、空肠吻合术后空肠病变所致出血亦属这一范围[1]。消化道溃疡是上消化道出血最常见原因,约占67.4%[2]。上消化道出血常用治疗方法有内科药物止血、内镜下止血、外科手术及经血管介入治疗等。随着介入材料及技术改进,介入治疗在消化道出血定位和定性诊断方面有重要价值,同时栓塞治疗可安全有效地控制消化道出血[3],成为内科药物和内镜下止血无法控制的消化道出血首选治疗方法[4]。然而介入手术中部分患者DSA造影呈阴性结果,难以确定病变部位。为此,本中心采用预防性胃左动脉和胃十二指肠动脉栓塞治疗DSA造影阴性上消化道出血患者。现将相关结果报道如下。
1 材料与方法
1.1 一般资料
2013年10月至2016年1月本中心采用介入方法治疗急性上消化道出血患者87例,其中DSA造影阳性54例(62%),阴性33例(38%),病因包括消化道溃疡、假性动脉瘤、肿瘤、血管畸形等。33例造影阴性患者随机分为栓塞组(n=17)、灌注组(n=16)。栓塞组男11例,女6例,平均年龄72.3(57~84)岁,发病时间 3.8(2~6) d;灌注组男 12 例,女4 例;平均年龄 71.6(55~82)岁,发病时间 4.1(2~7)d。两组患者临床表现为呕血、黑便、腹痛、血红蛋白下降,一般资料差异无统计学意义(P>0.05)。
1.2 治疗方法
采用Seldinger技术穿刺插管,先行腹腔干及胃左动脉、胃十二指肠动脉、肝固动脉造影,后行肠系膜上动脉和肠系膜下动脉造影,均未能发现有确定的对比剂外渗和局部血管毛糙等出血征象。对栓塞组患者,导管超选进入胃左动脉,用粒径500~700 μm聚乙烯醇(PVA)微粒作动脉末梢栓塞,至造影显示残留主干为止,再将导管超选至胃十二指肠动脉,用明胶海绵条或弹簧圈栓塞2级分支动脉主干(图1);对灌注组患者,导管分别超选进入胃左动脉和胃十二指肠动脉,以0.1~0.2 U/min速率分别泵入垂体后叶素2 U和4 U(观察患者对药物反应,如有明显腹痛则酌情减量),灌注后将导管退入腹腔干,按同等速率维持3 h。
1.3 疗效评估
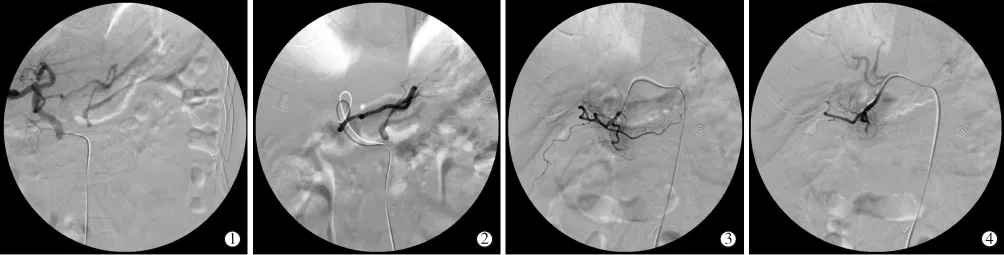
图1 胃左动脉和胃十二指肠动脉栓塞过程影像
根据患者临床症状及检查结果评价疗效。介入治疗后观察患者血压趋于稳定、一般情况好转并在72 h内无新鲜呕血或便血,判断为即刻止血有效,相反为即刻止血无效;治疗后出血停止但72 h后再次出血,判断为再出血[5]。
1.4 统计学处理
采用SPSS 19.0软件进行统计学分析。止血疗效和再出血以百分率描述,计量资料组间对比用χ2检验,P<0.05为差异有统计学意义。
2 结果
栓塞组、灌注组即刻止血有效率分别为94.1%(16/17)、31.3%(5/16),栓塞组显著高于灌注组(χ2=6.14,P<0.05)。栓塞组止血成功16例中再出血1例(6.3%),灌注组止血成功5例中再出血2例(40.0%),栓塞组再出血率显著低于灌注组(χ2=3.17,P<0.05)。术后栓塞组11例、灌注组10例出现不同程度腹痛,持续1~3 d;栓塞组4例、灌注组5例出现恶心症状;栓塞组2例、灌注组3例出现呕吐症状;对症处理后2~3 d全部缓解。术后均无肠坏死、麻痹性肠梗阻等并发症发生。两组术后并发症差异无统计学意义(χ2=1.02,P>0.05)。
3 讨论
上消化道出血主要临床表现有呕血、黑便、腹痛等,内镜、增强CT、CTA等在诊断中具有不同价值。内镜下可直接发现出血部位及病因,但出血量较多时内镜视野受到严重干扰,影响检查结果;CT增强扫描、CTA在诊疗中可全面观察胃肠道内外情况,有较高应用价值[6],可发现明显出血患者出血部位及原因,但对出血量较少患者诊断出血部位困难。DSA造影也可出现阴性结果。有研究报道DSA灵敏度为42%~86%,其阴性结果与病情急缓、出血量、出血部位、临床用药与否及造影方法等因素密切相关,如出血量小或出血间歇期可造成阴性结果[7]。
上消化道出血介入治疗具有创伤小、止血效果显著、并发症少等优势,逐步成为主要诊治手段[8]。介入治疗主要针对胃左动脉、胃十二指肠动脉、肝固有动脉等出血:①经导管持续灌入血管收缩剂,即持续动脉灌注,通过促使局部动脉收缩降低局部血流量和流速达到止血目的,尤其对胃肠道浅表溃疡、血管畸形和广泛细小出血疗效肯定;②栓塞剂阻塞出血动脉,降低血流量和动脉压,促进凝血和血栓形成[9]。文献报道显示上消化道出血患者首选栓塞治疗,因为上消化道血供丰富,侧支循环多,出血多为阵发性、量大,药物灌注效果差,且短期内易复发;上消化道在胃内微循环吻合丰富,栓塞疗法一般不会导致动脉壁坏死[10-12]。
本研究栓塞组均接受胃左动脉和胃十二指肠动脉二级分支主干栓塞,灌注组均接受药物灌注治疗。栓塞组与灌注组相比,在止血效果和再出血发生率方面有显著优势。有研究报道经导管灌注血管加压素控制动脉出血效果较差,再出血率高[4,13]。 本研究栓塞组上消化道出血治疗成功率为94.1%,与文献报道临床成功率为 80%~98%[4,11,14-16]相符。 两组术后出现并发症有腹痛、恶心、呕吐等,对症处理2~3 d均缓解,均无肠坏死、麻痹性肠梗阻等并发症发生。
综上,与动脉内垂体后叶素灌注相比,胃左动脉和胃十二指肠动脉栓塞治疗DSA阴性上消化道出血患者有效率更高,再出血率更低,具有重要临床应用价值,值得进一步探索。

