经支气管内超声引导针吸活检术在早期诊断副肿瘤神经综合征中的价值*
谭晓刚 刘 磊 张 毅 王若天
(首都医科大学宣武医院胸外科,北京 100053)
纤维支气管镜腔内超声引导针吸活检术(endobronchial ultrasound guided tranbronchial needle aspiration,EBUS-TBNA)具有操作简单、创伤小、准确率和安全性高等优点,已成为进行肺癌诊断和纵隔分期的新标准[1]。副肿瘤神经综合征(paraneoplastic neurologic syndromes,PNS)是一组由肿瘤的远隔效应所致的累及神经系统的临床综合征,受累的部位广泛,病灶隐匿,临床表现复杂,常漏诊误诊,首次诊断误诊率高达80.0%。由于患者多表现为肢体无力,同时CT等影像学检查无明显病灶,首次诊断容易误诊为肌无力综合征。PNS最常合并的肿瘤是小细胞肺癌(small cell lung cancer,SCLC),3%~5%的SCLC会出现PNS。50%~80%的患者在诊断原发肿瘤前已经出现PNS的症状和体征[2~4]。因此,对于PNS的早期识别和准确诊断至关重要。目前,国际上通用的PNS诊断标准为[5]:①典型的综合征以及神经系统症状出现,5年内发现肿瘤;②不典型的综合征,经肿瘤非免疫治疗后症状缓解或有明显改善;③不典型的综合征,伴抗肿瘤-神经元抗体(特征性或非特征性),神经系统症状出现,5年内发现肿瘤;④典型或不典型的综合征,伴特征性抗肿瘤-神经元抗体,无论有无原发肿瘤。本研究回顾性分析EBUS-TBNA检查诊断的5例肺癌合并PNS的临床资料,旨在探讨EBUS-TBNA在早期诊断PNS中的价值。
1 临床资料
病例1:女,45岁,因头晕、复视伴双下肢无力3个月,加重1个月入院。入院前在当地医院诊断为“颈椎病及更年期综合征”,头颅MRI及颈椎MRI未见明确病变。给予溴比斯的明口服,治疗未见好转。无吸烟、饮酒史。首发症状出现到诊断时间3个月。肿瘤标志物神经元特异性烯醇化酶(neuron-specific enolase,NSE)21.55 μg/L(我院正常值:0~17 μg/L),胃泌素释放肽前体(Pro-GRP)704 μg/L(我院正常值0~69 μg/L)。胸部CT:肺部无原发灶,右第4组淋巴结肿大(图1A)。发射型计算机断层扫描(emission computed tomography,ECT)胸部肿瘤代谢:T/N=4.0(T:tumor,N:normal,T/N>2恶性可能性大,图1B)。肌电图:双面神经波幅降低,相关抗体未查。EBUS-TBNA刷片病理[6]:恶性肿瘤,SCLC可能(图1C);组织条病理:SCLC(图1D)。术后1个月开始化疗,行依托泊苷+顺铂2个疗程,复查肿瘤标志物NSE 18.06 μg/L,Pro-GRP 143 μg/L,头晕、复视及肌无力症状消失。化疗4周期后 NSE正常,Pro-GRP 176.3 μg/L,头晕、复视伴双下肢无力症状复发,EBUS-TBNA术后8个月,二线拓扑替康化疗联合局部放疗,症状无缓解。
病例2:男,56岁,因全身无力2个月,言语不清1个月,斜视16 d入院。吸烟20年,30支/d;饮酒史10年,2两/d。在当地医院诊断重症肌无力,给予溴比斯的明口服及丙种球蛋白冲击,症状改善不明显。入我院神经内科,诊断Lambert-Eaton肌无力综合征(Lambert-Eaton myasthenic syndrome,LEMS)不除外。头颅MRI未见明确病变。肌电图:双面神经波幅降低,高频波幅递增,升高幅度为1161%。抗体:脑脊液未见明显异常,血清中SOX(++), 抗hu(-)。请胸外科会诊,建议行肿瘤标志物检查。NSE 13.06 μg/L,Pro-GRP 167.4 μg/L。胸部CT:肺部无原发灶(图2A),右肺门淋巴结肿大(图2B),PET-CT标准摄取值(standard uptake value,SUV) 27.1(图2C)。首发症状出现到诊断时间2个月。行EBUS-TBNA(图2D),术后第2天刷片示:恶性肿瘤,SCLC可能;术后第3天组织条病理:SCLC。术后第5天开始化疗,行依托泊苷+顺铂2个疗程,肿瘤标志物阴性。斜视症状消失,从卧床到可依靠拐杖辅助行走。后患者要求当地继续治疗,失访。
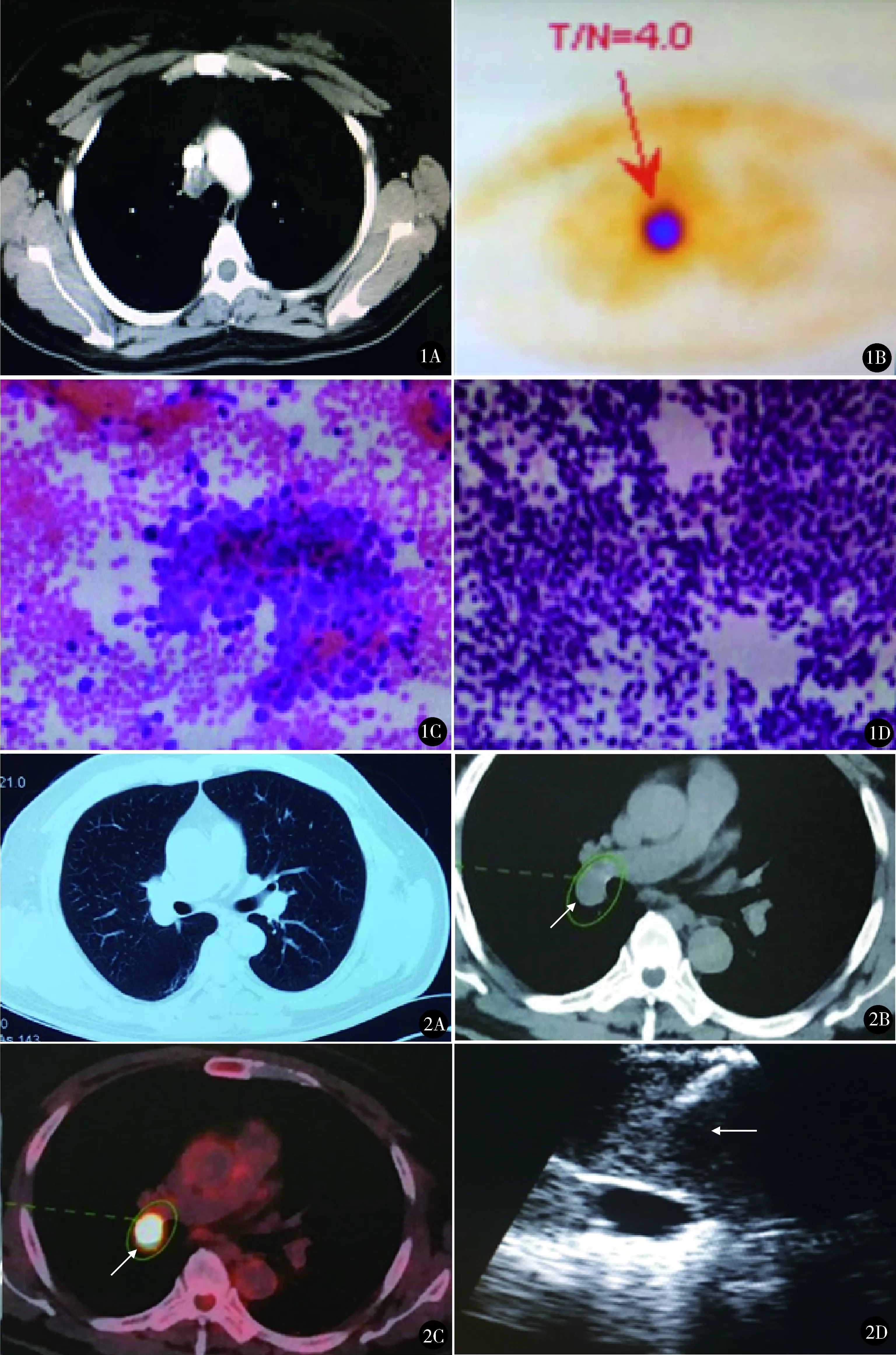
图1 女,45岁。A.胸部CT:肺部无原发灶,右第4组淋巴结肿大;B.肺代谢:T/N=4.0;C.EBUS-TBNA刷片病理:恶性肿瘤,SCLC可能; D.组织条病理:SCLC 图2 男,56岁。A.胸部CT肺部未见明确占位;B.肺门肿大淋巴结;C.PET-CT示肺门淋巴结高代谢,提示恶性病变;D.术中EBUS穿刺针进入淋巴结组织
病例3:女,60岁,因双下肢无力8个月,四肢麻木伴加重7个月入院。入院前诊断为脱髓鞘病,治疗未见好转。无吸烟、饮酒史。首发症状出现到诊断时间8个月。肿瘤标志物NSE 40 μg/L,Pro-GRP未査。头颅MRI未见明确病变,胸部CT:右下肺占位,右第4组淋巴结肿大。PET-CT SUV值8.0。肌电图:双面神经波幅降低,抗hu(+)。行EBUS-TBNA,术后第2天刷片示:恶性肿瘤,SCLC可能;术后第3天组织条病理:SCLC。回当地医院化疗,行依托泊苷+顺铂2个疗程,症状消失,肿瘤标志物未知。化疗6个疗程后,肿瘤未复发。术后随访2年,患者一般情况良好。
病例4:男,64岁,因四肢无力2个月入我院胸外科。吸烟史40年,25支/d;饮酒史30年,2两/d。肿瘤标志物NSE 28.13 μg/L,Pro-GRP未查。胸部CT:左肺上叶占位,左肺门、第5组淋巴结肿大。PET-CT SUV值4.0。头颅MRI未见明确病变,肌电图及相关抗体未查。首发症状出现到诊断时间2个月。EBUS-TBNA,术后第2天刷片示:恶性肿瘤,SCLC可能;术后第3天组织条病理:SCLC。术后第5天开始化疗,行依托泊苷+顺铂1个疗程,NSE 31.37 μg/L,患者不能耐受,放弃治疗,术后2个月死亡。
病例5:女,47岁,因间断头晕伴恶心、呕吐1个月入院。入院前在当地医院诊断为焦虑状态、顽固性低钠血症,对症治疗未见好转。无吸烟、饮酒史。首发症状出现到诊断时间1个月。肿瘤标志物NSE 21.47 μg/L,Pro-GRP 181 μg/L。胸部CT:肺部无原发灶,右第4组淋巴结肿大。肺代谢:T/N=2.88,肌电图及相关抗体未查。EBUS-TBNA刷片示:未见恶性肿瘤细胞,散在红细胞及淋巴细胞;组织条病理示:SCLC。术后4 d开始化疗。依托泊苷+铂类化疗2个疗程,症状消失,血钠正常,肿瘤标志物阴性。化疗6个疗程后,肿瘤未复发。术后随访1年,患者一般情况良好。
2 讨论
PNS一般出现在肿瘤发现之前,也可在肿瘤发现之后或同时发生。约83%的患者出现神经系统症状比肿瘤诊断平均早4个月(1~23个月)[7]。本组5例平均3.2月(1~8个月),与此资料比较接近。临床上常常将这类患者误诊。5例中除病例2诊断PNS待排除外,其余4例全部误诊。充分认识肺癌副肿瘤综合征,有利于患者的早期诊断和治疗。在诊断不明原因的肌无力时,应将肺癌副肿瘤综合征考虑在内。LEMS最早在1957年被报道,通常发生在中老年人群,60岁左右发病较为常见,儿童少见,常与恶性肿瘤相关联。由SCLC引起的LEMS多见,占所有病例的一半以上,SCLC伴发LEMS的比例可约达3%. 对于出现LEMS症状者,92%在3个月内被确诊为SCLC,96%在1年内被确诊。LEMS多首诊内科,随着CT以及PET-CT等的应用,由SCLC引起的LEMS越来越早地被发现,但也有少数没有肺内原发病灶的患者被漏诊,结合肿瘤标志物NSE、Pro-GRP等,诊断率大大提高。我院2015年检验科开展Pro-GRP检测,结合2015年以后的NSE、Pro-GRP同时检测的3例,Pro-GRP似乎更为敏感[8],而且后续化疗Pro-GRP也更加有参考价值。
神经系统自身抗体如Hu抗体、Yo抗体、Ri抗体、Tr抗体等,被认为是PNS的标记[9]。 89%伴PNS的SCLC患者血清中检测出特异性神经元抗体,特异性神经元抗Hu抗体对SCLC的早期诊断具有重要意义[10]。SOX1阳性见于65%的SCLC相关性LEMS,见于22%~32%的SCLC(伴或不伴抗hu阳性)。2例进行血清或脑脊液抗Hu、Yo、Ri抗体检测,脑脊液未见明显异常,血清中hu(+)1例,1例SOX(++), 抗hu(-)。重复电刺激波幅升高可与重症肌无力相鉴别。3例LEMS行神经重频刺激,显示双面神经波幅降低,其中1例给予高频刺激时发现波幅升高,升高幅度为1161%。但文章病例数较少,需要更大样本量来证实。
尽管很多胸部疾病可以依靠CT 或PET-CT来获得诊断[11],但对于疾病的确诊仍然需要靠组织病理活检,有组织类型和分期,才能更好的指导疾病的治疗。为获得疾病的病理分型,必须在X线或CT、B超引导下穿刺取得病变组织送病理检查。纤维支气管镜和纵隔镜是诊断纵隔疾病的方法之一,如果这些方法都无效时我们会选择通过手术方式取得病变组织获得病理学诊断作为最后的诊断。一般会优先考虑选用一种敏感度和特异度都高且安全、微创的诊断方法。与胸部CT和PET相比,EBUS-TBNA在纵隔淋巴结分期判断方面具有较高敏感度,且并发症较少[12,13]。即使与传统评价纵隔淋巴结转移的“金标准”纵隔镜相比,EBUS-TBNA也毫不逊色[14]。纵隔镜创伤较大,费用较高,需要在全身麻醉下进行住院治疗,相关并发症发生率和病死率较高,EBUS-TBNA体表无口,费用较低,无须全身麻醉,可在门诊进行,并发症较轻微且易控制。所探查部位不仅包括常规纵隔镜可以活检的2、4、5、7组淋巴结,也包括纵隔镜无法达到的10、11组淋巴结。 如果结合经食道超声淋巴结活检,几乎可以覆盖全纵隔淋巴结的活检,在临床诊断方面更有优势。如图2所示,患者右肺门一肿大淋巴结,SUV值27.1,如果纵膈镜取不到标本,传统情况下只能胸腔镜微创开胸取病理,创伤大,术后需要较长时间恢复才能接受化疗。EBUS-TBNA病理细胞刷片第2天确诊后即可实施化疗,大大缩短诊断到治疗的时间。EBUS-TBNA是一种安全的微创诊断方法,在肺癌诊断和分期中具有很高的敏感性、特异性和准确性。在胸外科相关学科中,如肿瘤内科[15]、神经内科及风湿免疫科(结节病)更应认识到其对肿瘤相关疾病的早期诊断、鉴别及治疗的独特价值。有理由相信EBUS-TBNA在将来临床工作中必将发挥越来越重要的作用。
合并肿瘤的LEMS患者的治疗,最主要的方法是彻底根治肿瘤,包括手术切除、内科化疗和放疗等治疗手段。Candler等[16]对63例PNS进行随访,发现有对原发肿瘤的治疗能够显著改善PNS患者的预后。如非小细胞肺癌合并LEMS,患者手术机会更多。但SCLC大部分发现时已经失去手术机会,且SCLC化疗效果比较显著,治疗多以化疗为主。本组5例均失去手术机会,但术后经典方案化疗(依托泊苷+铂类),除1例肿瘤分期较晚,已经广泛骨转移,化疗1个疗程,NSE升高,患者体质太弱,不能耐受化疗,1个月后死亡,其余化疗2个疗程,肿瘤标志物阴性,症状消失,包括血钠正常,头晕、复视症状消失,1例四肢无力只能卧床,2个疗程后也可依靠拐杖辅助行走,大大提高患者的生存质量。截止随访时间,1例死亡,1例失访,3例存活,随访最长2年。因此,提高对PNS的认识极为重要,早期诊断,抓住治疗时机,以免延误肿瘤的治疗。

