合并2型糖尿病的老年冠心病患者药物洗脱支架植入后1年发生主要心血管事件分析
官洪山 刘婷婷 闫 杰 张翠珍
2型糖尿病(type 2 diabetes mellitus, T2DM)是冠心病的独立危险因素,合并T2DM的冠心病患者不仅血管损害发生早,多支病变及弥漫性病变发生率高,血管狭窄程度重[1],而且T2DM影响冠心病患者经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)或者冠脉旁路移植患者的远期预后[2]。随着社会老年化,老年冠心病患者在临床上日益增多,年龄≥75岁的冠心病患者介入治疗成为研究热点[3],但是对合并T2DM的老年冠心病患者植入药物洗脱支架(drug-eluting stent,DES)临床预后研究很少。本文通过对植入DES的老年冠心病患者术后1年进行随访,分析合并T2DM的老年冠心病患者植入DES后发生主要心血管事件情况及其发生的危险因素。
1 资料与方法
1.1 一般资料 回顾性分析2014年1月至2016年10月武汉大学人民医院确诊为冠心病并进行介入治疗的老年患者的临床资料。纳入标准:年龄≥ 75 岁;T2DM诊断符合1997 年世界卫生组织规定的T2DM诊断标准[4],冠心病诊断符合世界卫生组织规定的冠心病诊断标准[5];植入药物洗脱支架;意识清楚,能配合治疗及随访。排除标准:对冠状动脉旁路血管进行介入治疗;同时植入药物洗脱支架和金属裸支架;急性心肌梗死患者;严重肝肾功能不全、各种急慢性感染性疾病、自身免疫病等其他疾病;恶性肿瘤。共102例患者符合纳入标准,根据是否合并T2DM将患者分为冠心病合并T2DM组(DM组)42例、冠心病无合并T2DM组(NDM组)60例。两组患者在年龄、性别构成、既往病史、左室射血分数方面差异无统计学意义(P> 0.05),具有可比性。详见表1。
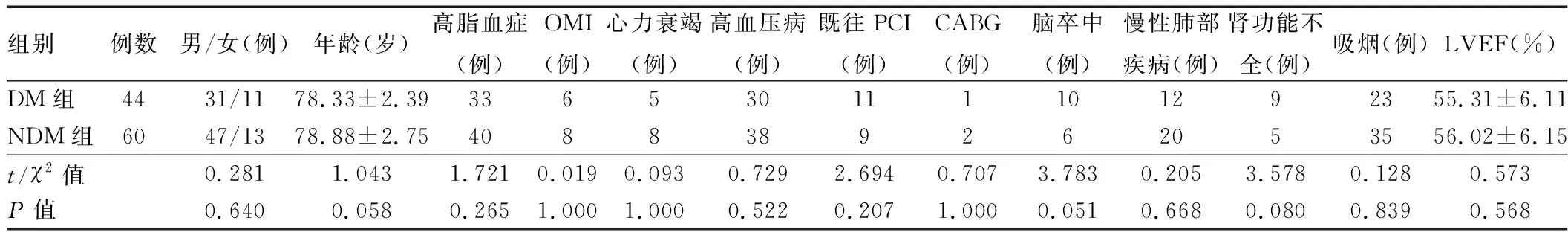
表1 两组患者一般资料比较
注:OMI为陈旧性心肌梗死;CABG为冠状动脉旁路移植;LVEF为左心室射血分数
1.2 方法 比较两组患者冠状动脉病变特点、支架情况以及支架术后1年随访发生的主要心血管事件(major cardiovascular events, MACEs)。依据随访发生MACEs与否,将患者分为MACEs(+)组和MACEs(-)组。通过单因素分析和多因素logistic回归分析发生MACEs的影响因素。
手术策略是仅处理缺血相关血管。所有患者均根据心电图、心脏超声、冠状动脉造影综合判断靶血管。PCI指征参照中华医学会心血管学分会冠状动脉介入治疗参考方案和指征[6],采用标准技术进行冠状动脉内支架术。
1.3 观察指标及判定标准 收集患者冠状动脉病变支数、靶血管数、靶病变类型(遵循美国心脏病学会和美国心脏病协会的冠状动脉病变分型方法[7])、支架直径、支架长度、支架数、支架重叠及主动脉内球囊反搏数据。
记录患者住院期间及术后1年随访(通过电话询问、回院复查)发生的MACEs,包括心源性死亡、非致死性心肌梗死、靶血管再次血运重建。

2 结果
2.1 两组患者冠脉造影及介入治疗情况的比较 两组患者冠状动脉病变支数、靶血管数、靶病变类型、支架重叠、主动脉内球囊反搏、支架数、支架直径、支架长度比较差异均无统计学意义(P> 0.05)。详见表2。
2.2 两组患者PCI术后及术后1年随访情况比较
PCI术后住院期间,两组均无心源性死亡、非致死性心肌梗死、靶血管急诊血运重建。术后1年随访,DM组有15例MACEs发生(2例急性心肌梗死,2例死亡,11例靶血管重建);NDM组有10例MACEs发生(1例急性心肌梗死,2例死亡,7例靶血管重建),两组患者MACEs比较差异有统计学意义(χ2= 4.845,P=0.036)。两组患者急性心肌梗死、死亡、靶血管重建比较差异均无统计学意义(χ2= 0.886,P=0.564;χ2= 0.160,P= 1.000;χ2= 3.884,P=0.065)。
2.3 PCI术后1年发生MACEs的单因素分析 将所有患者按是否发生MACEs分为MACEs(+)组和MACEs(-)组。MACEs(+)组患者T2DM、心力衰竭、左主干病变及支架长度大于MACEs(-)组,差异有统计学意义(P< 0.05)。详见表3。

表2 两组患者介入治疗资料比较

表3 PCI术后1年发生MACEs单因素分析
2.4 发生MACEs的多因素logistic回归分析 以PCI术后随访期间是否发生MACEs为因变量(是=1,否=0),以单因素分析结果中P<0.05 的变量,即心力衰竭、左主干病变、T2DM、支架长度4个因素为自变量并对定性变量进行赋值,心力衰竭(是=1,否=0)、左主干病变(是=1,否=0)、T2DM(是=1,否=0),支架长度为连续变量,遵循原始数据。多因素logistic回归分析显示,T2DM、支架长度以及心力衰竭是老年冠心病患者DES植入后发生MACEs的危险因素。详见表4。
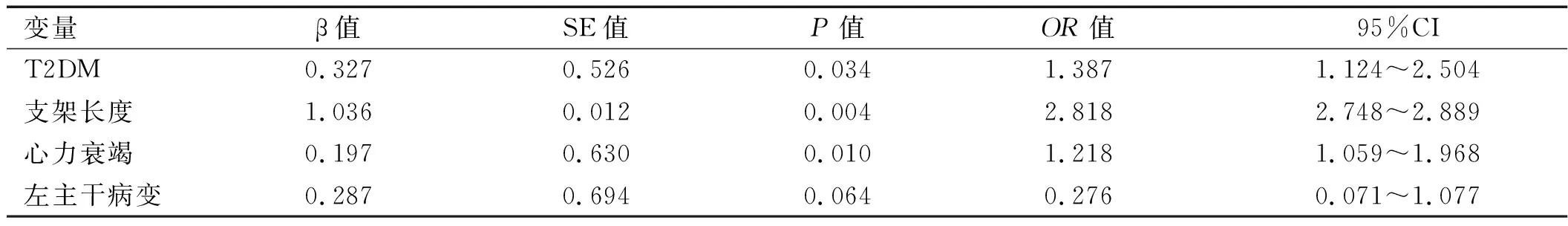
表4 发生MACEs的logistic回归分析
3 讨论
既往研究[1,8]显示,老年冠心病患者及糖尿病患者冠状动脉均表现为多支血管病变,左主干受累的比例较高,C型和B型病变多见,而糖尿病患者冠状动脉多支比例更高、血管病变更弥漫。本研究发现在75岁以上冠心病患者中糖尿病和非糖尿病患者病变累及血管、病变形态差异无统计学意义(P>0.05),与既往结果有差异,可能与老年患者冠心病危险因素多、糖尿病对冠状动脉病变影响的权重降低有关。
研究[1,9]显示,糖尿病患者PCI术后MACEs发生率高于非糖尿病患者。糖尿病是心血管疾病危险性和靶病变血运重建最强的独立预测指标,是冠心病远期死亡和冠状动脉内支架再狭窄的独立危险因素[10-11]。糖尿病患者冠状动脉病变复杂,血管直径变小,糖尿病患者体内干细胞严重受损,内皮细胞功能障碍,使支架植入术后血管损伤的恢复和血管内皮再生更为困难从而导致MACEs的发生[12]。荟萃分析[13]显示,在DES时代T2DM依然增加心脏性猝死和急性心肌梗死发生率;亚组分析发现T2DM是复杂病变DES植入术后再次血管重建的危险因素,T2DM对简单病变DES植入后再次血管重建的影响不明显,这种差异可能与钙化、迂曲病变多次球囊扩张以及支架重叠部位金属负荷以及药物浓度高有关。然而以上研究入选患者平均年龄均在70岁以下,并未对75岁及以上合并T2DM的冠心病患者进行研究。本研究发现在75岁以上患者,T2DM患者DES植入术后1年发生MACEs显著高于非糖尿病患者(P< 0.05)。多因素logistic回归分析显示T2DM、心力衰竭及支架长度是老年冠心病患者DES植入术后发生MACEs的危险因素。T2DM增加患者DES植入术后发生MACEs可能与以下因素有关:糖尿病患者血管内皮功能紊乱,内皮素-1、血管紧张素Ⅱ升高以及一氧化氮合成降低,内膜过度增生[12];哺乳动物雷帕霉素靶蛋白活性降低,血管平滑肌细胞对雷帕霉素类药物抵抗,药物支架释放的雷帕霉素类药物不足以抑制平滑肌细胞增殖、迁移[14];T2DM患者体内瘦素水平较高,瘦素可以刺激血管重构及内皮增生,加速动脉粥样硬化,瘦素水平增高还显著降低西罗莫司对内皮增生的抑制作用[15]。近期研究[16]显示,≥65岁、心力衰竭以及心肌缺血都是老年患者出现恶性心律失常、猝死的危险因素,心力衰竭增加DES植入后发生MACEs可能的原因是心力衰竭导致心肌缺血加重以及诱发恶性心律失常。关于支架长度和PCI术后MACEs的关系,既往文献[1,9-10]已经明确支架长度与支架植入术后支架内再狭窄及靶血管再次血运重建密切相关,支架越长,越容易出现支架内再狭窄。
综上所述,合并T2DM可以增加老年冠心病患者DES植入术后发生MACEs;多因素回归分析显示心力衰竭、T2DM、支架长度是老年冠心病患者DES植入后发生MACEs的独立危险因素。由于本研究样本量偏少,且随访时间只有1年,本结论还需要以后更大样本量、更长的随访时间加以验证。

