普伐他汀辅助强化抗血小板方案治疗急性脑梗死 临床疗效观察
,, ,
(1.上海交通大学医学院附属瑞金医院卢湾分院急诊科,上海,200025; 2.上海交通大学医学院附属瑞金医院卢湾分院神经内科,3.上海交通大学医学院 附属瑞金医院卢湾分院老年科;4.上海交通大学医学院附属新华医院急诊科)
脑梗死又称缺血性脑卒中,出现脑部血液供应障碍,因此脑组织会发生缺氧、缺血性坏死,伴随神经功能障碍[1]。急性脑梗死患者的血小板出现活化,因此应给予抗血小板治疗。氯吡格雷和阿司匹林是常用的抗血小板聚集药物,氯吡格雷是血小板ADP受体拮抗剂,抑制纤维蛋白原与血小板GPⅡb/Ⅲa受体纤维蛋白原的结合点结合,从而阻断血小板聚集[2];阿司匹林是环氧酶抑制剂,可以抑制血栓素A2生成,防止血小板凝聚[3]。根据2010年出版的《中国急性缺血性脑卒中诊治指南》,不符合溶栓且无禁忌证的缺血性脑卒中患者,发病后尽早给予口服阿司匹林治疗可以显著改善患者疾病症状。静脉溶栓治疗出血风险较大[4],使部分患者害怕,从而选择口服阿司匹林和氯吡格雷而进行抗血小板治疗(简称双抗),双抗治疗具有更强的抗栓作用,也是急性脑梗死常用的治疗方法[5-6]。此外,他汀类药物除降脂功能外,还能改善血管内皮及血小板功能,减轻炎症反应,稳定斑块,减少血栓的形成[7],其中普伐他汀是急性脑梗死常用药物。但是,关于普伐他汀联合双抗血小板治疗脑梗死,及对患者血脂水平、炎症因子水平变化及神经功能保护作用等方面的报道较少,本文研究普伐他汀辅助强化抗血小板方案治疗急性脑梗死的临床疗效,现报告如下。
1 资料与方法
1.1一般资料采用回顾性分析的方法分析2016.1—2018.3在本院接受治疗的急性脑梗死患者按照纳入标准选择130例作为研究对象。符合病例分为对照组(n=65)和观察组(n=65)。对照组男性患者34例,女性患者31例,平均年龄56.27±9.13岁;合并高血压41例,糖尿病16例,冠心病15例;颞叶脑梗死6例,额叶脑梗死6例,顶叶脑梗死10例,基底节区脑梗死43例;观察组男性患者33例,女性患者32例,平均年龄56.36±9.18岁;合并高血压43例,糖尿病15例,冠心病15例;额叶脑梗死7例,颞叶脑梗死7例,顶叶脑梗死9例,基底节区脑梗死42例。两组患者在年龄、性别等方面差异无统计学意义(P>0.05)。
1.2纳入标准①患者均符合《中国急性缺血性脑卒中诊治指南(2010)》的诊断标准[5];②患者均为首次发病;③患者近期未服用影响血小板功能的药物,凝血功能正常;④患者无严重心、肾、肝等疾病;⑤患者无阿司匹林、氯吡格雷和普伐他汀药物禁忌症;⑥患者及家属自愿参与并签署知情同意书。排除标准:①入院前1周内服用抗凝药物、影响血小板功能药物者;②心源性脑栓塞患者;③活动性溃疡或近期内脏出血者;④血小板减少者、合并凝血功能障碍或出凝血疾病;⑤严重心肝肾胃肠疾病及恶性肿瘤患者;⑥近期大手术、创伤;⑦妊娠或哺乳期妇女;⑧可行溶栓治疗者;⑨不能耐受或对普伐他汀、阿司匹林或氯吡格雷过敏者。
1.3治疗方法2组患者均给予脑梗死常规治疗及用于纠正电解质紊乱、降糖、降压、改善微循环、控制颅内压及营养神经等基础治疗。对照组服用普伐他汀(规格:10mg/片;批准文号:国药准字H20050456;生产企业:上海现代制药股份有限公司)20mg和阿司匹林(规格:100mg/片;批准文号:国药准字J20130078;生产企业:拜耳医药保健有限公司)100mg,每日一次,口服;观察组在对照组的基础上采用强化抗血小板方案,即加用氯毗格雷(规格:25mg/片;批准文号:国药准字H20000542;生产厂家:深圳信立泰药业股份有限公司)75mg,每日一次,口服。两组患者均连续治疗两周。
1.4观察指标及检测方法①临床疗效根据《中国急性缺血性脑卒中诊治指南(2010)》进行评定[8]。②清晨抽取静脉血10ml,静置后3000r/min离心10min,检测总胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白(LDL)和高密度脂蛋白(HDL)。③清晨抽取静脉血5mL,静置后2000r/min离心10min,采用免疫比浊法测定C-反应蛋白(CRP)水平,用ELISA测定肿瘤坏死因-α(TNF-α)水平。④采用美国国立卫生研究院卒中量表(NIHSS)评分评定患者的神经功能。
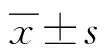
2 结果
2.1两组患者的临床疗效比较两组患者的临床疗效如表1所示,观察组总有效率为95.38%(62/65),对照组为81.54%(53/65),差异有统计学意义(P<0.05)。
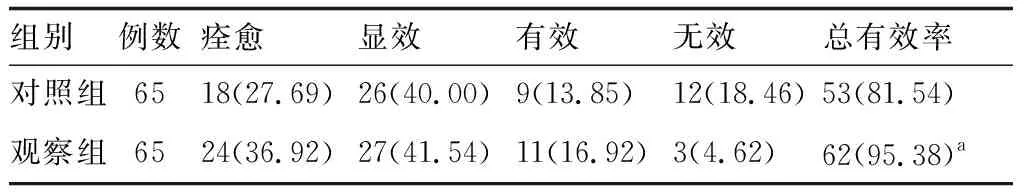
表1 两组患者的临床疗效比较(n,%)
与对照组相比,aP<0.05
2.2两组患者的血脂水平比较治疗后,观察组患者的TC和LDL水平明显下降,观察组TC和LDL水平低于对照组,差异有统计学意义(P<0.05),但两组患者的TG、HDL水平无明显变化,差异无统计学意义(P>0.05),见表2。
2.3两组患者的炎症因子水平比较治疗后两组患者的CRP和TNF-α水平明显下降,观察组患者的炎症因子水平低于对照组,差异有统计学意义(P<0.05),见表3。
2.4两组患者的NIHSS评分比较两组患者经过不同治疗方案治疗后,观察组患者的NIHSS评分低于对照组,差异有统计学意义(P<0.05),见表4。
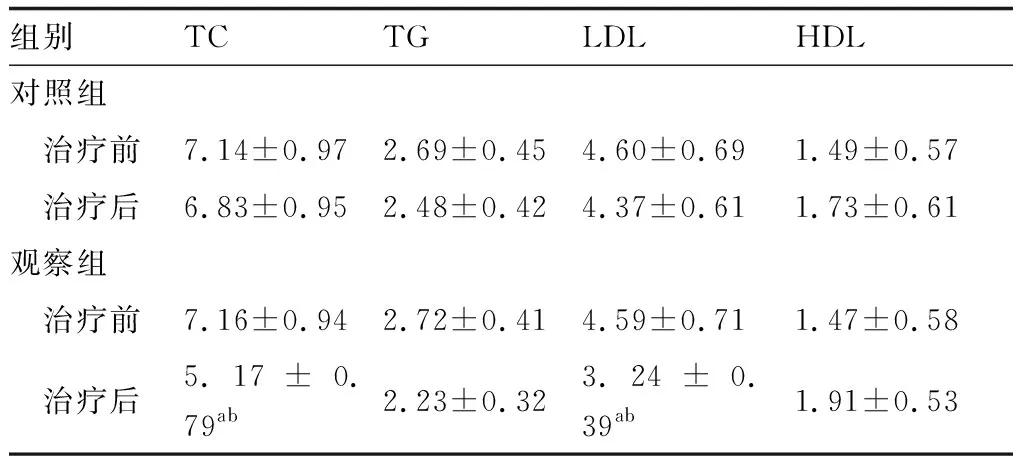
表2 两组患者的血脂水平比较(mmol/L)
与对照组相比,aP<0.05;与治疗前相比,bP<0.05
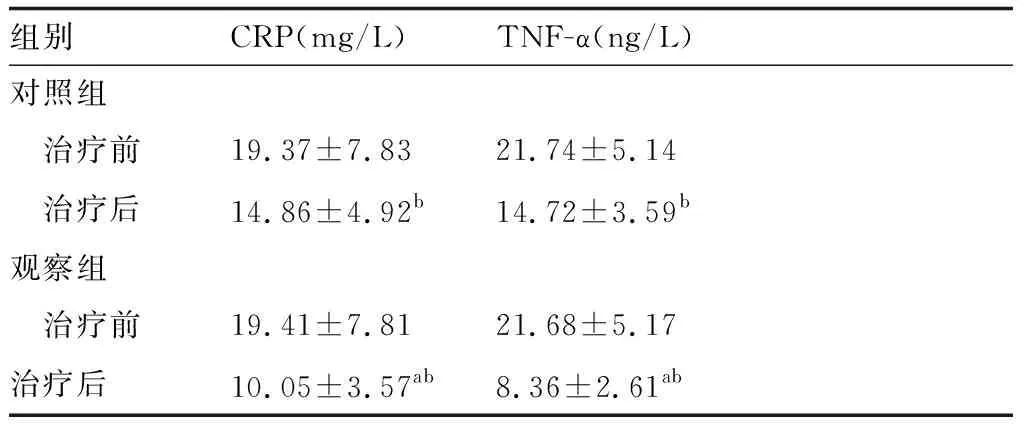
表3 两组患者的炎症因子水平比较
与对照组相比,aP<0.05;与治疗前相比,bP<0.05

表4 两组患者的NIHSS评分比较
与对照组相比,aP<0.05;与治疗前相比,bP<0.05
2.5安全性两组患者均未见明显肝、肾损害,观察组患者有2例出现轻度胃肠道反应,但均可耐受。
3 讨论
急性脑梗死是脑内血液循环异常造成的急性缺血性脑功能障碍,常在休息或睡眠时发病,病情可在1~2天内迅速进展,出现认知功能障或碍偏瘫失语等,致残率及致死率较高[9]。急性脑梗死患者多存在基础疾病,如糖尿病、冠心病、高血压、动脉粥样硬化斑块等,血流动力学发生改变,血液黏度增高,血小板聚集增强,引发脑梗死[10]。
氯吡格雷和阿司匹林是常用的抗血小板聚集药物,氯吡格雷是非竞争性ADP抑制剂,与血小板表面的ADP受体出现不可逆地结合,阻断血小板膜糖蛋白Ⅱb/Ⅲa活化,从而抑制血小板聚集[11]。阿司匹林会造成血小板环氧化酶不可逆性的失活,抑制血小板内花生四烯酸转化为血栓素A2,从而阻断血小板凝聚及释放,发挥抗血栓的作用。近年来研究发现,强化抗血小板方案即阿司匹林联合氯吡格雷能延缓脑卒中病情进展,降低再发风险,且并未诱发严重出血发生。
他汀类药物可以抑制单核细胞激活,抑制促炎细胞因子的产生,减少白细胞及内皮细胞黏附分子的表达,调节细胞因子、TNF-α、CRP分泌,从而具有非特异性的抗炎作用[12]。普伐他汀是羟甲基戊二酸单酰辅酶A还原酶抑制剂类调节血脂药,可以改善患者的内皮功能,而内皮细胞可以维持正常的血管张力,内皮功能改善可以降低血管活性,减少斑块张力,提高粥样斑块的稳定性[13]。
本研究显示,采用强化抗血小板方案加服普伐他汀治疗的患者的总有效率为95.38%(62/65)明显高于采用强化抗血小板方案治疗的患者的总有效率为81.54%(53/65),与文献报道一致[14]。治疗后,患者的TC和LDL水平明显下降,但采用强化抗血小板方案加服普伐他汀治疗的患者TC和LDL水平低于采用强化抗血小板方案联合氟伐他汀治疗的患者;患者的TG、HDL水平无明显变化。治疗后,患者的CRP和TNF-α水平明显下降,但采用强化抗血小板方案加服普伐他汀的炎症因子水平更低,说明普伐他汀辅助治疗急性脑梗死能明显改善患者临床特征和保护脑部损伤神经。研究证明,炎症因子在急性脑梗死的发展过程中起到重要作用,如CRP是一种肝细胞合成分泌的急性炎症反应蛋白,可诱发单核细胞分泌相关炎性递质,促进炎症反应,加重患者脑细胞缺血缺氧,并加重水肿[15]。血清中TNF-α能激活中性粒细胞,加重患者的血管炎性反应,释放大量的氧自由基,使脑神经元凋亡。炎症因子分泌量增加会损伤血管内皮细胞,诱发内皮下组织暴露,而血小板黏附于内皮血管壁会更进一步刺激血小板聚集,最终加重急性脑梗死患者的病情。
综上所述,普伐他汀辅助强化抗血小板方案可以明显提高急性脑梗-死患者的临床疗效,降低血脂和炎症因子水平,提高神经功能,安全性较好。

