病灶清除术治疗结核性脓胸并发外周局限性肺结核病灶的效果观察
韦林 刘玉钢 朱昌生 吴莉 汪林宝 李潜 张会军 鲁增辉 丁超
结核性脓胸是常见的胸外科疾病,由结核性胸膜炎演变形成,是常见的肺结核类型。胸腔积液分隔、包裹、化脓、胸膜增厚、胸廓塌陷,甚至脊柱侧弯,严重危害患者健康。胸膜结核分枝杆菌感染多数来源于肺内结核病灶[1],因此,结核性脓胸并发肺结核在临床中较为常见[2-3]。纤维板剥脱术是治疗结核性脓胸的主要手段,文献报道约12.8%~15.4%的患者行结核性脓胸纤维板剥脱术时,需要进一步行肺切除术治疗肺内结核病灶[4-5]。在结核性脓胸手术中切除并存的肺外周局限性结核病灶,可选择的手术方式有肺楔形切除术及肺结核病灶清除术等,但是肺结核病灶清除术治疗此类患者的文献鲜有报道。为此,笔者回顾性分析了2008年1月至2018年1月在西安市胸科医院行手术治疗的结核性脓胸并发外周局限性肺结核的患者资料,对比在结核性脓胸纤维板剥脱术中采用肺病灶清除术与肺楔形切除术治疗外周局限性肺结核病灶的效果,分析病灶清除术的安全性和有效性。
对象和方法
一、研究对象
搜集2008年1月至2018年1月在西安市胸科医院行纤维板剥脱术及肺结核病灶切除术治疗的109例结核性脓胸并发外周局限性肺结核患者,男61例,女48例,平均年龄(31.5±9.4)岁。根据术中处理肺结核病变手术方式的不同分为肺结核病灶清除组和肺楔形切除组。其中病灶清除组29例,行结核性脓胸纤维板剥脱术并肺结核病灶清除术;楔形切除组80例,行结核性脓胸纤维板剥脱术并肺结核病变楔形切除术。两组患者性别、年龄、体质量指数、脓胸范围、肺部病变数目、有无卫星灶等比较,差异均无统计学意义(表1),两组患者具有可比性。
二、入组标准
(1)术后病理确诊为结核性脓胸并发肺结核;(2)胸部CT扫描提示结核性脓胸并发肺外周类圆形或不规则结节状结核病变,最大径<3 cm,病灶数量≤3个;(3)行结核性脓胸病灶清除纤维板剥脱术的同时需切除肺结核病灶。
三、 排除标准
(1)肺外周病变空洞形成;(2)肺部病变周围有大范围斑片影;(3)耐药结核病;(4)病变靠近肺门需行肺叶切除术。
四、方法
1.结核性脓胸纤维板剥脱术及肺结核病灶清除术:先行纤维板剥脱术,剥脱术完成后探查确定肺部病变位置后于肺表面切开病变,采用刮勺仔细刮除病变内坏死组织,碘伏消毒,反复冲洗创面;小支气管漏气者采用4号丝线缝合处理,再由底部严密缝合肺创面,必要时采用生物膜或生物胶加固;如有多个肺周结核病灶,可采用同样方法一并处理。对于部分病变表浅、宽基底创面缝合困难者,修补小支气管漏气后,生物膜覆盖并喷洒生物胶加固。
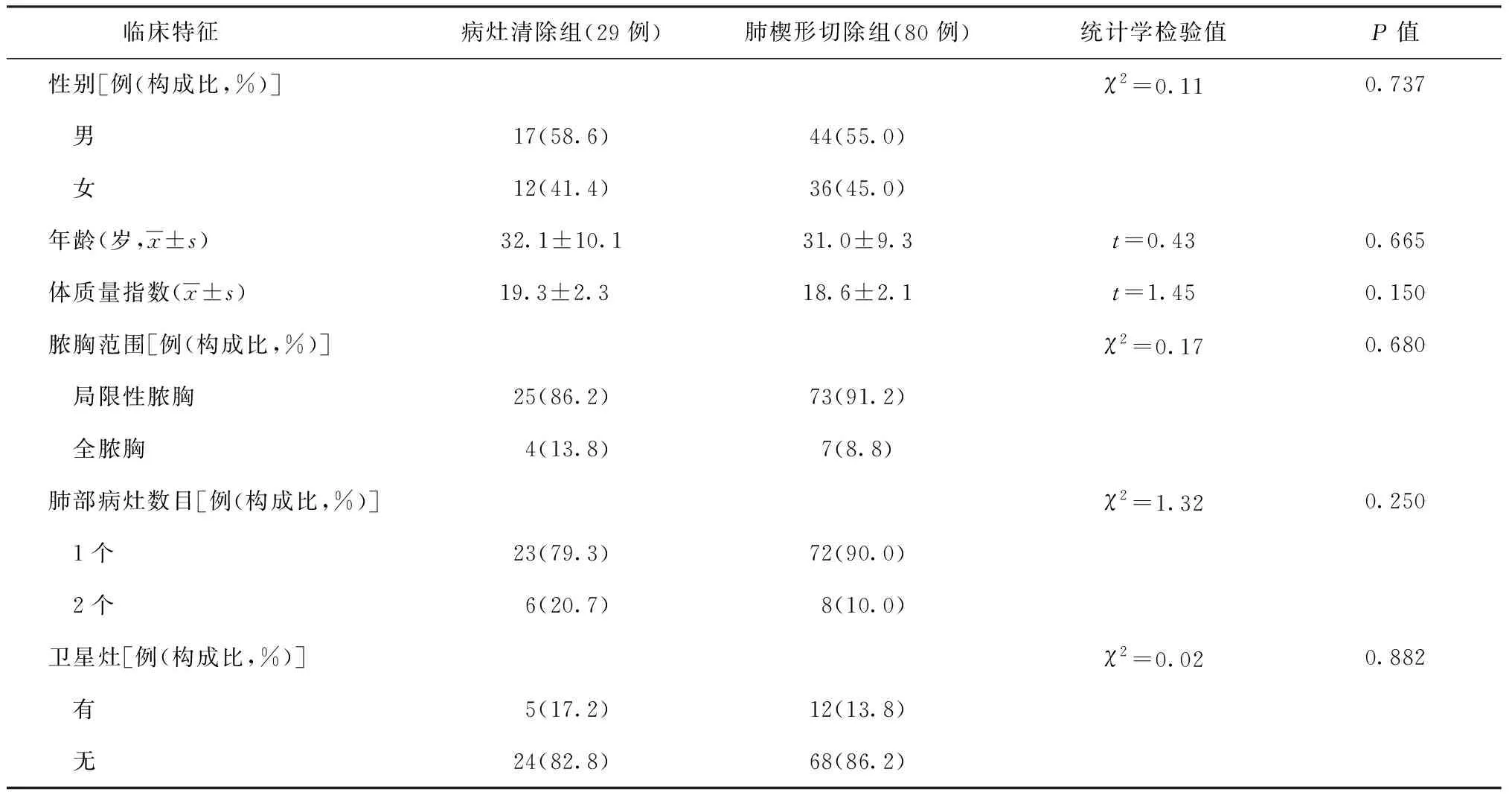
表1 各类临床特征在两组患者中的分布与分析
2.结核性脓胸纤维板剥脱术及肺楔形切除术:先进行结核性脓胸纤维板剥脱术,完成后尽可能大范围松解肺组织,探查肺部病变位置,确定切除范围,提起病变组织采用一次性切割缝合器完整切除肺部病变。
所有手术患者术前均进行2个月以上规范的抗结核药物治疗,抗结核方案参照相关指南进行[6-7]。患者术前体温控制至正常,无乏力、盗汗等明显结核中毒症状,痰抗酸杆菌涂片阴性;术后继续按照上述方案进行规范的抗结核药物治疗12个月。手术操作由具有高级专业技术职称的高年资医师团队施行。

图1~8 患者,男,29岁。以“咳嗽、发热1个月”入院,入院后在B超引导下行胸腔脓肿病灶穿刺,抽出脓性胸腔积液约400 ml,置管引流1月余,每天引流脓性胸腔积液约50 ml;经超声引导皮穿刺胸膜病灶活检病理报告提示为结核;B超提示胸膜增厚。行结核性脓胸纤维板剥脱术+肺结核病灶清除术。图1~4为患者手术前胸部CT检查图像,其中图1、2为相同层面肺窗及纵隔窗扫描图像,可见右肺下叶前基底段及外侧基底段两处类圆形高密度病变,边界清楚,密度均匀;图3、4可见右下胸腔积液。图5~8为患者术后12个月停药时胸部CT检查图像,其中图5、6 与图1、2为同一层面的肺窗及纵隔窗扫描图像,可见右肺下叶前基底段少许纤维条索状阴影,外侧基底段病变消失;图7、8与图3、4为同一层面的肺窗及纵隔窗扫描图像,可见少许胸膜增厚,胸腔内未见明显积液
五、观察指标
1.手术效果的判定:结核性脓胸术后治愈标准为:术后12个月胸部CT扫描提示肺组织应完全复张,充满胸腔,无明显积液;残留少许增厚胸膜或胸膜粘连属于正常。
2.肺部病变治愈标准:术后12个月行胸部CT扫描随访,提示原肺部病变消失,或残留纤维条索状高密度阴影;如原有卫星病灶,随访时显示卫星病灶消失或纤维化。
六、统计学处理

结 果
一、病灶清除组与楔形切除组患者的治疗效果
两组患者共109例全部治愈,治愈率100.0%,术后无支气管胸膜瘘、肺结核加重或播散、脓胸复发等严重并发症发生。病灶清除组患者术后12个月行胸部CT复查,提示肺部病变部位仅存少许纤维条索状影,未残留明显实质性病灶(典型患者见图1~8)。所有患者术后继续进行规范抗结核药物治疗(11.2±2.2)个月,随访1~3年,主要随访手段为对患者进行胸部CT检查,部分患者目前仍在随访中。在两组患者中,共有17例在切除的肺部病变周围有卫星灶,其中病灶清除组5例,楔形切除组12例,经术后抗结核药物治疗均消失或纤维化。
二、 不同观察项目在两组患者围手术期的对比分析(表2)
病灶清除组术后17例出现肺持续漏气,楔形切除组术后63例发生肺持续漏气,发生率分别为58.6%和78.8%,两组差异有统计学意义(χ2=4.42,P=0.036);经过持续胸腔闭式引流,所有漏气均消失,两组漏气至漏气消失时间差异无统计学意义(t=1.01,P=0.315)。术后带管时间分别为(7.2±2.7) d和(8.2±2.3) d,差异有统计学意义(t=-2.01,P=0.046)。

表2 不同观察项目在两组患者围手术期观察结果的对比分析
病灶清除组和楔形切除组患者术后住院时间分别为(14.2±2.1) d和(15.1±1.9) d,差异有统计学意义(t=-2.15,P=0.034);住院费用分别为(29 016.1±2299.7)元和(41 617.2±4244.5)元,差异有统计学意义(t=-15.17,P=0.000),见表2。
讨 论
结核性脓胸胸膜增厚或积液分隔、包裹,外科手术治疗是唯一的途径[8-9]。肺部结核病灶是结核性脓胸的主要感染来源[1],因此结核性脓胸患者多并发肺结核,结核性脓胸手术中常常需要同时进行肺切除术切除坏死的肺组织。肺结核病变切除需要根据病变范围的不同选择术式,大范围肺组织坏死、肺部病变较深的病变采用胸膜全肺切除术、肺叶切除术、肺段切除术处理,此种情况不在本研究讨论之列;肺外周局限性病灶可采用楔形切除术或病灶清除术处理。楔形切除术是切除局限肺结核病灶常用的手术方式,操作相对简单,安全性好;周逸鸣等[10]回顾性分析了815例肺结核手术患者资料,其中楔形切除术患者326例,一期手术治愈325例,治愈率为99.7%。病灶清除术是治疗局限性肺结核病灶的另一种术式,陈晓军等[11]和付裕等[12]采用病灶清除术治疗空洞性肺结核,治愈率分别为96.6%和93.8%。对于结核性脓胸并发肺结核的复杂患者,王成等[3]报道了461例结核性脓胸手术患者的资料,其中70例结核性脓胸并发肺结核患者行纤维板剥脱术及肺切除复合手术,治愈69例。
结核性脓胸手术中同时进行肺切除术,面临的安全性问题较多。首先,脓胸手术为感染性手术,肺切除后创面愈合需要相对清洁;其次肺切除后肺体积缩小、肺漏气均可影响脓胸术后患者的恢复。有学者不建议在结核性脓胸手术中行肺切除手术,认为感染是肺切除手术出现并发症的危险因素,可能会增加死亡率[13]。本研究中,病灶清除组及楔形切除组脓胸及外周局限性肺结核病灶的治愈率均为100.0%,可能与术前脓胸已经转为慢性、肺结核病灶稳定,以及进行有效的抗结核药物治疗有关。另外,5例病灶清除术组患者病变周围存在卫星灶,CT表现为小范围斑片状阴影,经有效抗结核药物治疗,病变均吸收或纤维化。
在本研究中,病灶清除组及楔形切除组手术时间及术中出血量比较差异均无统计学意义,病灶清除术及肺楔形切除术操作过程都较为简单,肺楔形切除采用一次性切割缝合器,切割缝合一次完成,几乎无出血;病灶清除术中发现肺结核病灶内以脓液、坏死组织为主,刮除过程中出血量不多,术中出血主要在纤维板剥脱术阶段,同时结核性脓胸纤维板剥脱过程占用了大部分手术时间。
本研究结果表明,病灶清除组及楔形切除组术后肺漏气发生率分别为58.6%(17/29)和78.8%(63/80),两组差异有统计学意义(P<0.05), 所有漏气患者经胸腔闭式引流均治愈,但两组患者胸腔闭式引流管留置时间差异有统计学意义(P<0.05),提示在降低漏气发生率及缩短带管时间方面病灶清除组有优势。术后肺漏气、支气管胸膜瘘是手术后需要密切关注的并发症。手术中术野有大量感染性病灶,病灶清除术创面仍有病菌残留,切除后肺创面或切缘暴露于污染的胸腔内,可能会增加支气管胸膜瘘等并发症的发生率[14]。本组患者入选标准中将空洞性病变排除,即是考虑到空洞性病变一并处理可能会增加术后支气管胸膜瘘的发生率,因为空洞性病变均与较大支气管交通。在病灶清除手术中发现,病变内包含脓液和(或)干酪样坏死组织,且直接刮除病灶并无明显漏气,可能与肺结核病变的病理机制有关。结核分枝杆菌感染肺部后,局部肉芽肿病变周围形成纤维组织包膜,为机体限制结核扩散的保护机制[15]。因此,清除术中清除病灶时应在纤维组织包膜内清除,包膜外是正常肺组织,突破包膜可引起明显漏气。
在本研究中病灶清除组及楔形切除组术后胸腔内残腔发生率分别为3.4%(1/29)和12.5%(10/80)。根据笔者的经验,病灶清除术处理肺结核病灶对正常肺组织形态无任何影响,可能更有利于纤维板剥脱术后患者肺复张及消灭胸腔内残腔;楔形切除术在切除病变的同时切除了部分健康肺组织,切缘还会对肺组织牵拉,会影响肺复张,更易造成术后胸腔内残腔形成。本研究中两组患者胸腔内残腔发生率差异无统计学意义(χ2=1.05,P=0.305),结果可能受样本量影响,结论仍需更大样本的研究证实。两组患者术后住院时间病灶清除组短于楔形切除组。在医疗费用上,由于楔形切除术需要使用高值耗材一次性切割缝合器,楔形切除组住院费用达(41 617.2±4244.5)元,高于病灶清除组的(29 016.1±2299.7)元;故病灶清除术有利于减轻患者经济负担,尤其适用于经济欠发达地区的贫困患者。
综上所述,结核性脓胸并发肺组织外周局限性病变行肺结核病灶清除术安全、有效,手术效果与肺楔形切除术相当,在减少患者住院费用方面较肺楔形切除具有明显优势。本研究存在以下不足:(1)患者例数较少,对于手术效果、并发症等方面仍需进行继续研究;(2)为回顾性研究,对患者手术方式的选择上不能排除存在偏倚;(3)病变清除手术理论上可以最大程度保留健康肺组织,但是术后随访中肺功能检测结果缺失,未对两种术式术后肺功能进行比较。

