新生儿RSV肺炎的临床症状及干扰素治疗效果观察
王雪辉,罗丽娜
(秦皇岛市第二医院儿科,河北 秦皇岛 066600)
呼吸道合胞病毒(RSV)是一种最常见的婴幼儿呼吸道感染性病原体,可以通过飞沫、呼吸道分泌物等途径进行传播,属于单链RNA病毒,多发生于2岁以下儿童。感染后,新生儿的支气管黏膜层容易发生剥离,肺泡易出现实质性的塌陷和坏死[1]。在临床上,对新生儿RSV肺炎目前尚无特异性的治疗方法,主要以对症治疗为主。若新生儿RSV肺炎未得到及时救治,容易发生哮喘、支气管炎等严重并发症,甚至导致死亡[2]。为研究干扰素对新生儿RSV肺炎患儿临床症状及肺部功能恢复的影响,现选取2012年1月至2017年1月来秦皇岛市第二医院就诊的150例新生儿RSV肺炎患儿作为研究对象,对其分别采取对症治疗及对症治疗基础上的干扰素治疗,对相关因素进行分析,现将结果报告如下。
1资料与方法
1.1一般资料
选取于2012年1月至2017年1月来秦皇岛市第二医院儿科就诊的150例新生儿RSV肺炎患儿为阳性组,所有研究对象均符合第4版《实用新生儿学》中RSV肺炎的诊断标准并有鼻塞、咳嗽等临床症状,并经临床确诊,入院时患儿日龄在28天之内。将150例患儿随机分为观察组和对照组,每组各75例。对照组中,女性患儿34例,男性患儿41例,平均胎龄(38.78±1.75)周,平均病程(3.47±1.01)天,体重(3.15±0.60)kg;观察组中,女性患儿36例,男性患儿39例,平均胎龄(39.08±1.70)周,平均病程(3.21±0.95)天,体重(3.20±0.66)kg。观察组和对照组患儿一般资料比较差异无统计学意义(P>0.05)。另随机抽取150例同期出生的RSV检查阴性的新生儿为阴性组,所有研究对象均符合第4版《实用新生儿学》中RSV肺炎的诊断标准,但无喘息症状,双肺听诊无哮鸣音,无过敏史及过敏性家族史,鼻咽分泌物间接免疫荧光法检验RSV阴性,入院时患儿日龄在28天之内。本研究经医院伦理委员会批准通过,研究内容告知所有研究对象家属,其家属均签署知情同意书并自愿参加。
1.2治疗方法
对照组患儿入院后进行常规对症治疗,主要治疗内容包括抗生素防止感染、肝素钠雾化吸痰、保暖抗寒等;观察组在对照组常规治疗的基础上,增加使用重组人干扰素α1b注射液(国药准字S10950052)进行雾化吸入治疗,用30mL生理盐水稀释干扰素后通过超声雾化器使患儿吸入,每次1μg/kg,每天3次,持续治疗1周。
1.3观察指标
对比分析阳性组和阴性组两组新生儿的临床特征、一般资料。记录比较观察组和对照组治疗前后的各项肺功能指标。治疗1周后,对比观察组和对照组新生儿RSV肺炎患儿住院时间、肺部啰音消失时间及吸氧天数,对两组患儿治疗效果进行评估,标准:显效,即患儿在治疗后,咳嗽、流涕、发热、气促、肺部湿啰音、吐沫等临床症状消失;有效,即患儿在治疗后咳嗽、流涕、发热、气促、肺部湿啰音、吐沫等临床症状有明显改善但并未完全消失;无效,即患儿在治疗后临床症状及体征未得到改善。有效率=(显效+有效)/总例数×100%。对比分析对照组和观察组在治疗期间的不良反应的发生。
使用德国耶格Master Screen Paed肺功能仪测定所有研究对象的肺功能,受检者取侧卧位,面罩覆盖新生儿口鼻,操作者用食指和中指捏住患儿两侧鼻翼,防止漏气。检测指标包括分钟通气量(minute ventilation,MV)、潮气量(tidal volume,TV)、呼吸频率(respiratory rate, RR)、呼气时间(expiratory time,ET)、吸气时间(inspiratory time,IT)、呼吸比IT/ET、达峰时间(TPTEF)、达峰时间比(TPTEF/TE)、达峰容积(VPEF)、达峰容积比(VPEF/VE)、呼气峰流速(PEF)。
1.4统计学方法
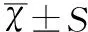
2结果
2.1阳性组和阴性组临床特征分析
阳性组与阴性组患儿呛奶和发热的发生率比较,差异均无统计学意义(均P>0.05)。阳性组患儿咳嗽、鼻塞、细湿啰音、哮鸣音的发生率明显高于阴性组,差异均有统计学意义(均P<0.05)。阳性组患儿纯母乳喂养率明显低于阴性组,差异有统计学意义(P<0.05),见表1。
2.2观察组和对照组炎症改善情况对比
观察组的啰音消失时间、吸氧天数和住院时间明显少于对照组,差异均有统计学意义(均P<0.05),见表2。
表1临床特征分析[n(%)]
Table 1 Clinical characteristics analysis[n(%)]
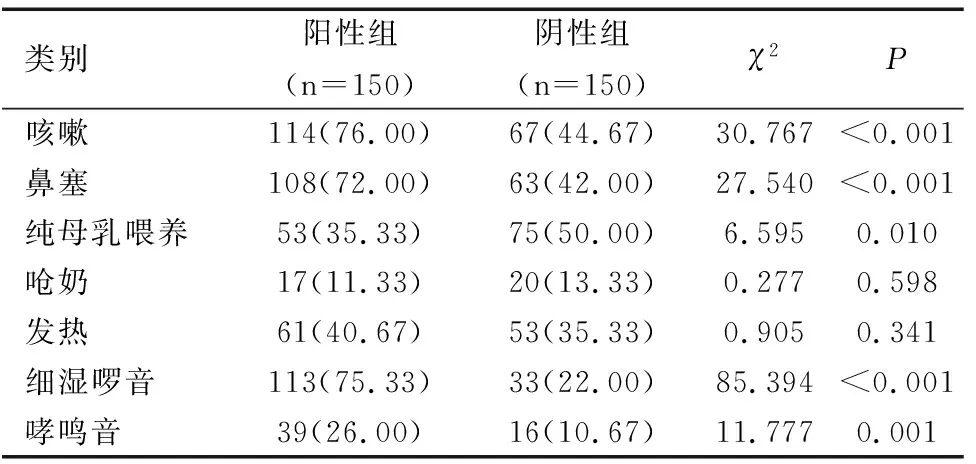
类别阳性组(n=150)阴性组(n=150)χ2P咳嗽114(76.00)67(44.67)30.767<0.001鼻塞108(72.00)63(42.00)27.540<0.001纯母乳喂养53(35.33)75(50.00)6.5950.010呛奶17(11.33)20(13.33)0.2770.598发热61(40.67)53(35.33)0.9050.341细湿啰音113(75.33)33(22.00)85.394<0.001哮鸣音39(26.00)16(10.67)11.7770.001
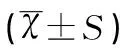

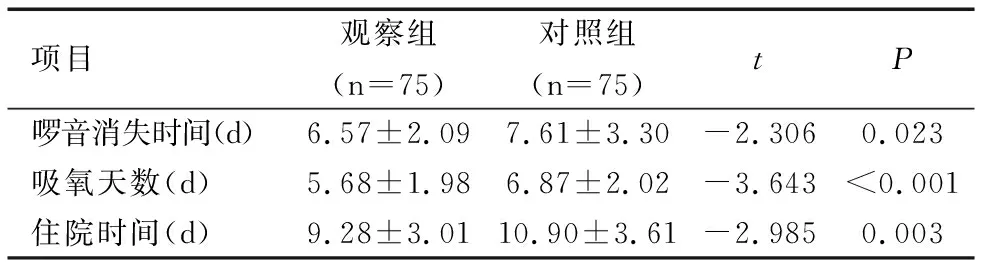
项目观察组(n=75)对照组(n=75)tP啰音消失时间(d)6.57±2.097.61±3.30-2.3060.023吸氧天数(d)5.68±1.986.87±2.02-3.643<0.001住院时间(d)9.28±3.0110.90±3.61-2.9850.003
2.3临床疗效对比
观察组中,治愈33例,有效31例,无效11例,有效率为85.33%;对照组中,治愈25例,有效22例,无效28例,有效率为62.67%,观察组患者的治疗有效率明显高于对照组患者,差异有统计学意义(χ2=10.014,P<0.05)。
2.4观察组和对照组肺功能指标比较
治疗后,观察组和对照组的IT/ET、PEF、VPEF、IT、ET水平比较,差异均无统计学意义(均P>0.05),观察组患儿的MV、TV、TPTEF/TE、VPEF/VE和TPTEF水平均高于对照组,RR值明显低于对照组,差异均有统计学意义(t值分别为2.310、2.048、2.007、2.559、2.403、-2.034,均P<0.05),见表3。
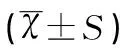
表3 观察组和对照组肺功能指标比较
注:*表示阳性组与治疗后观察组比较,P<0.05;#表示阳性组与治疗后对照组比较,P<0.05。
2.5不良反应比较
治疗期间,两组患者均未出现出血、皮疹、心率异常等严重不良反应。
3讨论
3.1 RSV型肺炎的临床研究概况
目前,RSV是婴幼儿下呼吸道感染性病原体中最常见的一种[3],该病原体属于副黏病毒科肺炎病毒属的单股负链RNA病毒,为高度多态性RNA病毒,能够与跨膜蛋白发生作用,使机体释放保护性抗体,导致Th1/Th2失衡,进而使患儿下呼吸道产生免疫性病理损伤。该病原体具有A、B两种亚型且极易产生突变种,因此在感染后,机体无法形成有效的免疫抵抗,存在极大的再感染风险。新生儿是一个特殊群体,其器官发育尚不成熟,免疫力低下,对病原体抵抗力弱,容易受到感染;同时,新生儿气道发育不成熟,气道狭窄且弹性差,一旦发生气道感染,随着黏液分泌物的增多,气道容易发生堵塞从而加剧感染[4]。RSV型肺炎在新生儿中具有极高的发病率,感染后如果没有得到及时有效的治疗可能并发哮喘、呼吸衰竭等严重呼吸系统疾病,对患儿的身体健康造成极大的危害,是一类危险性极高的疾病,因此,寻找安全高效的治疗药物是本病的临床研究热点。
3.2新生儿RSV肺炎患儿的临床特征
新生儿RSV肺炎临床上以咳嗽、呼吸不畅、发热等症状为主要表现[5],特异性不足,早期不易诊断。本研究将RSV阴性新生儿与RSV阳性患儿的一般资料及临床表现进行对比,进一步探究新生儿RSV肺炎的临床特征,为临床诊断RSV肺炎提供更多依据。经对比研究显示,RSV阳性组鼻塞、哮鸣音、细湿鸣音、咳嗽等症状的发生率明显高于RSV阴性组,说明上述四种症状可以作为临床诊断参考。而感染RSV肺炎的患儿纯母乳喂养率低,也与赵捷等[6]的研究结果相一致。产生这种情况的原因可能为:母乳可以为新生儿提供多种天然的免疫因子,尤其是与RSV感染有密切关系的分泌性IgA,也可由母乳获取,因此经纯母乳喂养的新生儿免疫功能强,RSV感染风险低。
3.3重组人干扰素α1b对新生儿RSV肺炎的临床治疗效果
临床治疗新生儿RSV肺炎,常规采用雾化吸入、吸痰、抗感染、保暖等方式,通过雾化、吸氧等确保患儿呼吸道畅通[7],但单纯采用这些方法往往达不到理想的治疗效果。干扰素在治疗婴幼儿RSV肺炎方面已取得了较好疗效,但因新生儿的特殊性,目前尚不确定干扰素对新生儿RSV肺炎的疗效。干扰素具有广谱抗病毒的作用,通过结合机体内的特异性受体,促进抗病毒蛋白基因激活,进一步诱导宿主细胞形成临时的抗病毒状态,从而对病毒产生阻断作用[8]。本研究采用重组人干扰素α1b对观察组75例患儿进行雾化吸入治疗,与对照组相比较后显示,观察组应用干扰素后患儿住院时间、肺部啰音消失时间及吸氧天数明显少于对照组,临床治疗有效率明显提升。检测RSV患儿的肺功能情况,临床常用潮气呼吸肺功能检测,本研究检测结果表明,治疗后,观察组患儿的MV、TV、TPTEF/TE、VPEF/VE和TPTEF水平均高于对照组,RR值明显低于阴性组,表明应用干扰素治疗新生儿RSV肺炎有显著疗效,能有效促进肺部功能恢复。此外,在使用干扰素治疗过程中患儿未产生严重不良反应,耐受性良好,从另一方面证实应用干扰素治疗新生儿RSV的可行性。
3.4结论
综上所述,新生儿RSV肺炎临床以鼻塞、咳嗽、哮鸣音、细湿鸣音为主要特征,且该病的发生与纯母乳喂养呈负相关性,应用干扰素治疗可在保障安全的基础上有效提高疗效,值得推广使用。

