阴道锥体训练联合生物反馈盆底肌治疗尿失禁的临床效果及对患者尿动学参数的影响
徐 雅,邓雪云,韩耕宇,陈俊泳,张晓容,温映枚
(暨南大学附属珠海医院泌尿外科,广东珠海 519000)
女性在妊娠和分娩后易发生产后尿失禁症状,压力性尿失禁是主要类型,发病率越来越高[1]。女性患者在分娩过程中盆底肌肉受到过度牵拉压迫,若盆底肌肉和结构发生永久性变化,则会导致患者盆底肌肉的收缩能力显著降低,膀胱颈的活动功能减弱,极易出现盆腔脏器脱垂的相关症状[2-3]。压力性尿失禁患者在过量运动、剧烈咳嗽后尿道口会排出尿液,此时逼尿肌的收缩舒张功能受到抑制,病情严重患者甚至在正常站立期间也会出现尿失禁[4-5]。对女性患者的生活和工作有较大影响,为减轻症状,应采取积极治疗措施。目前,临床上主要通过盆底肌肉训练、生物反馈等方法治疗压力性尿失禁[6],本研究通过探讨在压力性尿失禁患者中采取生物反馈盆底肌治疗联合阴道锥体训练的治疗效果,为临床治疗尿失禁提供可能的临床依据。现报道如下。
1 资料与方法
1.1一般资料选取暨南大学附属珠海医院2017年1月至2018年2月114例压力性尿失禁患者,随机分为两组,对照组共56例,观察组共58例。对照组平均年龄(32.32±4.32)岁,平均病程(3.65±0.43)年;观察组平均年龄(31.98±4.22)岁,平均病程(3.71±0.73)年。两组患者在年龄和病程等一般临床资料方面无显著性差异,具有可比性。所有患者试验前均知悉临床方案,签署知情同意书。本研究临床方案得到医院伦理委员会批准。
压力性尿失禁诊断标准:按照国际尿控协会(International Continence Society,ICS)规定,压力性尿失禁是指腹压突然增加(咳嗽,喷嚏,大笑,运动或体位变化等)导致尿液不自主流出,而不是指由逼尿肌收缩压迫膀胱壁对尿液产生的张力压引起的[7]。纳入标准:①被诊断为压力性尿失禁;②患者依从性好,积极配合医护人员检查和治疗;③患者未患有精神病类疾病。排除指标:①患者的心肝肾等重要器官受到重大损伤;②患者患有其他泌尿系统疾病;③患者服用过治疗尿失禁药物。
1.2治疗方法对照组采用常规的盆底肌训练方法,即指导患者进行收缩尿道、阴道和肛门训练。产妇采取站立或者仰卧位,排空膀胱,尽力收紧,提起肛门、会阴及尿道,持续3~5 s,放松肌肉5 s,收缩盆底肌肉时限收缩肛门,再收缩阴道、尿道,使盆底肌有上提的感觉,在肛门、阴道和尿道保持收缩时,将大腿和腹部肌肉保持放松。共训练30 min,每天训练3次,共训练6个月[8]。
观察组采用阴道锥体联合生物反馈盆底肌治疗,采用生物反馈治疗仪对盆底肌信号进行反馈,医护人员根据反馈的电信号指导患者进行盆底肌训练,包括训练时间和训练强度。其中反馈信息主要是对Ⅰ类和Ⅱ类纤维的肌力和疲劳度。首先将患者本体感觉唤醒,将治疗仪的频率设置为50 Hz,脉宽设置为250 μs。对Ⅰ类纤维进行电刺激和生物反馈,频率设置为8~32 Hz,脉宽设置为320~740 μs。再将频率设置为20~80 Hz,脉宽设置为20~320 μs对Ⅱ类纤维进行电刺激和生物反馈。选择多种场景的生物反馈对盆底肌进行训练,包括尿急情况、Ⅰ类和Ⅱ类肌纤维生物反馈模式、咳嗽和腹压情况和会阴腹部协调收缩模块。一次训练时间为30 min,2次/周。为更好对患者进行心理指导,应当首先对患者说明治疗过程,说明在使用生物反馈仪时应当注意的事项,告知患者进行盆底肌训练的必须性,督促患者每天坚持锻炼,按时复诊,为更好达到治疗目的,可以为每位患者制定更加个性化锻炼方案。两组患者均治疗6个月后测定尿动学参数,盆底肌功能。
1.3观察指标盆底肌等级:采用会阴肌张力测定法对盆底肌进行等级分类,共分为6个等级,若等级越高则说明肌力功能越强[9]。临床疗效:若患者治疗后未出现尿失禁症状为治愈;若患者尿失禁次数减少为原先的50%甚至更低,运动时出现溢尿的情况显著减少为好转;若患者治疗后病情更加严重,或尿失禁次数相比原先未减少50%以上为无效。生活质量评定:采用尿失禁生活质量评定量表,分别对患者的社会心理、限制性行为和形成社会尴尬3个项目进行评分,每个项目均100分,若分数越高则表示生活质量越高[10]。尿动力学参数:采用尿动力学检测仪(广州市普东医疗设备股份有限公司)对患者的腹压漏尿点压(abdominal leak point pressure,VLPP)、最大尿道闭合压(maximal urethral closure pressure,PMUC)进行检测[11]。
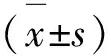
2 结 果
2.1两组患者治疗效果比较治疗后,对照组中治愈的患者有28例,好转11例,无效17例;观察组中治愈51例,好转7例。组间差异具有统计学意义(表1)。
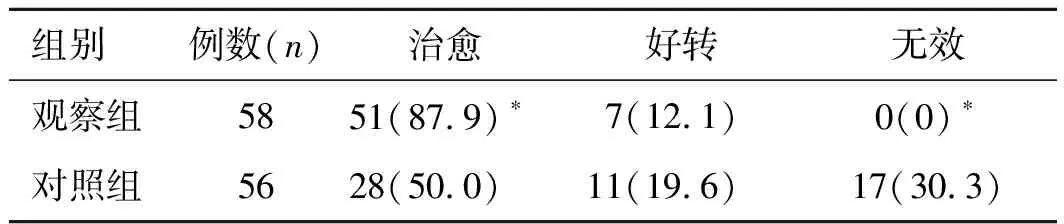
表1 两组患者的治疗后尿失禁效果比较 [(n)%]
与对照组比较,*P<0.05。
2.2两组患者生活质量比较观察组和对照组在治疗前评分相似,无显著性差异(P>0.05),治疗后两组患者的评分均较治疗前显著升高,且观察组的升高程度显著高于对照组(P<0.05,表2)。
表2 两组患者生活质量评分比较
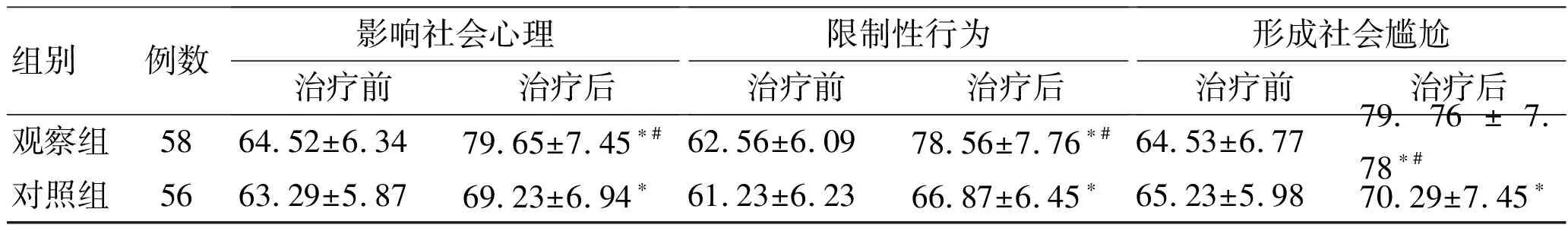
表2 两组患者生活质量评分比较
组别例数影响社会心理治疗前治疗后限制性行为治疗前治疗后形成社会尴尬治疗前治疗后观察组5864.52±6.3479.65±7.45∗#62.56±6.0978.56±7.76∗#64.53±6.7779.76±7.78∗#对照组5663.29±5.8769.23±6.94∗61.23±6.2366.87±6.45∗65.23±5.9870.29±7.45∗
与本组治疗前比较,*P<0.05;与对照组比较,#P<0.05。
2.3两组患者尿动力学参数比较两组患者在治疗前的尿动力学参数VLPP及PMUC无显著性差异(P>0.05),治疗后发现两组患者的上述指标均显著升高,且观察组的升高程度显著高于对照组(P<0.05,表3)。
2.4两组患者盆底肌力比较两组患者治疗前的盆底肌力等级无差异性,在治疗后发现观察组中从0级到Ⅴ级的患者分别为0、0、16、16、17和24例;对照组中从0级到Ⅴ级的患者分别为0、20、14、14、8和14例。观察组中Ⅴ级和Ⅳ级的患者显著多于对照组,差异具有统计学意义(P<0.05,表4)。
表3 两组患者尿动力学参数比较

表3 两组患者尿动力学参数比较
组别例数时间VLPP PMUC 观察组58治疗前81.23±7.9971.39±7.45治疗后96.43±9.54∗#81.45±8.09∗#对照组56治疗前80.23±8.4371.45±7.43治疗后85.65±8.61∗74.65±7.98∗
与本组治疗前比较,*P<0.05;与对照组比较,#P<0.05。
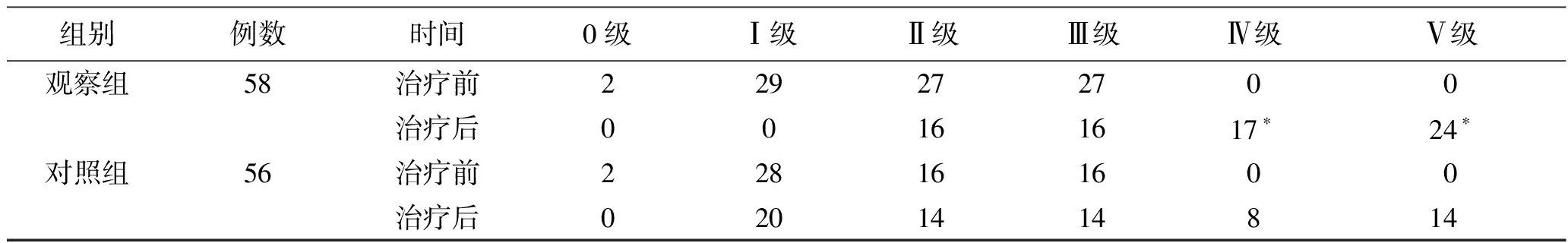
表4 两组患者盆底肌力比较 (例)
与对照组比较,*P<0.05。
3 讨 论
临床上已将压力性尿失禁的治疗作为重要研究课题[12-13]。在临床上针对压力性尿失禁的治疗主要是常规的盆底肌训练或者药物治疗,但是效果并不显著,治愈好转的患者较少,且多适用于病情较轻的患者[14-15]。生物反馈盆底肌治疗已开始应用于本病治疗,该治疗方法实时监测患者的盆底肌状态,从而选择不同的锻炼方案,在治疗上更加个性化和具体化[16]。在对压力性尿失禁治疗效果的评估上,主要通过临床效果(治愈、好转和无效)、盆底肌等级的划分以及尿动力学变化这些重要指标。患者出现尿失禁症状与患者的盆底肌收缩和舒张功能有关,若盆底肌的收缩能力下降,膀胱颈及尿道移动度增加,从而出现溢尿症状。另外尿动力学参数是用于评价尿失禁是否好转的重要指标,若VLPP、PMUC显著升高则表明尿失禁症状得到改善[17]。
在本研究中发现观察组的临床治疗效果显著高于对照组(P<0.05),在治疗后观察组中治愈的患者占87.9%,对照组中治愈的患者仅占50.0%。观察组中的生活质量评分均高于对照组,说明在治疗后观察组的生活质量提高明显,通过联合治疗可以显著改善尿失禁症状。观察组的盆底肌等级中Ⅳ级和Ⅴ级的患者均高于对照组,且观察组在治疗后的尿动力学的升高程度也显著高于对照组(P<0.05),表明通过生物反馈治疗联合阴道锥训练可以提高患者的肌肉功能,加快康复进程。观察组中采取的治疗措施通过指导患者定期进行盆底肌肉锻炼,改善盆底肌收缩功能,。患者在训练过程中逐渐提高自主控制盆底肌的收缩和舒张能力,改善尿道括约肌的状态,为尿道提供健康有效的环境。
综上所述,采用阴道锥体训练联合生物反馈盆底肌治疗可以提高临床治疗效果、改善尿动力学参数、提高盆底肌收缩能力,有效改善压力性尿失禁患者治疗中的生活质量,具有较高临床应用价值。