糖化血红蛋白及糖化清蛋白水平对糖尿病视网膜病变的诊断价值分析
季雄娟,邵 静,陆 胜
(1.无锡市锡山人民医院检验科,江苏无锡 214000; 2.盐城市大丰人民医院检验科,江苏盐城 224100)
糖尿病(diabetes mellitus,DM)是一组以高血糖为主要特征的全身性代谢障碍疾病,其主要受遗传、环境等因素的影响,发病率呈逐年上升的趋势[1]。糖尿病视网膜病变(diabetic retinopany,DR)作为一种具有特异性改变的眼底病变,常常会造成视力的减退或失明,是2型糖尿病(T2DM)的主要并发症、微血管病变的后果,严重影响着人类的生存质量。目前临床上主要用于反映血糖控制的指标有空腹血糖(fasting plasma glucose,FPG)、餐后2h血糖(postprandial 2h blood glucose,2hPG)以及糖化血红蛋白(glycocsylated hemoglobin A1c,HbA1c)、糖化清蛋白(glycated albumin,GA)等。由于FPG和2hPG容易受饮食、运动以及应激反应等因素的干扰,所以一定程度上影响了诊断效能。HbA1c血红蛋白的两条β链N端的缬氨酸与葡萄糖不可逆结合而成,检测不受饮食、运动等因素的影响,2010年美国糖尿病协会(ADA)就将HbA1c列入DM诊断的主要指标之一[2],且T2DM患者的HbA1c水平与DR的发生发展以及程度变化有着显著的相关性[3],对DR的发生发展有一定的预测作用。而GA作为晚期糖基化终末产物(AGEs)的前体,可作为致病蛋白参与DR的发生发展[4],故检测GA的水平,能实时监测、早期预知DM的血糖控制情况,对DR预测可能有一定的价值。我们进行了回顾性分析,通过检测GA及HbA1c的水平,探讨GA,HbA1c与DR病变程度的关系,初步分析GA,HbA1c对DR的预测价值和诊断截点。
1 材料与方法
1.1 研究对象 收集2014年1月~2017年4月在无锡市锡山人民医院内分泌科或眼科就诊的T2DM患者500例,病程4~22年。所有T2DM患者的诊断均符合2010年美国糖尿病协会(American Diabetes Association,ADA)的诊断标准:①出现糖尿病症状+随机葡萄糖水平≥11.1 mmol/L;②空腹血糖≥7.0 mmol/L;③口服葡萄糖耐量实验(oral glucose tolerance test,OGTT)中,2 h PG水平≥11.1 mmol/L;④HbA1c≥6.5%。满足以上条件中的任意一条即可诊断为糖尿病[2]。在排除视网膜脱离、角膜损伤以及年龄相关性黄斑变性等非糖尿病视网膜病变情况下,由眼科医生进行眼底镜检查或眼底血管荧光造影,根据全国眼底病协作组制定的糖尿病视网膜病变分期标准[5],将患者分为无视网膜病变组(non-DR,NDR)215例,其中男性110例,女性105例,平均年龄66.38±7.26岁;背景期视网膜病变组(background-DR,BDR)183例,其中男性100例,女性83例,平均年龄67.31±7.72岁;增殖期视网膜病变组(proliferative-DR,PDR)102例,其中男性58例,女性44例,平均年龄69.84±5.92岁。另选择同期来本院体检的165例健康体检者作为健康对照组,其中男性85例,女性80例,平均年龄66.97±7.02岁。所有入选者经体格检查确认均无各种急慢性感染、肝、肾、心、脑、内分泌以及血液系统等各种疾病。
1.2 试剂和仪器 FPG及2 h PG测定采用己糖激酶(HK)法,仪器为罗氏Cobas c 701全自动生化分析仪,试剂、标准品及室内质控品均为罗氏公司配套产品;HbA1c采用高效液相色谱法检测,仪器为伯乐D-10全自动糖化血红蛋白分析仪,标准品及室内质控品均为伯乐公司产品;GA检测采用液态酶法,试剂由日本旭化成制药株式会社提供,配套标准品及室内质控品,仪器为罗氏Cobas c 701全自动生化分析仪。一次性真空采血管由广州阳普公司提供。
1.3 方法 所有患者及健康体检者均空腹10~12 h后采集静脉血3 ml,注入分离胶真空促凝管内,颠倒混匀后3 000 r/min离心10 min待检;采集静脉血1 ml注入EDTA-K2抗凝管内颠倒混匀待检;2 h PG在进餐后2 h进行采集。所有标本检测在2 h内完成。
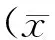
2 结果
2.1 NDR组、BDR组、PDR组及健康对照组间各检测指标比较 见表1。

表1各组各检测指标结果比较±s)
各组间各检测指标水平差异均有统计学意义(F=7.936~11.348,P<0.01);且随着病变程度的加重,各检测指标水平呈逐渐上升的趋势。Pearson相关分析显示,患者组GA与FPG(r=0.754,P=0.000),2 h PG(r=0.782,P=0.000),HbA1c与FPG(r=0.691,P=0.000),2 h PG(r=0.782,P=0.000)均呈正相关。
2.2 诊断效能评价 见表2。经ROC分析,GA的诊断效能高于HbA1c,差异有统计学意义(P<0.05)。

表2 HbA1c及GA水平对DR的诊断效能比较
3 讨论
2型糖尿病作为成年性发病性糖尿病,近年来发病率逐渐上升,以高血糖为主要特征,临床症状主要表现为三多一少(多饮、多食、多尿,体重下降),成为威胁人类健康的重要疾病。DR作为T2DM的主要微血管并发症,发病机制复杂,是一个多因素、多途径、多阶段的过程。除了经典的四条致病途径[晚期糖基化终末产物(AGEs)生成增多、多元醇通路和醛糖还原酶增加、己糖胺通路和蛋白激酶C(PKC)]激活外,现更多的研究目光聚焦在炎症反应、统一机制[氧化应激(ROS)效应、血糖“代谢记忆”以及神经退行性变化]等多因素协同或拮抗作用上[6]。DR的病理生理机制是由于长期高血糖,超出“糖阈值”所产生的“糖毒性”效应,使得周细胞丧失,内皮细胞以及基底膜增厚,从而造成管腔狭窄闭塞,视网膜缺氧缺血,释放血管增殖物质,形成新生血管[7],出现机化、出血,发生增殖性病变,以致最终发展成DR。糖代谢紊乱在早期是一个可逆的过程,若是血糖水平能得到及时的控制,可使NDR逆转或者阻止其进一步发展,为改善糖尿病患者的生活质量提供契机。
传统的血糖监测多采用FPG来反映血糖水平,但由于影响因素多,不能全面反映机体的糖代谢状态,所以又通过口服葡萄糖耐量实验(OGTT),检测餐后血糖水平来作为监测指标,可发现早期糖尿病以及早期糖耐量减低。但由于检测过程繁琐,且糖耐量减低时容易出现糖尿病酮症酸中毒和高血糖症,不如HbA1c的检测结果稳定可靠,可反映较长一段时间的平均血糖水平,因而2010年国际糖尿病学会将HbA1c列入诊断标准之一。
HbA1c是红细胞内血红蛋白与血糖发生持续且不可逆的非酶促蛋白糖基化反应的产物,能够反映近6~8周的平均血糖水平。作为反映血糖控制情况的敏感指标,被许多研究所证实[8,9]。同时HbA1c对DR的发生发展起着不可忽视的作用,因为HbA1c的含量与红细胞的聚集速度呈正比,红细胞的聚集速度越快,HbA1c的含量就越高,而大量的红细胞快速聚集时会使得微小动脉形成血栓,从而导致血管损伤。但由于红细胞半衰期较长,更新速率较低,血糖水平变化一定的时间才能影响HbA1c,因而HbA1c在反映早期血糖代谢紊乱这一情况中存在一定的劣势,对DR发生发展的预测作用存在一定的不足。同时HbA1c检测结果易受红细胞的质量、数量和抗氧化剂等影响[10],如各种原因导致的贫血,以及大量失血或输血、肝硬化、透析等因素,或者由于所处地区海拔不同而造成的血红蛋白高低差异,这些因素都将影响HbA1c的检测结果。
相比于HbA1c,GA由于能够反映近段时间内的血糖波动水平,对于血糖控制不佳的患者,GA可能会比HbA1c更好地反映血糖的变化状态。因此近年来,GA的检测越来越受到临床的重视。学者们在逐步发现GA的性能与优势下,考虑到在DM以及DR的监测过程中是否会存在比FPG,2hPG以及HbA1c更好的诊断效能。GA的半衰期是17~20天,检测采用GA浓度与血清清蛋白水平的百分比来表示,消除了个体差异的影响,且不受胆红素、球蛋白以及乳糜微粒等的影响。同时GA作为非酶促糖基化结合的产物,一方面能通过级联反应,形成AGEs损伤血管,影响了血管的抗氧化活性,使得线粒体内的活性氧(ROS)生成增加,可直接导致动脉粥样硬化,与DR紧密相关;另一方面,GA也能诱导视网膜外周细胞凋亡,凋亡的细胞在糖尿病视网膜聚集后,会和视网膜色素单核细胞、上皮细胞以及巨噬细胞上面的晚期糖基化终末产物受体(RAGE)结合,进一步改变生长因子和细胞因子的局部浓度。与此同时,激活AP-1,PTK和PKC等信号的传导通路,从而诱导促炎细胞因子的分泌与释放,以至于GA本身可直接对视网膜视神经造成损伤,从而导致视网膜病变的加重。此外,还有研究表明[11],GA不仅可作为诊断、监控DM时血糖和HbA1c的有效补充,而且在评价短期血糖水平波动方面也比HbA1c更具优势,与DM并发症密切相关。在最新版《中国血糖监测临床应用指南(2015年版)》中GA被列入血糖监测的有效方法,与DR等糖尿病并发症具有良好的相关性[12]。因而实时监测GA的水平在某种程度上能更早的发现DR发生的可能性,为诊断、指导治疗DR提供更及时的信息。
此外,GA的诊断效能比HbA1c更高,这有可能同GA本身可对视网膜视神经造成直接损害,导致DR的发生发展加重有关[6]。进一步分析发现,GA诊断DR的敏感度、特异度以及Youden指数(即敏感度与特异度之和减一)都比HbA1c高,表明不仅GA对DR的预测有着高灵敏度与特异度,而且比HbA1c更敏感、更特异,能够早期诊断DR的发生,对DR的预测有更明显的优势。2011年Selvin等[13]在纳入的227例糖尿病患者的横断面研究中发现,GA和DR之间具有显著的相关性,随着GA水平的增加,视网膜病变患病率呈上升趋势。随后在美国社区人群中开展的一项研究[14]中亦显示GA与DR患病风险呈显著的正相关,而且基线水平GA也可预测DM的发生风险。我国学者研究[15]亦发现GA是DR的危险因素,DR患者的GA水平明显高于NDR患者。这与本实验的结论是基本一致的。
本实验比其他研究多做一步最佳诊断截点的分析。沙敏等[15]研究得出的GA与HbA1c的诊断截点分别为24%及9.35%,尤其是GA的诊断截点,与本研究差别较大(19.25%)。这可能同病例的选择以及检测仪器、方法有关。本结果只是基于对500例样本做出的分析判断,所以有一定的局限性。同时本文只是对DM的常用监测指标用于DR的预测做了些初步探讨,由于DR的最终确诊还得依靠眼科学相关指标的诊断,多指标联用在实际应用中意义不大,故本文未对多指标联用作ROC分析。另外,同HbA1c的检测相比,GA的检测目前还存在一定的问题。2010版ADA糖尿病诊疗指南将HbA1c作为糖尿病新的诊断标准和治疗监测指标,其很大程度上是因为美国糖化血红蛋白教育计划(NGSP)已经于1996年解决了HbA1c结果的标准化问题,实现了各个厂家仪器检测结果的一致化问题。目前国内HbA1c的室间能力验证(PT)也已开展得较为普遍,故HbA1c检测的质量问题已经能得到保证。而GA检测的标准化问题还未得到解决,目前国内多数地区还未开展GA的室间能力比对,检测质量仅仅依靠校准品校准以及各自实验室每日室内质控品的检测,可比性较差。所以GA的检测存在一定局限性。前述GA诊断截点的差异可能也有这方面的因素。
本文运用Pearson相关分析以及ROC曲线等分析方法对HbA1c以及GA作了分析评价,发现两者都能较好地预测DR。而两者相比,GA具有更高的ROC曲线下面积以及诊断敏感度及特异度,诊断效能较高,为临床医生诊断治疗DR提供了新的思路和手段。但目前GA的检测还存在一定的缺陷,基于本实验得出的结论也有一定的局限性。所以在今后工作中还要加大样本量,同时从各个方面提高GA检测的可靠性,对GA预测诊断DR的价值做进一步的分析研究。

