俯卧位通气治疗急性呼吸窘迫综合征患者临床不良事件的Meta分析
岳伟岗,张莹,蒋由飞,袁鹏,尹瑞元,冯鑫,张志刚,张彩云,田金徽
(1.兰州大学第一医院 重症医学科,兰州 730000;2.兰州大学第一医院 护理部;3.兰州大学 循证医学中心,兰州 730000)
急性呼吸窘迫综合征 (acute respiratory distress syndrome, ARDS) 是一种临床常见的内科急危重症,发病的原因主要由严重肺部感染、肺挫伤、吸入有毒气体、急性重症胰腺炎、手术、输血、弥漫性血管内凝血、胃内容物吸入等引起,患者主要以呼吸窘迫和严重的低氧血症为临床特征[1]。俯卧位通气(prone position ventilation, PPV)是指将机械通气的患者置于俯卧式体位[2],其作为一种特殊的通气方式,可以显著改善 ARDS 患者的氧合[3-4]。但俯卧位通气患者护理难度较仰卧位患者大[5],尤其是气管插管、胃管、鼻肠管、中心静脉通道、胸腔闭式引流管、腹腔引流管、尿管等重要管道可能在翻身过程中受到打折、牵扯或脱出,从而增加非计划拔管的发生率[6];同时,俯卧位通气时患者的压疮发生率明显增高[7]。本研究旨在通过Meta分析来评价俯卧位通气治疗ARDS患者的有效性及安全性,以期为临床护理提供相应的证据参考。
1 资料与方法
1.1 检索方法与检索策略 计算机检索中国知网(Chinese national knowledge infrastructure,CNKI)、中国生物医学文献数据库(Chinese biology medicine disc,CBMdisc)、维普数据库、万方数据库、PubMed、Web of Science、Embase、Cochrane Library等数据库,检索时限为建库至2017年11月30日以前公开发表的关于PPV对于ARDS患者疗效的临床随机对照实验(randomized controlled trial,RCT),并通过纳入文献的参考文献进行引证检索。检索词采用主题词与自由词相结合的方式。中文以“急性呼吸窘迫综合征/成人呼吸窘迫综合征/急性肺损伤/ARDS/俯卧位通气”为检索词,英文以“acute respiratory distress syndrome/adult respiratory distress syndrome/acute lung injury /ARDS/ prone positioning ventilation/PPV”为检索词。
1.2 纳入标准与排除标准
1.2.1 纳入标准 (1)科研设计均为随机对照试验;(2)研究对象为年龄≥18岁,性别不限;(3)患者均因严重的低氧血症行气管插管或者气管切开,接受机械通气;(4)试验组采用俯卧位通气,对照组采用仰卧位通气。
1.2.2 排除标准 (1)会议论文、文摘;(2)资料数据错误或不全,无法获得评价指标;(3)非中、英文的文献。
1.3 结局指标 (1)主要结局指标:压疮风险发生、非计划性拔管风险发生。(2)次要结局指标:呼吸机相关性肺炎风险发生、气胸风险发生、人工气道阻塞风险发生、心律失常风险发生。
1.4 文献资料提取 采用EndNote X7软件将导入的文献去重整合,阅读所获文献题目和摘要,排除明显不符合纳入标准的研究后,对可能符合纳入标准的文献阅读全文,以确定是否符合纳入标准。如有难以取舍的文献,通过咨询循证医学专家决定其是否纳入。提取资料主要包括:(1)一般资料:题名、作者姓名、研究目的、发表日期、样本量、年龄、干预措施、结局指标。(2)评价指标:压疮风险、非计划性拔管风险、呼吸机相关性肺炎风险、气胸风险、人工气道阻塞风险及心律失常风险。
1.5 纳入研究的偏倚风险评价 根据Cochrane 系统评价手册 5.1.0 版中推荐的针对随机对照试验的偏倚风险评估工具[8]对纳入文献进行偏倚风险评价,主要对以下6个方面进行评价:(1)随机分配方案的产生;(2)分配方案的隐藏;(3)盲法的实施;(4)结果数据的完整性;(5)选择性报告研究结果;(6)其他偏倚来源。
1.6 资料分析 采用Cochrane 国际协作组织提供的Review Manger 5.2软件进行Meta分析,计数资料采用危险比(risk ratio,RR),各效应量均以95%可信区间(confidence interval, CI)表示。各纳入研究结果间的异质性采用I2检验进行分析。当各研究结果间(P>0.05,I2≤50%)时,采用固定效应模型进行 Meta分析;当各研究结果间(P≤0.05,I2>50%)时,采用随机效应模型进行 Meta分析。
2 结果
2.1 文献检索结果 初检出文献 1616篇,其中中国知网196篇,中国生物医学文献数据库190篇,维普172篇,万方数据库184篇,PubMed 355篇,Embase 40篇, Web of Science 470篇,Cochrane图书馆9篇,通过 EndNote X7 软件去重共计296篇,阅读文题和摘要,无法获得结局指标文献共 1130篇。在阅读全文基础上,排除182篇不符合纳入标准的研究,最终纳入8项研究进行合并分析。
2.2 文献的基本特征情况 8项研究分别来自意大利、法国、德国、西班牙、中国台湾,总样本量为2141例。试验组均采用俯卧位,对照组均采用仰卧位,其余文献基本特征情况,详见表1。
2.3 文献质量评价 纳入的8篇文[9-16]献中,所有文献的随机方法均为计算机随机序列产生;所有文献文献均告知采用分配隐藏;7篇[9-12,14-16]文献对结果评价者采用盲法,1篇[13]文献为不清楚;8篇[9-16]文献结果的数据均完整,无失访或退出,均无选择性报告研究结果;8篇[9-16]文献其他偏倚来源为不清楚,见表2。

表1 纳入研究的基本特征
注:①压疮风险;②非计划性拔管风险;③呼吸机相关性肺炎风险;④气胸风险;⑤人工气道阻塞风险;⑥心律失常风险
表2 纳入文献的偏倚风险评价
2.4 Meta分析结果
2.4.1 主要结局指标
2.4.1.1 俯卧位通气对压疮的影响 纳入7篇文献[9-13,15-16],共纳入患者总数2103例,其中俯卧位组1078例,发生压疮患者420例;仰卧位组1025例,发生压疮患者298例。经异质性检验(P=0.46,I2=0%)后,采用固定效应模型进行Meta分析,结果显示俯卧位通气可明显增加ARDS患者压疮风险发生,差异有统计学意义[RR=1.33, 95%CI(1.19,1.49),P<0.001]。见图1。

图1 俯卧位通气对压疮风险发生的影响
2.4.1.2 俯卧位通气对非计划性拔管的影响 纳入7篇文献[9-12,14-16],共纳入患者总数2121例,其中俯卧位组1090例,发生非计划脱管患者115例;仰卧位组1031例,发生非计划脱管患者101例。经异质性检验(P=0.32,I2=14%)后,采用固定效应模型,进行Meta分析,结果显示俯卧位通气并未增加ARDS患者非计划拔管风险的发生,差异无统计学意义[RR=1.08, 95%CI(0.84,1.38),P=0.57]。见图2。
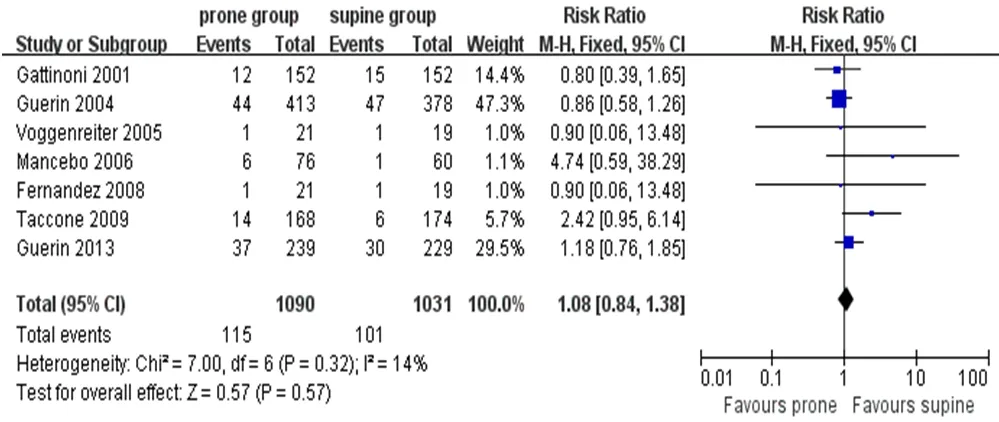
图2 俯卧位通气对非计划性拔管风险发生的影响
2.4.2 次要结局指标
2.4.2.1 俯卧位通气对呼吸机相关性肺炎的影响 纳入4篇文献[10-12,14],共纳入患者1007例,其中俯卧位组531例,发生呼吸机相关性肺炎患者114例;仰卧位组476例,发生呼吸机相关性肺炎患者118例。经异质性检验(P=0.25,I2=27%)后,采用固定效应模型进行Meta分析,结果显示俯卧位通气并未降低ARDS患者呼吸机相关性肺炎风险发生,差异无统计学意义[RR=0.87, 95%CI(0.70,1.08),P=0.21]。见图3。

图3 俯卧位通气对呼吸机相关性肺炎风险发生的影响
2.4.2.2 俯卧位通气对气胸的影响 纳入5篇文献[10,12-14,16],共纳入患者1455例,其中俯卧位组758例,发生气胸患者46例;仰卧位组697例,发生气胸患者46例。经异质性检验(P=0.51,I2=0%)后,采用固定效应模型进行Meta分析,结果显示俯卧位通气并未增加ARDS患者气胸风险发生,差异无统计学意义[RR=0.92, 95%CI(0.62,1.36),P=0.66]。见图4。
2.4.2.3 俯卧位通气对人工气道阻塞的影响 纳入4篇文献[10,12,15-16],共纳入患者1735例,其中俯卧位组894例,发生人工气道阻塞患者131例;仰卧位组841例,发生人工气道阻塞患者76例。经异质性检验(P=0.40,I2=0%)后,采用固定效应模型进行Meta分析,结果显示俯卧位通气可明显增加ARDS患者人工气道阻塞风险发生,差异有统计学意义[RR=1.72, 95%CI(1.36,2.18),P<0.001]。见图5。
2.4.2.4 俯卧位通气对心率失常的影响 纳入3篇文献[11-12,16],共纳入患者642例,其中俯卧位组334例,发生心律失常患者51例;仰卧位组308例,发生心律失常患者76例。经异质性检验(P=0.45,I2=0%)后采用固定效应模型进行Meta分析,结果显示俯卧位通气可降低ARDS患者心律失常的风险发生,差异有统计学意义[RR=0.64, 95%CI(0.47,0.87),P=0.005]。见图6。

图4 俯卧位通气对气胸风险发生的影响

图5 俯卧位通气对人工气道阻塞风险发生的影响

图6 俯卧位通气对心律失常风险发生的影响
3 讨论
3.1 俯卧位通气进展 研究[16]显示,短期内俯卧位通气因其可明显改善患者的氧合,成为常规机械通气无法改善患者低氧血症时的补救措施之一。另有研究[17]显示,俯卧位通气可降低ARDS患者病死率,改善预后。但是,俯卧位通气在对ARDS治疗有效的同时也存在一些并发症[18]。俯卧位通气时间越长,治疗效果越好,并发症的发生率也越高。
3.2 俯卧位通气与压疮发生分析 本研究结果显示,俯卧位通气可增加ARDS患者的压疮风险发生。将患者置于俯卧式体位进行通气治疗,较容易在前额、下颌、耳部、膝部、肩部以及乳房及髂嵴等部位发生压疮[19]。压疮的发生可能与使用肌肉松弛药物及通气时间长有关。要平衡治疗效果和并发症的关系,需要选择适当的俯卧位通气时间[20]。因此,对俯卧位通气患者需做好压疮防护工作,规范相关流程,研发俯卧位相关新的护理器具[21],尽可能降低压疮的发生率。
3.3 俯卧位通气与非计划性拔管发生分析 本研究结果显示,俯卧位通气并未增加ARDS患者非计划拔管风险的发生。但是,俯卧位通气的实施需要多人协助操作,较易发生导管移位[22]。ARDS患者不仅留置有气管插管/气切导管、胸腔引流管外,可能还要留置中心静脉导管、鼻肠管、鼻胃管等,但是处于俯卧位这一特殊体位,这些管道不易护理和观察。难免会出现气管插管、中心静脉导管、胸腔引流管、尿管和鼻胃管的移位或意外滑脱等[23]。尤其呼吸道和静脉通道是两条生命线,若出现管道的移位或滑脱而又没被及时发现,将会造成严重后果。在俯卧位通气时,加强护理观察及有效的护理干预可降低管道移位或滑脱的发生率[24]。
3.4 俯卧位通气引起其他不良事件分析 本研究结果显示,俯卧位通气可明显增加ARDS患者人工气道阻塞风险发生。俯卧式体位有利于ARDS患者呼吸道分泌物的引流,改善患者氧合[25]。但若俯卧位通气操作不当或镇静肌松药物的剂量不当,ARDS患者会出现短时间烦躁甚至躯体的移动,这些均会增加气管导管阻塞发生率[26]。这提示对于俯卧位通气的ARDS患者,护理人员应高度重视,加强对此类患者的观察;摆放合适体位,妥善固定各种导管[27],必要时给予患者镇静、镇痛。
3.5 本研究的局限性 本研究纳入的各研究在俯卧位通气的时间和实施方案存在差异,这可能使Meta 分析结果产生一定偏倚。

