经导管介入封堵术治疗房间隔缺损的疗效及对ICAM-1、ANP、ET与右室功能的影响
,, ,,
房间隔缺损是临床常见的先天性心脏病,临床表现为气急、心悸、乏力等,40岁以后大多数病人会出现症状加重,且伴有心房颤动、心律失常等,最终可发展为心力衰竭,导致死亡[1]。研究表明,房间隔缺损主要是由于房间隔发育不良所致,病人的左右心房出现异常交通,出现左向右分流而使右心容量负荷增加,对病人的日常生活及健康造成严重的影响[2-3]。临床上对于治疗房间隔缺损的方法较多,如外科修补术、经导管介入封堵术、右侧腋下小切口房间隔缺损修补等,疗效不一[4]。其中外科修补术在操作中需要切开病人的心包来修补其房间隔缺损部位,在治疗过程中所造成的创伤较大,术后并发症较多。经导管介入封堵术是一项新技术,具有创伤小、恢复快且安全性高的优势,对病人造成的创伤较小,有利于术后恢复,还可保护心脏功能,是目前治疗房间隔缺损的首选方法[5]。本研究旨在探讨经导管介入封堵术治疗房间隔缺损的临床疗效及其作用机制。
1 资料与方法
1.1 临床资料 选取2015年3月—2016年3月我院90例房间隔缺损病人,均符合房间隔缺损诊断标准[6]:肺部血管阻力>5 woods,活动后出现心悸、气促等症状。纳入标准:肝肾功能正常;无内分泌系统疾病;无其他畸形的房间隔缺损;无其他严重疾病;配合本次研究者。排除标准:伴有右侧胸腔黏连;患有其他心脏疾病;患有精神疾病;依从性差者。本研究家属及病人均签署知情同意书,且经医院伦理委员会许可。按抽签法分为对照组与试验组,各45例。对照组男20例,女25例;年龄20岁~60岁(39.76岁±5.32岁);缺损直径5 mm~35 mm(18.37 mm±6.20 mm);纽约心脏病学会(NYHA)心功能分级:Ⅱ级34例,Ⅲ级11例。试验组男21例,女24例;年龄20岁~59岁(40.08岁±5.18岁);缺损直径6 mm~35 mm(19.04 mm±6.19 mm);纽约心脏病学会(NYHA)心功能分级:Ⅱ级32例,Ⅲ级13例。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法 两组病人均行心脏超声检查与气管插管全身麻醉。对照组采用外科修补术治疗。试验组采用经导管介入封堵术治疗,常规消毒术野,右股静脉穿刺,静脉推注100 U/kg肝素,将导管送至左心房,将加硬导丝经导管送至右上肺静脉,将输送的鞘管沿着导丝送至右上肺静脉内,然后采用封堵器在房间隔缺损两侧展开,检测确定不会移位、房室瓣开闭不受影响、冠状静脉窦血流正常且不存在残余分流后,即可止血包扎。两组术后采用抗生素治疗,每日1次,每次3 mg/kg~5 mg/kg。
1.3 观察指标 观察两组手术临床指标(手术时间、苏醒时间、机械通气时间、住院时间),血清细胞间黏附分子-1(ICAM-1)、心房钠尿肽(ANP)、内皮素(ET)水平,右室功能指标[右心室舒张末面积(AreaED)、右心室收缩末面积(AreaES)、右心室面积变化率(RVFAC)]及不良反应发生率。分别于两组病人治疗前后,采集静脉血,离心分离血清后检测,采用放射免疫分析法检测ANP、ET水平,试剂盒:北京科美东雅公司;采用酶联免疫吸附法检测ICAM-1水平,试剂盒:深圳晶美科技生物有限公司;采用GE Vivid 7超声心动图诊断仪检测AreaED、AreaES,RVFAC=(AreaED-AreaES)/AreaED×100%。
1.4 统计学处理 采用SPSS 18.0统计软件进行数据分析,计量资料采用t检验,计数资料采用χ2检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 两组手术临床指标对比 试验组手术时间、苏醒时间、机械通气时间、住院时间均低于对照组,差异均有统计学意义(P<0.05)。详见表1。

表1 两组手术临床指标比较(±s)
2.2 两组血清ICAM-I、ANP、ET水平比较 治疗前两组ICAM-1、ANP、ET水平比较差异均无统计学意义(P>0.05),治疗后两组ICAM-1升高,ANP、ET水平均降低,且试验组优于对照组,差异均有统计学意义(P<0.05)。详见表2。

表2 两组血清ICAM-I、ANP、ET水平比较(±s)
2.3 两组右室功能指标比较 治疗前两组AreaED、AreaES、RVFAC比较差异均无统计学意义(P>0.05),治疗后两组AreaED、AreaES均降低,RVFAC升高,且试验组优于对照组,差异有统计学意义(P<0.05)。详见表3。

表3 两组右室功能指标比较(±s)
2.4 两组不良反应发生率比较 试验组不良反应发生率为8.89%,低于对照组的28.89%,差异有统计学意义(P<0.05)。详见表4。
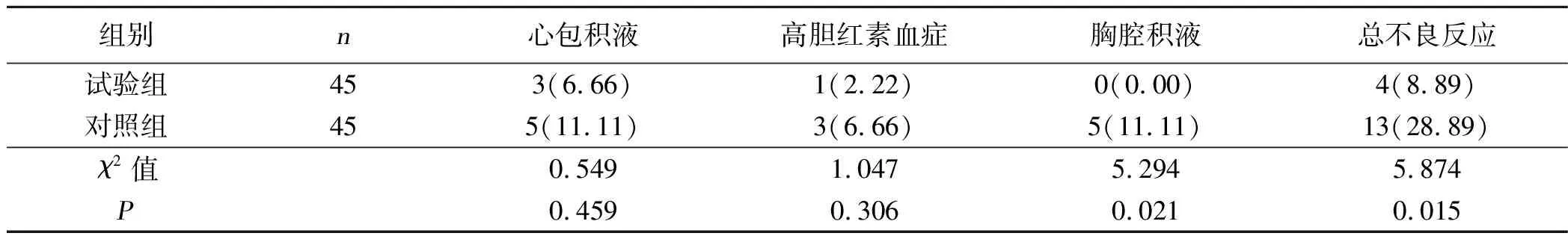
表4 两组不良反应发生率比较 例(%)
3 讨 论
早期房间隔缺损无明显特征,对日常生活无影响,大多数病人青春期后才出现症状,随着病情的发展,可不断增加右心室容量的压力负荷,使右心功能出现衰退,若未得到及时有效的治疗,会出现心律失常、心房扑动,最终发展为心力衰竭,这也是导致病人死亡的原因之一[7-8]。研究表明,随着年龄的不断增长,房间隔缺损临床症状会逐渐加重[9]。因此,尽早采用超声检查右室容量,尽早关闭缺损有利于提高治疗疗效,避免病情恶化[10]。临床上以手术为有效根治方法,外科修补术虽具有视野广阔的优点,但其需要进行体外循环、机械通气、剪开心包,会对心肌细胞造成损伤,造成心肌缺血、缺氧等不良反应,且术后体内有钢丝存留,对病人造成的术源性创伤较大,因此也会延长手术时间,且术后容易出现感染等并发症,不利于术后恢复[11]。寻找更有效及利于预后的治疗方法是临床一大热点[12]。
经导管介入封堵术成功率高、创口小、无须体外循环,可减少手术时间以及并发症,有利于术后恢复,不会对病人的心脏功能造成损伤,还可减少术后抗生素的使用[13]。研究表明,血管血肿、空气栓塞、心包填塞等是先天性心脏病介入治疗的常见并发症,但若早期防范且对其积极处理,对手术成功率及疗效均不会造成严重的影响[14]。乔利阳[15]研究表明,经导管介入封堵术能够逆转房间隔缺损所导致的血流动力学异常,可改善右心室负荷,恢复病人的右心室功能。本研究显示,采用经导管介入封堵术治疗的手术时间、苏醒时间、机械通气时间、住院时间以及右室功能指标AreaED、AreaES、RVFAC均优于采用外科修补术治疗。说明经导管介入封堵术能够有效改善病人的右室功能,提高疗效,促进术后恢复。本研究经导管介入封堵术治疗的不良反应发生率低于采用外科修补术,说明经导管介入封堵术能够减少术后并发症的发生率,有利于预后。
手术及麻醉不可避免会对病人造成创伤,导致体内补体系统被激活,释放炎症因子[16]。ICAM-1是介导黏附反应重要的黏附分子,能够增强炎症因子、内皮细胞等的黏附作用,促进内皮细胞活性,形成全身炎性反应,参与细胞增殖、分化等病理过程[17]。本研究结果显示,治疗后两组ICAM-1水平较治疗前升高,且试验组明显低于对照组,说明经导管介入封堵术能够减少炎性细胞反应[18]。ANP是一种心脏神经激素,分泌于心房和心室中,可因多种因素释放,临床认为,容量负荷和心房肌张力是导致其释放的主要因素[19]。ET可引起血管平滑肌细胞增殖,与肺动脉压力存在密切的联系,以往大量研究表明,先天性心脏病病人ET水平显著高于正常人,主要是由于大量的左向右分流使肺循环血管发生改变,从而大量分泌ET[20]。本研究结果显示,治疗后试验组ANP、ET水平明显低于对照组,说明经导管介入封堵术能够降低ANP、ET水平,改善肺动脉压力,减轻心房肌张力,降低高压力负荷状态。
经导管介入封堵术治疗房间隔缺损疗效显著,可显著降低 ICAM-I、ANP、ET水平,有效改善心脏各腔室及肺动脉压力,改善右室功能,减少炎症反应及术后并发症,促进术后恢复。

