124例慢性肝硬化失代偿期患者感染病原菌特点及危险因素
张天
(湖北省应城市人民医院,应城 432400)
肝硬化为常见的慢性进行性肝病,乙型、丙型病毒性肝炎是引起肝硬化的主要原因,少部分患者为酒精性肝硬化、血吸虫性肝硬化所致,表现为弥漫性肝损害,肝脏功能严重下降,最终进入失代偿期[1]。临床报道[2-3]显示在肝炎肝硬化失代偿期时,大部分患者免疫功能严重受损,枯否氏细胞杀伤力急剧下降,对内源性、外源性病原体抵抗能力显著减弱,此时在医院病原体聚集区域极易发生院内感染。因此,慢性肝硬化失代偿期患者被认为是院内感染的高危人群。院内感染可导致慢性肝硬化失代偿期患者病情进一步恶化甚至死亡,严重影响治疗效果及预后。在此背景下,本文选取我院124例慢性肝硬化失代偿期患者为对象,分析院内感染病原菌特点及感染的危险因素。
1 资料与方法
1.1 临床资料
收集我院2016年2月~2018年1月期间收治的慢性肝硬化失代偿期患者的临床资料,其中124例患者发生过院内感染,为感染组,男69例,女55例,年龄33~60 (54.33±6.12)岁;另选取200例未发生过院内感染的本科室患者为对照组,男105例,女95例,年龄35~62 (55.70±5.45)岁。入选标准:年龄≥20岁;有明显的呕血、脾大、脾功能亢进、腹水等临床症状;肝功能Child-Pugh分级[4]B级或C级;并发症可包括脾功能亢进综合征、门脉高压症、上消化道出血、肝肾功能不全、肝性脑病、低蛋白血症、腹膜炎等;患者对本研究知情同意。
排除标准:合并心脑血管、肺、肾等严重原发性疾病或肝癌等其他恶性肿瘤;合并其他免疫缺陷疾病;既往行门体分流、断流手术、食管静脉曲张套扎术、胃镜下或介入曲张静脉胶体栓塞术者;病历资料、随访资料不全及妊娠或哺乳期妇女。
1.2 诊断标准
慢性肝硬化失代偿期根据既往病史、实验室检查及胃镜检查明确诊断,并符合中华医学会肝病学分会确定的相关诊断标准[5];感染组患者分泌物、血液、排泄物、腹水、痰液等进行病原菌培养,结果与2005年《中华人民共和国卫生部. 院内感染诊断标准 (试行)摘登(1)》[6]一致的患者,被认为是院内感染,作为此次研究对象。
1.3 病原菌检测
收集患者的血液、排泄物、腹水、痰液标本采用全自动微生物分析系统 (法国生物梅里埃公司)进行微生物培养,采用配套的细菌鉴定卡及革兰染色法鉴定病原菌,严格遵照临床微生物学检验的常规技术程序进行。具体操作:标本固定后,以碱性结晶紫进行初染,碘液进行媒染,并以95%乙醇进行脱色,最后以稀释5倍的复红完成复染,结果显示紫色则细菌为革兰阳性菌,显示红色则为革兰阴性菌。真菌鉴别采用直接镜检与真菌培养相结合的方式进行。
1.4 调查方法
回顾性整理分析所有患者的一般资料 (性别、年龄、体重),病情和病史 (感染情况、并发症、白细胞计数、血清白蛋白和胆红素、感染病菌、肝功能Child分级)、治疗情况 (抗菌药物使用情况、侵入性操作)、微生物学检验、住院时间等,分析上述各项因素与患者发生院内感染的关系。
1.5 统计学方法
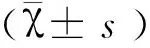
2 结 果
2.1 院内感染发生部位及病原菌特点
感染组124例患者中,感染部位主要以呼吸道、腹腔、消化道为主,共计占全部感染的85.48%。共分离出致病菌69株,病原菌种类主要为革兰阴性菌,占60.87%;其次为革兰阳性菌,占27.54%,真菌较为少见 (以白念珠菌为主),仅占11.59%;此外,124例患者中合并两种病原菌同时感染者有5例,其中大肠埃希菌、白念珠菌合并感染2例,肺炎克雷伯菌、白念珠菌合并感染2例、大肠埃希菌、表皮葡萄球菌合并感染1例。见表1~2。
表1124例慢性肝硬化失代偿期患者院内感染部位构成比 (n,%)
Tab.1124 patients with chronic cirrhosis with decompensation (n,%)

感染部位例数 (n)构成比 (%)呼吸道4737.90腹腔3528.23消化道2419.35泌尿生殖系 97.26皮肤黏膜组织 54.03其他43.23合计124100.00
2.2 院内感染的单因素分析
与对照组相比,感染组中,≥60岁、有侵入性治疗、肝功能分级C级、有并发症、住院时间≥30 d、血清白蛋白<30 g/L、白细胞计数<4×109/L、预防应用抗菌药物≥2种的患者所占百分比显著高,差异有统计学意义 (P<0.05)。见表3。
表2分离自124例慢性肝硬化失代偿期患者院内感染的69株病原菌构成比 (n,%)
Tab.2124 cases of nosocomial infection in patients with chronic liver cirrhosis (n,%)

病原菌株数(n)构成比(%)感染部位革兰阴性菌4260.87 大肠埃希菌2333.33呼吸道、消化道、泌尿生殖系、其他 肺炎克雷伯菌1014.49呼吸道、消化道、腹腔、泌尿生殖系、其他 铜绿假单胞菌68.70呼吸道、消化道、泌尿生殖系、其他 其他34.35呼吸道、消化道、泌尿生殖系革兰阳性菌 1927.54 表皮葡萄球菌1014.49呼吸道、消化道 金黄色葡萄球菌68.70呼吸道、消化道、腹腔、其他 凝固酶阴性葡萄球菌 34.35皮肤黏膜组织 真菌811.59 白念珠菌 45.79呼吸道、消化道 热带念珠菌 22.90泌尿生殖系 光滑念珠菌 11.45消化道 克柔念珠菌 11.45泌尿生殖系
2.3 非条件Logistic回归分析
对表3中单因素分析有统计学意义 (P<0.05)的相关因素进行赋值,见表4;对各影响因素进行多因素Logistic回归分析。结果显示年龄、侵入性治疗、肝功能分级、并发症、住院时间、血清白蛋白及预防应用抗菌药物均为慢性肝硬化失代偿期患者发生院内感染的的危险因素 (P<0.05)。见表5。
3 讨 论
早期慢性肝硬化患者因具备较强的肝脏代偿功能,临床大多无明显症状,随着病情的不断发展可发展成失代偿期肝硬化。在此阶段,由于患者肝功能明显受损,甚至出现肝衰竭,肝脏代偿功能及免疫力均下降,机体抵抗力与正常人相比存在明显缺陷,故更易发生感染,常见感染部位包括呼吸道 (以肺部感染为主)、腹腔 (自发性细菌性腹膜炎)、泌尿系统感染及全身感染等[7-8]。作为失代偿期肝硬化的常见并发症,院内感染是肝硬化患者病死的重要原因。据国外文献[9]统计,全球范围内每年死于肝硬化的患者约50万,其中约30%的失代偿期肝硬化患者发生过严重的肺部感染。可见,发生院内感染可明显增加,明确感染的病原菌特点及相关危险因素对降低失代偿期肝硬化患者死亡率及家庭经济负担具有重要意义。本研究对我院近2年发生过院内感染的慢性失代偿期肝硬化124例患者 (感染组)进行微生物培养,发现感染部位以呼吸道、腹腔、消化道为主,占85.48%,与梁尘格[10]等的报道结果类似。124例患者共分离出病原菌69株,主要为革兰阴性菌,占60.87%;其次为革兰阳性菌,占27.54%,真菌较为少见,仅占11.59%;此外,124例患者中合并两种病原菌同时感染者有5例,占比为4.03% (包括细菌与真菌合并感染4例,细菌与细菌合并感染1例),与国内外文献[11-12]报道结果大致相符。可见慢性肝硬化失代偿期患者院内感染风险高,而病原菌类型以革兰阴性为主,其中大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌等通常由患者胃肠道内菌群失衡导致肠黏膜屏障功能下降和细菌移位所引起,且当机体免疫能力减弱时尤其易诱发肠外感染及呼吸道感染。同时,值得关注的是,本研究分离的真菌菌株较少,但种类不少,包括白念珠菌、热带念珠菌、光滑念珠菌、克柔念珠菌4种。临床报道显示,肝硬化失代偿期患者肝功能障碍明显,可出现免疫力与蛋白水平降低,诱发肠腔内菌群失调,从而可增加肝病患者真菌感染机会[13],近年来肝脏病变中真菌检出的种类呈不断增多趋势,除了上述4种,失代偿期肝硬化患者常见的真菌感染还包括近平滑念珠菌、烟曲霉、黄曲霉[14]。

表3 院内感染的单因素分析 (n,%)
此外,本研究另选取200例本科室未发生过院内感染的患者作为对照,分析发现与对照组相比,感染组中,≥60岁、有侵入性治疗、肝功能分级C级、有并发症、住院时间≥30 d、血清白蛋白<30 g/L、白细胞计数<4×109/L、预防应用抗菌药物≥2种的患者所占百分比显著高,提示上述因素均可能增加患者感染风险。并通过多因素Logistic回归分析证实年龄、侵入性治疗、肝功能分级、并发症、住院时间及预防应用抗菌药物均为慢性肝硬化失代偿期患者发生院内感染的的危险因素,与陈庭富等[15]、孙延娟等[16]的结论相符。高龄患者机体免疫力下降,可能合并多种慢性疾病,削弱了机体抵御和杀灭病原体能力,因此建议加强对高龄患者的基础干预,注重个人卫生和饮食等。侵入性操作会损伤黏膜和皮肤的天然屏障作用,会增加患者外源性感染或内源性感染的可能性,尤其可增加肝硬化患者肺部感染机会。同时,当患者存在全身并发症时亦提示病情较重或多脏器功能受损,大大减弱了抵御病原体的能力,故更易发生院内感染,此时应严格执行无菌操作,避免交叉感染[17]。而住院时间长除了提示患者病情严重、免疫系统功能差以外,往往会增加病原体侵入机会,因此,建议根据患者自身状况尽量缩短住院时间,住院期间尤其要注意保持病房环境卫生。肝功能Child-Pugh分级、血清白蛋白、白细胞计数等可客观反应机体防御能力,虽然其与感染无确切的因果联系,但通过统计分析可见肝功能Child-Pugh分级、血清白蛋白与感染仍有一定程度的关联,提示在慢性失代偿期肝硬化患者的临床治疗和护理过程中动态监测这些指标仍有一定意义。此外,预防应用抗菌药物可能导致院内抗生素不合理使用,引发耐药,易导致患者机体内菌群失调,增加感染风险,因此建议临床治疗中应规范抗菌药物使用,控制使用次数和合理选择药物[18]。总之,患者年龄、病情、自身免疫及治疗因素均可增加感染风险,应有针对性采取措施进行防治,以降低慢性肝硬化失代偿期患者院内感染率。
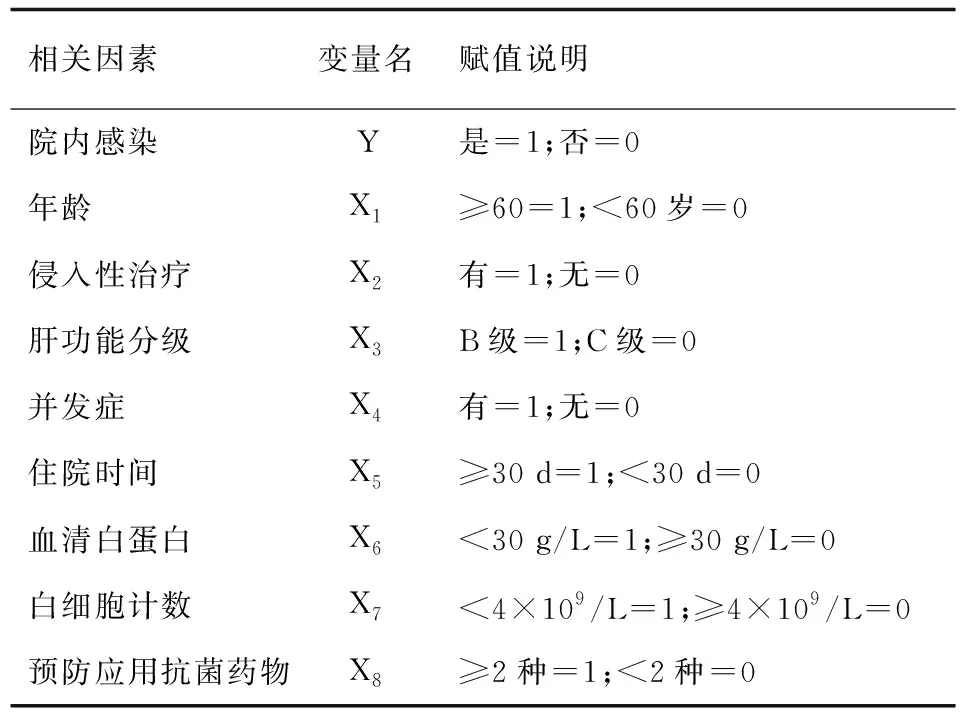
表4 院内感染的影响因素赋值表
表5院内感染的非条件Logistic回归分析
Tab.5Unconditional Logistic regression analysis of nosocomial infection

相关因素Waldχ2ORP95%CI年龄11.5705.8240.0002.074~15.078侵入性治疗6.6305.1360.0011.336~13.650肝功能分级6.8464.6570.0011.225~12.548并发症6.1425.0310.0011.124~13.623住院时间3.4701.9780.0401.181~12.290血清白蛋白7.6265.2110.0001.612~16.330白细胞计数2.1631.2040.0560.493~5.577预防应用抗菌药物3.9712.2060.0481.133~8.562

