甲状腺功能亢进症合并扩张型心肌病诊治一例
黄强,贺行巍,徐昶,曾和松
作者单位:430030 湖北省武汉市,华中科技大学同济医学院附属同济医院 心血管内科
1 临床资料
患者男性,53岁。10余年前确诊甲状腺功能亢进症(甲亢)行131Ⅰ治疗,次年查甲状腺功能正常,后未再服药和复查;2年前开始出现乏力、气促伴有心悸,劳累时明显,无胸闷、胸痛;3月前上述症状加重,查促甲状腺激素(TSH)<0.005 μIU/ml,游离三碘甲状腺原氨酸(FT3)10.26 pg/ml,游离四碘甲状腺原氨酸(FT4)2.51 ng/dl,心电图示心房颤动,超声心动图示全心大、左心室射血分数(LVEF)20%,考虑为甲亢、甲亢性心脏病、心房颤动,再次行131Ⅰ并加用甲硫咪唑及营养心肌、利尿等对症治疗,患者症状好转。2天前因受凉症状再次加重,伴腹胀,夜间不能平卧入睡。既往无高血压、糖尿病、冠心病等病史,无吸烟、饮酒史,否认遗传性疾病等家族史。查体:体温36.2℃,脉搏105次/min,呼吸频率20次/min,血压92/70 mmHg(1 mmHg=0.133 kPa),甲状腺Ⅱ°肿大,未触及明显结节,颈静脉充盈,双肺呼吸音粗,心律130次/min,律不齐,第一心音强弱不等,二尖瓣可闻及3/6级收缩期杂音。腹稍膨隆,无压痛及反跳痛,肝脾肋下未及,双下肢轻度水肿。查 TSH 0.011 μIU/ml,FT31.73 pg/ml,FT40.80 ng/dl,甲状腺球蛋白237.60 ng/ml,甲状腺球蛋白抗体<10.00 IU/ml,甲状腺过氧化物酶抗体290.80 IU/ml,促甲状腺素受体抗体6.97 IU/L,N末端B型利钠肽原14 818 pg/ml。X线胸片示双肺纹理增强;左上肺及右肺支气管扩张可能,心影增大。超声心动图示全心增大,左心室内径69 mm,左心房增大(53 mm×65 mm×72 mm),右心房增大(50 mm×59 mm),右心室增大(49 mm),室间隔与左心室后壁10 mm,左心室弥漫性室壁运动减低,LVEF为21%,二尖瓣、三尖瓣中度关闭不全,中度肺动脉压力增高。心电图示心房颤动。初步诊断:甲亢、131Ⅰ治疗后、心房颤动;心功能不全原因待查:甲亢性心肌病?扩张型心肌病?。经利尿、强心、抗凝、营养心肌、改善心室重构等治疗后,患者情况好转。查心肌病基因示:扩张型心肌病相关的RBM20基因存在c.1922G>A杂合型突变导致该基因编码蛋白发生 p.Arg641Gln 错义突变(图1)。出院后3个月复查超声心动图较前无明显变化,目前患者病情尚稳定。
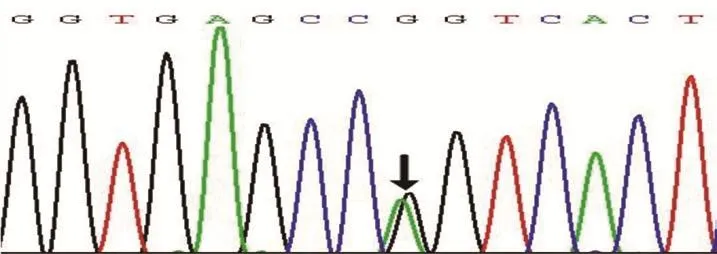
图1 患者扩张型心肌病相关的RBM20 基因存在c.1922G>A杂合型突变(箭头处)
2 讨论
长期过量的甲状腺激素作用于心脏,可使心脏处于超负荷状态,心肌耗氧量增加,故而出现心肌肥厚、心脏扩大,最终导致心力衰竭。甲状腺激素可降低外周循环阻力和肺顺应性,增强心肌收缩力和窦房结的活动,增加循环血量,从而提高心输出量,因此甲亢所致心力衰竭多为高输出量型。临床上部分长期甲亢患者合并低输出量型心功能不全,可能为长期心脏负荷过重进而心脏失代偿所致,此种情况在甲状腺功能恢复正常后可逐渐改善,治疗效果可逆。对于极少数甲亢治疗好转后心功能仍无任何改善的病例,需考虑甲亢合并其他类型心脏病,此前也报道过此类病例[1,2]。
既往认为,甲亢合并低输出量型心功能不全的发病机制可能与自身免疫损害有关。而在Fatourechi等[3]于2000年报道的11例接受心内膜活检的甲亢伴低输出量型心功能不全患者中,仅1例为淋巴细胞性心肌炎,1例为临界性心肌炎,1例为致心律失常性右心室发育不良,6例为扩张型心肌病伴心肌肥大及间质纤维化,其余2例因标本不足而未能做出病理诊断。目前此类患者的发病机制尚不明确,仍需进一步研究。
本例患者与此前所报道病例[1,2]的临床治疗效果类似,在甲状腺功能恢复正常后3个月复查超声心动图较前无明显改善,考虑为甲亢合并扩张型心肌病可能。由于未能行冠状动脉造影和心脏磁共振成像检查,仅依据该患者无缺血性心肌病危险因素及劳力性胸痛的临床症状且存在扩张型心肌病相关基因RBM20[4]杂合突变的情况诊断,具有一定的缺陷。

