子宫颈扩张球囊用于足月妊娠促宫颈成熟和引产的临床价值
戚慧兰
(广东省湛江市妇幼保健院,广东湛江 524038)
随着现代医学的水平不断提高,引产率正呈现出逐年增加的趋势。2009年,美国妇产科医师学会(ACOG)推荐使用宫颈扩张球囊来引导足月妊娠产妇宫颈的成熟和引产。为此,本院为分析子宫颈扩张球囊用于足月妊娠促宫颈成熟和引产的实际价值,选取本院收治的需要引产的足月妊娠初产妇240例进行对比性研究,结果如下。
1 资料与方法
1.1 一般资料
选取2016年1月至2017年12月本院收治的需要引产的240例足月妊娠初产妇作为研究对象,随机分为对照组和观察组,各120例。纳入标准:(1)年龄22~36 岁;(2)初产妇;(3)孕龄 35~ 42周;(4)单胎存活且处头位;(5)宫颈Bishop评分≤6分。对照组中,孕妇年龄25~ 34 岁,平均年龄(27.21±2.1)岁,孕龄37~42 周,平均 孕 龄(39.23±1.51)周。 观 察 组 中,孕 妇 年 龄24 ~ 35 岁,平均年龄(27.42±2.5)岁,孕龄 35 ~ 42 周,平均孕龄为(39.72±1.62)周。两组患者的一般资料比较差异无统计学意义(P>0.05)。
1.2 方法
对照组产妇采用常规缩宫素静脉滴注进行引产。观察组产妇采用子宫扩张球囊进行引产,对球囊进行严格的消毒处理之后,医师应用宫颈钳夹住宫颈前唇,使用无齿卵圆钳将球囊的前端夹住并插入产妇宫颈口内10 cm处,再缓慢注入生理盐水150 mL。最后向外轻拉牵引导管,使球囊紧贴宫颈口。导管末端可用胶带固定在孕妇大腿内侧。放置完成后监控产妇的宫缩状况以及胎儿的生命体征,出现宫缩并让球囊自然脱落后,有宫缩减弱迹象的话可实施人工破膜,同时静脉滴注0.5%浓度的宫缩素。子宫扩张球囊置入8 h后取出,若此时还未有临产迹象便实施人工破膜处理,同时静脉滴注0.5%宫缩素,直至产生有效宫缩。
1.3 观察指标
两组在产生宫缩后,记录宫缩以及胎心状况,了解胎儿有无窘迫征象。对孕妇治疗时的宫颈成熟度进行Bishop评分,Bishop评分提高3分或以上为显效,提高1~2 分为有效,没有改变为无效。总有效率=(显效+有效)/总例数×100%。
1.4 统计学分析
采用SPSS 19.0统计学软件进行数据分析,计量资料用()表示,行t检验;计数资料用(%)表示,行χ2检验。P<0.05为差异有统计学意义。
2 结果
治疗后,观察组宫颈成熟总有效率为97.50%,对照组宫颈成熟总有效率为80.83%,组间比较差异有统计学意义(P < 0.05),见表 1。
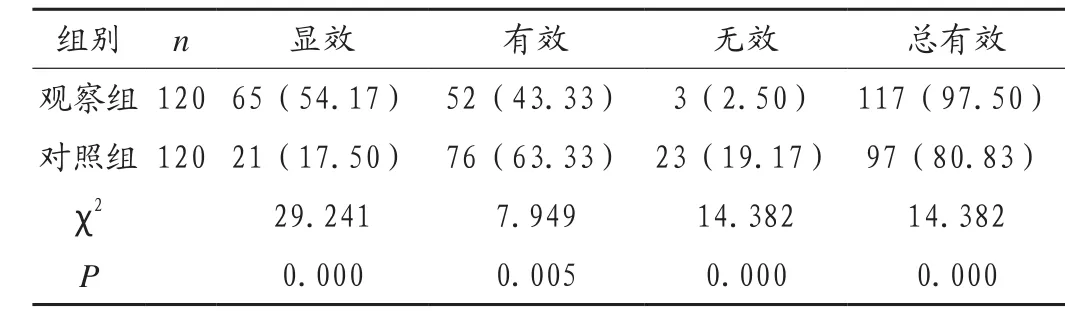
表1 两组患者Bishop评分比较[例(%)]
3 讨论与结论
引产是临床上当继续怀孕会对母亲或胎儿造成伤害时,医师考虑使用的一种人工引导的生产方法。常规的引产方法是对孕妇注射宫缩素来引导子宫收缩,引产的成功关键在于产妇的宫颈成熟度,由于宫缩素对宫颈成熟的促进效果一般,所以引产的成功率一直处于较低的水平。采用子宫颈扩张球囊对产妇进行引产和促进宫颈口成熟可以取得良好地效果,可给予产妇宫颈外口适当稳定的张力,有规律的持续扩张宫颈管,并且通过球囊对宫颈口的压力刺激接触部分的内源性前列腺素的的分泌,从而引发宫缩[3]。
在马迪[4]等研究中,通过随机选取160例存在引产指征的足月妊娠孕妇作为主要研究对象,以随机数字表法将其分成两组,各80例,对照组使用缩宫素治疗,观察组使用子宫颈扩张球囊来促宫颈成熟并行引产。结果证实,观察组宫颈成熟总有效率为97.50%,对照组为81.25%,这与本研究中的观察组宫颈成熟总有效率为97.50%,对照组为80.80%颇为接近。同时在柳怡等[5-6]研究还发现,观察组的阴道分娩率为84.71%,显著高于对照组的64.00%。在邱隘娟[7]的研究中,将收治的140 例妊娠足月产妇为研究对象,随机分组分成两组,各70例,观察组采用给予子宫颈扩张球囊治疗,对照组70例给予缩宫素治疗。结果证实,观察组患者的各项临床指标均显著优于对照组,其中观察组的宫颈成熟总有效率为97.14%,对照组为81.43%,与本研究结果一致。这有效地证明了子宫颈扩张球囊在足月妊娠促宫颈成熟和引产的临床价值。
综上所述,采用子宫颈扩张球囊具有较高的安全性,能有效地引发宫缩并促就宫颈成熟,并显著提高引产效果[8-11]。但还应注意的问题是,由于本研究样本选择的局限性,使得临床研究可能存在一定偏差,为了更好的达到研究结果还应更进一步探究。

