不同时机的个体化产后盆底康复治疗临床效果对比研究
河南省商丘市中心医院(476000)张世丽
盆底功能障碍性(PDF)疾病是主要包括盆腔器官脱垂(POP)和压力性尿失禁(SUI)两种类型,是由于各种病因造成盆底结构功能异常的妇科疾病[1]。而分娩时导致PDF最主要、最危险的病因。据国内统计,我国已育女性,有一半均有不同程度的PDF[2]。近来产后盆底肌强度下降得到普遍的重视,所以要加强产后康复训练,我院通过对产妇进行不同时机的个体化产后盆底康复治疗,得到较好的临床效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2016年9月~2017年4月期间,收治的足月分娩的产妇392例为研究对象,其中95例产妇只进行一般的产后健康教育治疗为对照组,年龄22~39岁,平均年龄(27.12±1.42)岁。297例产妇自愿接受产后康复训练治疗,按产后开始接受治疗的时间分为三组:①产后42天组99例,年龄23~37岁,平均年龄(26.64±1.43)岁。②产后2个月组99例,年龄22~38岁,平均年龄(26.21±1.58)岁。③产后3个月组99例,年龄24~36岁,平均年龄(27.03±1.46)岁,四组产妇的年龄、病情差别无统计学意义(P>0.05)。
1.2 方法 对照组95例产妇只进行一般的产后健康教育治疗,其余三组产妇均选择个体化的低频电刺激合并生物反馈治疗(采用法国Phenix USB,低频神经肌肉刺激治疗仪)。康复治疗结束后12个月进行盆底肌力、坚持疗程的概率、压力尿失禁发生率、盆腔器官脱垂发生率、性生活满意度的概率、副作用的概率等评估[3]。
1.3 统计分析 利用SPSS22.0统计学软件来处理相关的数据,分析和处理计量和计数资料。采用x2检验,显著性水平α=0.05,以P<0.05为差异有统计学意义。
2 结果
经过随访显示,四组产妇盆底肌强度得到不同程度的恢复,四组产妇的治疗后比治疗前都得到一定的疗效,差异具有统计学意义(P<0.05),接受产后康复训练治疗的三组比对照组盆底肌强度恢复更好,差异具有统计学意义(P<0.05),产后42天组中II级、III级产妇数明显低于产后2个月组、产后3个月组,且其V级产妇数明显高于产后2个月组、产后3个月组,差异具有统计学意义(P<0.05),详见附表1;产后42天组坚持疗程的概率、性生活满意概率度明显高于产后2个月组、产后3个月组,差异具有统计学意义(P<0.05),详见附表2。
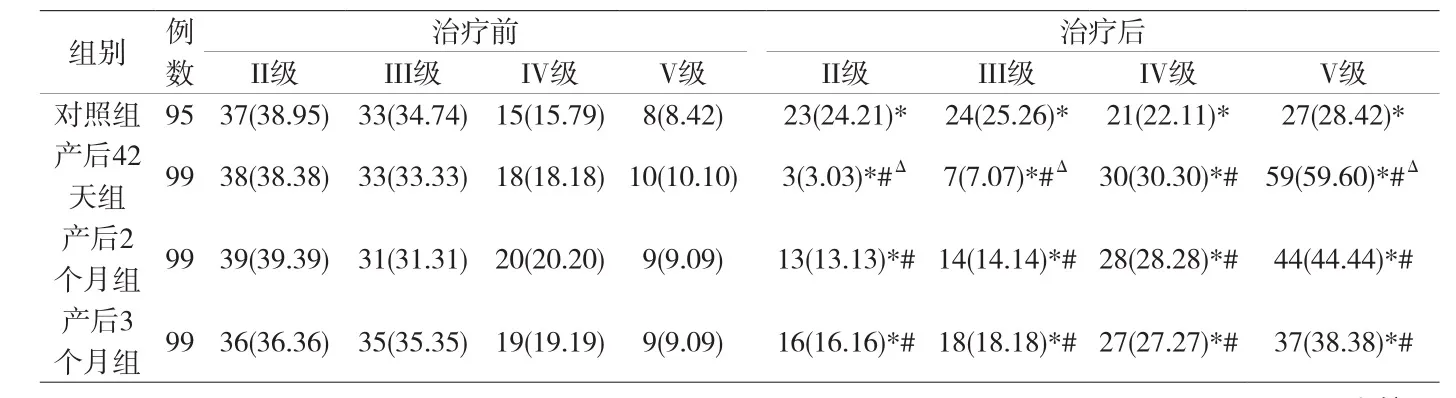
附表1 各组产妇治疗前后盆底肌比较[n(%)]

附表2 三组产妇康复治疗后12个月评估情况比较[n(%)]
3 讨论
女性盆底肌肉对盆底脏器起到了支持和承托作用,它是由多层肌肉和筋膜组成,含有大量的弹性纤维,给予组织器官弹性,而女性的妊娠和分娩造成盆底肌肌纤维损伤,肌纤维被结缔组织代替,失去原有的弹性,盆底肌支持组织削弱且部分肌肉失去神经作用,从而产生盆底肌肉强度下降,导致盆腔器官脱垂、压力性尿失禁、性功能障碍等疾病[4]。所以,产后盆底肌肉的康复训练非常重要。
盆底功能康复术是利用生物工程技术,凭借高科技治疗仪制定个体化的治疗方案,通过独特的电刺激生物反馈模式唤醒被损伤的盆底肌肉,并增加阴道紧缩度,改善产后阴道松弛,提高生活质量。盆底肌锻炼,生物反馈疗法及电刺激疗法,可以使受损伤的肌肉、神经得到真正的纠正,具有长期疗效[5]。盆底评估与生物反馈训练疗法是通过引导表面肌电图和引导尿道收缩压的测定,反馈显示为肌电图或压力曲线,通过影响显示及声音提示,是患者更清楚、更直观地了解自身盆底肌功能状态,并参与到治疗当中。结合个体化电刺激治疗,可唤醒、激活盆底肌,加快产后阴道及盆底肌张力和弹性的恢复,对预防和治疗产后阴道脱垂及松弛、尿失禁等盆底障碍性疾病有不错的效果[6]。
研究显示,产后一年内是盆底肌功能恢复的“黄金时间”,产后1~2周最适宜在家自行进行盆底康复训练,产后42天应到医院做一次盆底功能检查,发现问题尽早治疗,及时进行盆底康复训练,越早训练,效果就越好。如果不做任何训练,随着年龄增大,激素水平下降,肌肉变得松弛,症状会越来越严重,到了中老年后,很可能会出现轻中度压力性痉挛或不同程度的压力性尿失禁,有的甚至发展到子宫脱垂。训练的强度和时间可以逐渐增加,开始每次收缩尿道、肛门和会阴5~10秒后放松,间隔5~10秒重复上述动作,连续5分钟,每日两次。以后逐渐增加训练量。缩肛运动也同样有效:随意取卧位或坐位,缓慢深吸气的同时主动收缩阴道及肛门括约肌,屏气并持续收缩5秒。每组训练20~30次,每天3组,坚持越久越好。本文研究显示,不同的盆底康复时机对盆底康复治疗与对照组相比,均更有效果,从而反应康复锻炼治疗很重要,锻炼的时机早晚都有效果,但产后42天是产后盆底康复治疗最佳时机,疗效最好,值得临床推广应用。

