微创血管内介入栓塞术治疗颅脑动脉瘤临床研究
黄春波 杨瑞生 黄亚楠 李庆安 王伟丰 靳晓亮
济源市人民医院 1)神经外科 2)骨科,河南 济源 459000
颅脑动脉瘤为临床常见脑部出血性疾病,相关数据显示,在非外伤性蛛网膜下腔出血中高达80%为动脉瘤破裂引起[1-2]。颅脑动脉瘤具有恶性程度高、致残致死率高、病情进展快等特点,故患者需及时实施手术治疗[3]。开颅夹闭瘤颈术为目前临床治疗颅脑动脉瘤常用手术术式,可有效降低病死率,提高患者生活质量,但该术式对患者造成创伤大,手术风险性大,且易损害周围正常脑组织,术后恢复慢,预后效果较差[4-6]。有学者指出,微创血管内介入栓塞术治疗颅脑动脉瘤,效果较佳,不仅可降低致残致死率,且可使绝对危险度降低7.4%左右,利于术后恢复[7]。本研究选取81例颅脑动脉瘤患者,分为2组,并予以不同手术术式治疗,观察微创血管内介入栓塞术对颅脑动脉瘤患者术后脑组织血流量及生存质量的影响。
1 资料和方法
1.1一般资料选取济源市人民医院2013-10—2016-09收治的81例颅脑动脉瘤患者,根据手术术式不同分为对照组40例,男25例,女15例,年龄35~65(53.58±5.22)岁,Hunt-Hess分级[8]:Ⅰ级15例,Ⅱ级13例,Ⅲ级12例;观察组41例,男24例,女17例,年龄36~63(54.61±5.19)岁,Hunt-Hess分级:Ⅰ级16例,Ⅱ级14例,Ⅲ级11例。对比2组年龄、性别、Hunt-Hess分级等基线资料,差异无统计学意义(P>0.05)。
1.2纳入及排除标准(1)纳入标准:经数字减影血管造影或颅脑CT诊断并确诊为颅脑动脉瘤;年龄35~70岁;知晓本研究并签署知情同意书。(2)排除标准:合并肝、肾等多脏器功能衰竭者;合并传染性疾病者;复发性动脉瘤;同时实施两种以上方法治疗者;哺乳期及妊娠期女性;存在严重意识障碍或其他因素导致难以完成本研究者。
1.3手术方法均予以降低颅内压、抗脑血管痉挛、防止再出血、脑脊液引流、维持酸碱及水电解质平衡等常规治疗,呼吸困难者予以呼吸机辅助呼吸。对照组实施开颅夹闭手术治疗:行全麻,气管插管,对颅内动脉瘤进行定位,自翼点入路,于头部行7~8 cm弧形切口,依次切开皮肤、皮下组织、骨膜,将皮瓣翻转,于颞上线与冠状缝交界处对颅骨进行钻孔,以铣刀铣下骨窗,将硬膜剪开,顺脑裂进行分离直至动脉瘤,采用血管夹阻断载瘤动脉,对动脉瘤及其周围粘连进行分离,选取适宜动脉瘤夹夹闭动脉瘤,将阻断夹去除,观察瘤颈夹闭情况,硬膜下放置引流管,逐层缝合切口,术后2 d拔除引流管。观察组实施微创血管内介入栓塞术:术前严密监测心率、血压等生命体征,同时进行全身肝素化2 h,术中给予1.25 g/h肝素钠,全麻,于右侧腹股沟处股动脉实施seldenger技术穿刺,置入6F动脉鞘,并将导引导管放入同侧股动脉,导管头端放置于颈内动脉内,微导管于微导丝引导下插入,微导管头端于数字减影血管造影路径图引导下置入动脉瘤内中、外约1/3处,选取与动脉瘤大小相当的弹簧圈填塞,松弛导管确定稳定后解脱。采用Onyx胶栓塞者,于微导管置入瘤体后根据造影结果确认瘤体及其远端无血管分支,以氯化钠溶液(0.9%)冲洗导管,采用注射器将二甲基亚砜注射入导管,吸取Onyx-18胶,并注入瘤体腔内,有少许反流出现则停止推注;同时监测数字减影血管造影,若为夹层动脉瘤或宽颈或动脉瘤较大则应实施Rimording技术栓塞或采用支架辅助栓塞,直至动脉瘤不显影后拔出导管,术后使用沙袋压迫穿刺部位,术后12 h皮下注射5 000 U低分子肝素。术后均严密监测生命体征、抗血管痉挛、控制血压及抗生素抗感染等治疗。
1.4观察指标(1)观察比较2组术前、阻断颅内动脉瘤时及术后患者脑组织血流量(CBF)变化情况。(2)观察比较2组肺部感染、脑积水、血管痉挛、尿路感染等并发症发生情况。(3)采用生存质量评分量表(SF-36)对2组手术前后社会功能、生理功能、活力、健康状况等8个方面生存质量进行评估比较,得分越高,生存质量越好[9]。
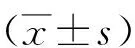
2 结果
2.1 2组手术前后CBF变化情况比较术前2组CBF比较,差异无统计学意义(P>0.05),阻断颅内动脉瘤时及术后观察组CBF均低于对照组,且2组阻断颅内动脉瘤时、术后CBF均较术前有所变化,但观察组变化幅度小于对照组,差异具有统计学意义(P<0.05)。见表1。

表1 2组手术前后CBF变化情况对比
2.2 2组术后并发症比较观察组并发症发生率低于对照组,差异具有统计学意义(P<0.05)。见表2。
2.3 2组手术前后生存质量评分比较术前2组生存质量各指标评分对比,差异无统计学意义(P>0.05),术后观察组生存质量各指标评分均高于对照组,差异具有统计学意义(P<0.05)。见表3。
2.4典型病例分析动脉瘤完全栓塞,瘤颈无残留,且开窗的两支血管未见狭窄或闭塞。见图1。

表2 对比2组术后并发症发生率 [n(%)]

表3 2组手术前后生存质量评分分)

图1 A、B:造影复查左侧椎动脉正侧位像图;C:右侧椎动脉正位像
3 讨论
颅脑动脉瘤为临床常见脑血管疾病之一,被称为颅内的“不定时炸弹”,多数学者认为高血压、流体动力学效应、颅内动脉先天缺陷、动脉粥样硬化及胶原蛋白基因突变等为诱发颅内动脉瘤的主要因素[10-26];临床病理显示颅内血管同外周血管结构上的差异性、内外膜弹力组织相对较少、中层较为薄弱、动脉管壁退化及炎症反应、创伤引起的血管壁损伤等均可促进动脉瘤形成,此外脑组织血流量等血流动力学改变亦可诱发颅脑动脉瘤[27-40]。故选取一种合理、有效手术术式,改善患者脑血流动力学,控制疾病进展,降低并发症发生率,对患者具有重要意义。
开颅夹闭术具有术野清晰、手术成功率高等优势,为多发性动脉瘤、载瘤动脉解剖结构位置复杂、颅内形成血肿及瘤体较大患者首选手术术式,但该方法需于患者头颅部行7~8 cm长切口,创伤大,体质较弱者或老年患者难以耐受,且术后并发症发生率较高,延长患者住院时间,加重其经济负担[41-60]。张青松等[21]研究证实,血管内介入栓塞术治疗颅脑动脉瘤效果较佳,可有效改善预后,缩短治疗时间及住院时间,术后感染发生率仅为2.5%。微创血管内介入栓塞术是一种新兴微创手术术式,其通过穿刺股动脉,利用微导管及导管将弹簧圈置入动脉瘤内,充满动脉瘤,将动脉瘤囊内正常血运阻断,改善患者临床症状,避免发生动脉瘤破裂出血等不良事件,有效弥补了传统开颅手术术后并发症多的难题,且该术式无需开颅便可实施手术操作,对患者造成创伤小,对周围正常脑组织影响小,可减轻患者术中及术后疼痛程度,减少并发症发生率,促进良好预后[61-78];同时该术式适用范围广,适用于难以实施开颅手术治疗的宽颈或梭形动脉瘤及75岁以上老年患者;此外颅内动脉瘤患者入院时病情较为危重,全身情况差,可通过实施动脉瘤血管内栓塞,避免或减少出血的发生,为患者争取最佳治疗时机,降低手术风险,提高手术成功率[79-89]。本研究显示,术后观察组CBF均低于对照组,术前、阻断颅内动脉瘤时及术后2组CBF均有所改变,但观察组改变幅度小于对照组,且观察组并发症发生率低于对照组,提示对颅脑动脉瘤患者给予微创血管内介入栓塞术治疗,可有效降低并发症发生率,维持脑组织血流量稳定;同时本研究发现术后观察组生存质量各指标评分均高于对照组,旨在说明微创血管内介入栓塞术可改善颅脑动脉瘤患者生存质量。此外采用微创血管内介入栓塞术治疗时应及时释放颅内残存脑脊液,减少脑积水的发生;术前应对动脉瘤患者进行严格检查,对存在占位效应的动脉瘤应考虑采取开颅手术治疗,避免加重占位症状[90-105]。
微创血管内介入栓塞术应用于颅脑动脉瘤患者,可降低并发症发生率,提高患者术后生存质量,对脑组织血流量影响小,具有较高应用价值。

