肺结核并发各种类型肺外结核患者的分布 及其耐药情况分析
陈素婷 付育红 赵立平 薛毅 黄海荣
结核病依据发病部位被划分为肺结核和肺外结核两大类。一般情况下,结核分枝杆菌通过飞沫传播入侵人类的呼吸道,引起肺部的病变,从而引发肺结核。而肺外结核是指肺部以外的人体其他部位的结核分枝杆菌感染,主要包括淋巴结结核、骨关节结核、结核性脑膜炎等。虽然在我国肺外结核的发病率也较高,占全部结核病的5%~30%,死亡率占15%左右,但其受关注程度远不如肺结核[1]。肺结核患者并发肺外结核意味着这类患者的免疫系统无法将结核分枝杆菌控制在肺组织局部,病菌随着血液播散至其他的组织器官并导致病变。笔者通过分析肺结核并发肺外结核住院患者的性别、年龄、并发部位组织等一般临床特征,以及其临床分离株的耐药情况,以增进对肺结核并发肺外结核发生和发展的认识。
资料和方法
一、研究对象
对2013年1月至2015年12月于首都医科大学附属北京胸科医院就诊且临床诊断为肺结核并发肺外结核的住院患者347例进行回顾性分析。其中男性199例,女性148例,年龄范围为1~83岁,中位年龄33(24~52)岁。
二、诊断依据
以世界卫生组织[2]2015年结核病年度报告中关于肺结核与肺外结核归类的描述,以及中华人民共和国卫生和计划生育委员会[3]发布的《WS 196—2017 结核病分类法》为依据,进行肺结核并发肺外结核患者的纳入分析,具体标准如下:(1)将气管、支气管结核及结核性胸膜炎均归为肺结核;(2)粟粒型肺结核(血行播散性肺结核)同时并发肺外结核者不纳入分析。菌阴肺外结核的诊断参照《临床诊疗指南:结核病分册》[4]。
三、 结核分枝杆菌临床分离株的药物敏感性试验(简称“药敏试验”)
347例患者中,进行痰菌培养者的仅有189例患者(男性117例,女性72例),其中70例患者痰菌培养阳性,占37.0%(70/189)。菌阳患者中,男性50例(42.7%, 50/117),女性20例(27.8%, 20/72),差异有统计学意义(χ2=4.28,P=0.039);初治肺结核患者56例,复治肺结核患者14例。对来自70例痰菌培养阳性患者的70株临床分离株进行复苏培养和药敏试验分析。采用绝对浓度法测定临床分离株对药物的敏感性,方法参照《结核病实验室检验规程》[5],将浓度为1 g/L的菌悬液100倍稀释至10-2g/L,吸取100 μl菌液分别接种于含药培养基和对照培养基斜面上,置于37 ℃培养,4周后观察结果。在对照培养基生长旺盛的前提下,低浓度含药培养基菌落生长“+”以上可提示耐药。测定药物包括异烟肼(INH)、利福平(RFP)、乙胺丁醇(EMB)和链霉素(Sm)4种一线抗结核药物,以及卷曲霉素(Cm)、阿米卡星(Am)、氧氟沙星(Ofx)、左氧氟沙星(Lfx)和对氨基水杨酸钠(PAS)5种二线抗结核药物。
四、 相关定义
根据文献[6],临床分离株对以上9种抗结核药物中的某一种药物耐药者定义为单耐药结核病;对一种以上抗结核药物耐药(不包括同时耐INH和RFP)者定义为多耐药结核病;至少同时对INH和RFP耐药者定义为耐多药结核病(MDR-TB)。
五、统计学处理
采用SPSS 21.0软件进行统计学分析,年龄不符合正态分布,采用“中位数(四分位数)[M(Q1~Q3)]”表示,并采用秩和检验;计数资料的比较采用χ2检验,以P<0.05为差异有统计学意义。
结 果
一、性别与肺结核并发不同类型肺外结核的相关性
347例肺结核并发肺外结核患者中,男199例,女148例,男∶女=1.34∶1。肺外结核的累及部位分布情况如表1所示。最为常见的并发类型为骨关节结核(112例,32.3%);其次为淋巴结结核(96例)和结核性脑膜炎(82例),分别占27.7%和23.6%。并发其他类型的肺外结核包括结核性心包炎9例,肠结核8例,泌尿系结核5例,结核性多浆膜炎5例,肾结核2例,脾结核、女性盆腔结核、肝结核、附睾结核和鼻结核各1例。不同性别患者的并发部位分布的差异均无统计学意义(P值均>0.05)。
二、年龄与肺结核并发不同类型肺外结核的相关性
347例肺结核并发肺外结核住院患者的年龄范围为1~83岁,中位年龄33(24~52) 岁(表2)。其中男性发病中位年龄为32(23~54) 岁;女性发病中位年龄为33(24~51) 岁,差异无统计学意义(Z=-0.19,P=0.851)。347例并发不同类型肺外结核的各组患者在年龄分布上比较,差异有统计学意义(χ2=36.25,P=0.000),并且并发淋巴结结核与骨关节结核、结核性脑膜炎及其他类型肺外结核相比较其年龄偏低,在年龄分布上存在差异,且差异均有统计学意义(统计值依次为:Z=-4.75,P=0.000;Z=-2.99,P=0.003;Z=-4.19,P=0.000)。从各个年龄组肺结核并发不同类型肺外结核患者的分布上看,不同年龄组在并发肺外结核的类型构成上存在差异,且差异有统计学意义(χ2=45.40,P=0.000)。并发肺外结核的高发年龄为20~39岁,占比为41.8%(145/347)。
三、耐药类型分析
70例菌阳患者中39例敏感,31例耐药,总耐药率为44.3%(31/70);其中,单耐药率11.4%(8/70),多耐药率2.9%(2/70),耐多药率高达30.0%(21/70)(表3)。70例菌阳患者中,初治菌阳患者的耐多药率为21.4%(12/56),复治菌阳患者的耐多药率为64.3%(9/14)。并发骨关节结核、淋巴结结核和其他类型肺外结核的耐药率分别为41.7%、47.1%和44.8%,差异无统计学意义(χ2=0.123,P=0.94)(表4)。
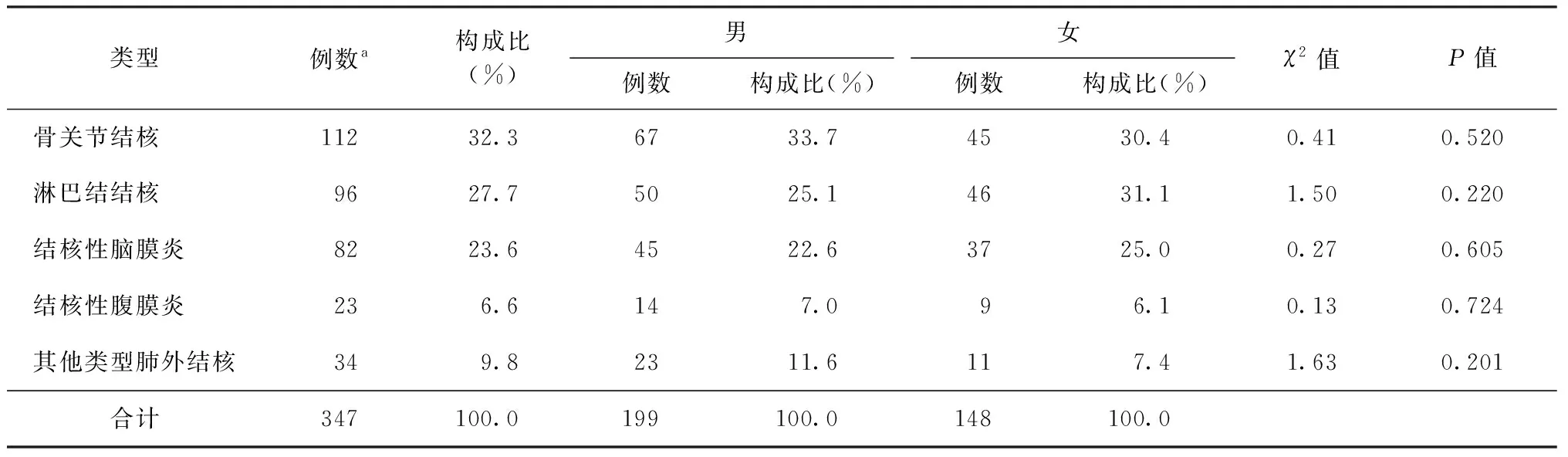
表1 347例肺结核并发不同类型肺外结核患者的性别分布情况
注a:本组347例均为并发1种肺外结核的肺结核患者
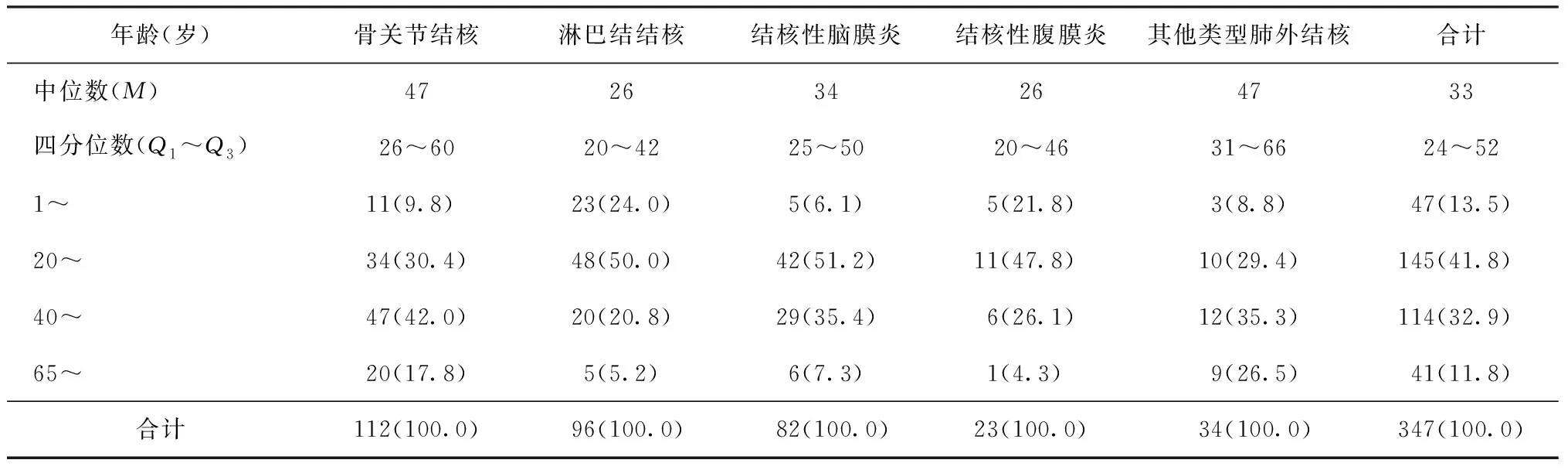
表2 肺结核并发不同类型肺外结核患者的年龄分布情况
注表中括号外数值为“例数”,括号内数值为“构成比(%)”
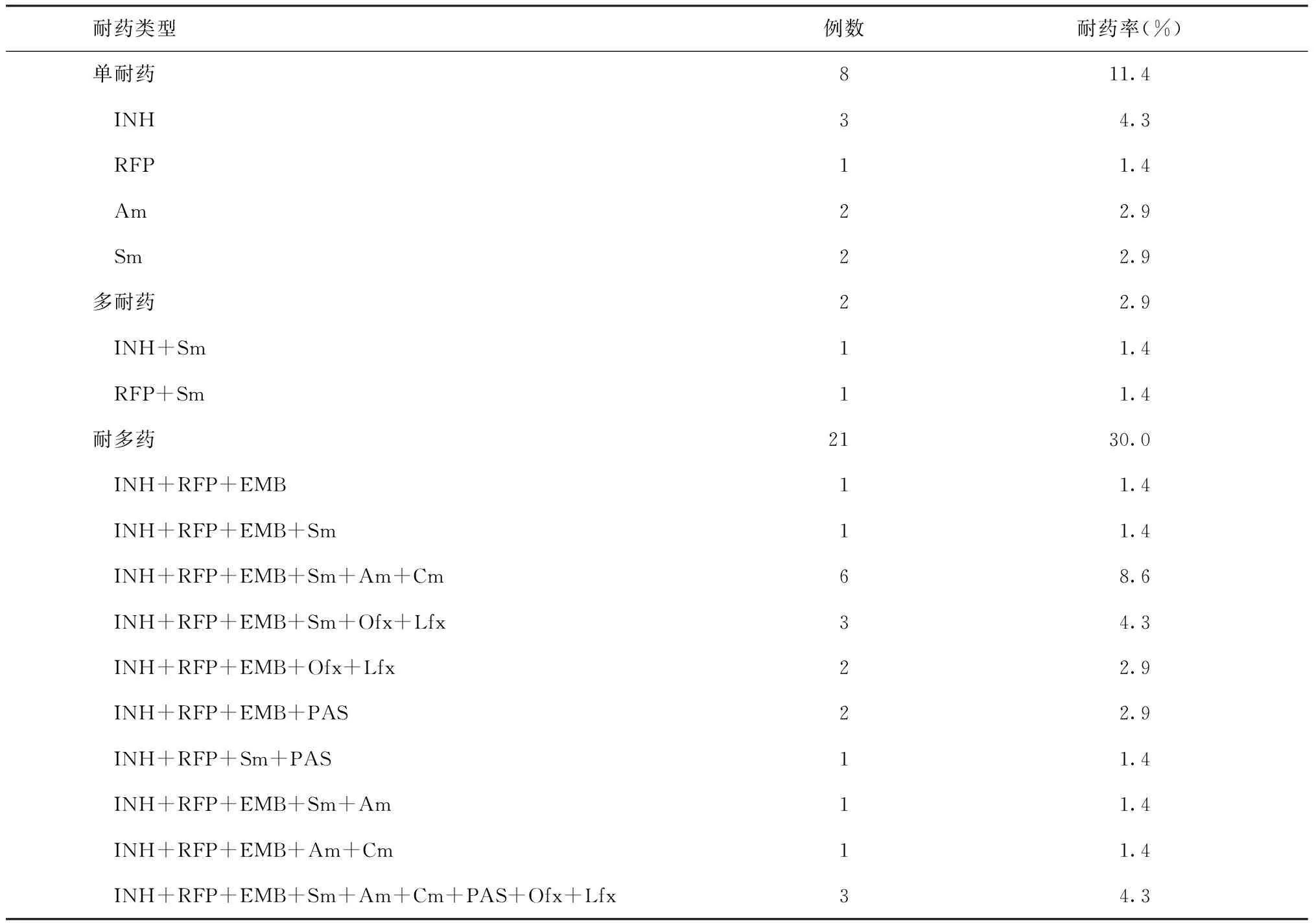
表3 不同耐药类型在70例菌阳肺结核并发肺外结核患者中的分布
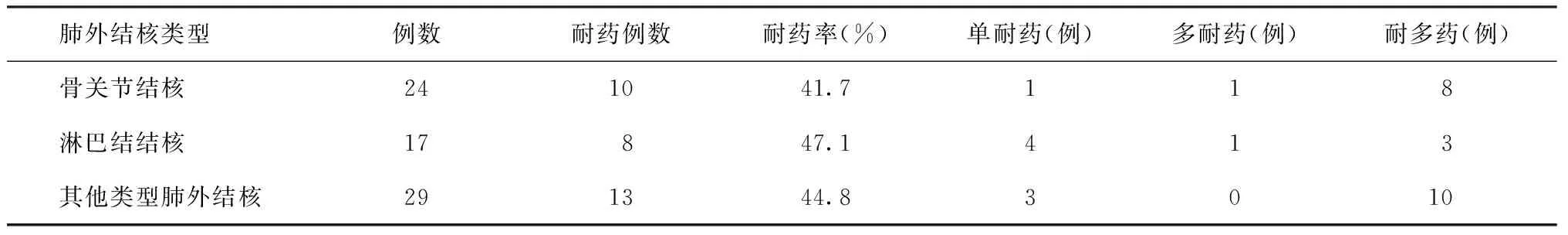
表4 70例肺结核并发不同肺外结核类型间的耐药率比较
讨 论
随着结核病诊断技术的发展及结核病控制管理工作的推进,肺结核的疫情得到了一定程度的控制,然而肺外结核发病率的下降趋势并不明显,甚至还呈现上升的趋势[7]。一般认为,肺外结核是由于感染肺组织的结核分枝杆菌通过血液播散的方式集聚到身体的其他组织而导致的,而肺结核并发肺外结核意味着机体有更多的组织被结核分枝杆菌侵犯,较单一的肺结核具有更高的致残率和致死率[8-9]。肺结核并发肺外结核往往需要内外科联合治疗才能获得最后的治愈,患者的诊疗费用较单纯肺结核的诊疗费用更高,经济负担更重。研究肺结核并发肺外结核的累及部位分布和耐药特点,有利于加深对肺结核并发肺外结核的认识,提高诊疗水平,从而降低患者经济支出。
与来自国外的研究报道稍有不同,本研究中较为常见的肺结核并发肺外结核类型依次为骨关节结核、淋巴结结核和结核性脑膜炎,而国外研究认为除了结核性胸膜炎外,淋巴结结核是最为常见的肺结核并发肺外结核类型[8-10]。这种差异的形成可能与不同研究的分类标准、研究人群及地域有关。本研究中,肺结核并发肺外结核多见于青壮年(20~39岁)患者,占41.8%。并发不同类型肺外结核患者的年龄分布不尽相同,并发淋巴结结核的年龄低于骨关节结核、结核性脑膜炎及其他类型肺外结核的患者。
耐药结核病的治疗是当前结核病控制工作的难题之一。由于肺外结核的发病较为隐匿,并且较难获得培养阳性的临床标本,国内外关于肺结核并发肺外结核患者耐药特点的研究报道较少。本研究中,肺结核并发肺外结核患者的总耐药率为44.3%,与全国结核病耐药基线调查结果(涂阳肺结核总耐药率37.79%)相比[6],肺结核并发肺外结核患者的耐药率高于全国基线调查的涂阳肺结核患者,也高于国内学者报道的肺外结核的耐药率(26.3%)[11]。本研究中,肺结核并发肺外结核患者的耐多药率为30.0%,与全国结核病耐药基线调查结果(涂阳肺结核耐多药率8.32%)相比[6],肺结核并发肺外结核患者的耐多药率高于全国基线调查的涂阳肺结核患者,表明肺结核并发肺外结核的耐药率及耐多药率高。建议临床治疗时,对于肺结核并发肺外结核患者都应尽可能地进行分枝杆菌培养和药敏试验,以指导个体化化疗方案的制定。结合患者的既往结核病病史对耐药结果进行分析,发现初治菌阳患者中的耐多药率为21.4%(12/56),复治菌阳患者的耐多药率为64.3%(9/14),提示有结核病病史的肺结核并发肺外结核患者中复治菌阳患者的耐多药率较初治菌阳患者高,临床治疗过程中需特别重视患者的既往病史,对于治疗效果不佳而又无法及时获得药敏试验结果的患者,需结合其既往病史和用药史采取更合适的治疗方式。本研究显示,肺结核并发骨关节结核、淋巴结结核、结核性脑膜炎等各类肺外结核同样存在对抗结核药物耐药的情况,都有单耐药和耐多药的患者。并发骨关节结核、淋巴结结核、其他类型肺外结核患者的耐药率组间比较差异均无统计学意义,说明此类患者对抗结核药物的耐药与肺外结核并发部位无关。
综上所述,肺结核并发肺外结核的常见并发类型有骨关节结核、淋巴结结核和结核性脑膜炎;肺结核并发肺外结核的总耐药率高,因此在治疗的过程中需要特别重视耐药问题;对于菌阳患者应全面开展药敏试验检测,根据其检测结果及时调整化疗方案,对于菌阴患者则应结合患者的既往结核病病史和用药史,制定适合肺结核并发肺外结核患者的个体化治疗方案。

