氯吡格雷抵抗对冠心病伴糖尿病患者冠脉介入预后的影响
临床上,冠心病是发病率较高的心血管内科疾病,该病发病机制较为复杂,临床多表现为恶心、呕吐、典型胸痛、心力衰竭等,严重影响患者日常生活质量[1]。冠脉介入是治疗冠心病的主要方式,抗血小板药物的氯吡格雷在冠脉介入治疗中发挥着重要作用[2]。大量临床实践证实,冠心病伴糖尿病患者较易发生氯吡格雷抵抗[3]。为探究氯吡格雷抵抗对冠心病伴糖尿病患者冠脉介入预后的影响,本文研究如下:
1 资料与方法
1.1 临床资料
选取2016年1月—2017年1月我院接收的60例冠心病伴糖尿病患者冠脉介入患者,纳入标准:患者均与冠心病伴糖尿病临床诊断标准相吻合[4]。患者均知情,且签订同意书。排除标准:合并严重心肾疾病患者。血小板计数异常、心肌酶异常者。资料不全者。患者入院后第二天抽取空腹肘静脉血,进行血栓弹力图测试,结合血小板抑制率分为两组,对照组25例(血小板抑制率超过50%,氯吡格雷抵抗),其中,男10例,女15例,患者年龄在48~78岁,平均(66.2±3.1)岁;观察组35例(血小板抑制率低于50%,非氯吡格雷抵抗),其中,男20例,女15例,患者年龄在48~84岁,平均(67.2±4.0)岁,两组患者一般资料方面差异无统计学意义(P>0.05)。
1.2 方法
入院前未药物治疗的患者,给予其阿司匹林(生产厂家:江西制药有限责任公司;国药准字:H36020722)联合氯吡格雷(生产厂家:南乐普药业集团;生产批号:H20123116)治疗,第一天阿司匹林300 mg,氯吡格雷300 mg,之后氯吡格雷75 mg,阿司匹林100 mg。入院前已经接受阿司匹林联合氯吡格雷药物治疗的患者,每天给予患者氯吡格雷75 mg,阿司匹林100 mg药物治疗[5]。
1.3 观察指标
比较两组介入治疗指标(靶病变位置、植入支架数、支架长度)以及患者预后情况。
1.4 统计学方法
对本文出现的数据均采用SPSS14.0统计学软件进行检验,计量资料采用t检验,计数资料采用χ2检验,P<0.05,差异有统计学意义。
2 结果
2.1 靶病变位置及植入支架数
观察组与对照组的靶病变位置及植入支架数对比,组间差异无统计学意义(P>0.05)。见表1
2.2 预后情况
观察组心肌梗死、院内不良预后1例,占2.86%,死亡0例,占0.00%,对照组心肌梗死、院内不良预后9例,占36.00%,死亡5例,占20.00%,组间差异具有统计学意义(P<0.05)。
3 讨论
临床上,氯吡格雷是冠心病介入治疗的重要一线药物,抗血小板凝聚作用显著,疗效可靠[6]。但是,对于冠心病合并糖尿病患者来说,氯吡格雷治疗效果不佳。究其原因分析:2型糖尿病患者自身血小板活性明显提升,进而对氯吡格雷受体拮抗剂的敏感性大幅度降低,很容易出现氯吡格雷抵抗问题[7]。观察组心肌梗死、院内不良预后1例,占2.86%,死亡0例,占0.00%,对照组心肌梗死、院内不良预后9例,占36.00%,死亡5例,占20.00%,组间差异具有统计学意义(P<0.05),提示氯吡格雷抵抗会直接影响冠心病合并糖尿病冠脉治疗的安全性与远期预后[8]。相关研究资料证实,氯吡格雷抵抗发生率在4.2%~31%,这对患者预后会产生一定影响[9]。迄今为止,氯吡格雷抵抗的发病机制尚未安全清楚,在治疗依从性良好的基础上,氯吡格雷抵抗可能与患者遗传因素、氯吡格雷剂量、氯吡格雷吸收与生物转化、药物相互作用、血小板生物学特性有直接关系[10]。相关研究资料明确指出,对于冠心病合并糖尿病患者来说,非氯吡格雷抵抗组的高密度脂蛋白胆固醇水平、空腹血糖水平以及超敏C-反应蛋白水平显著优于氯吡格雷抵抗组,血糖水平异常升高会在一定程度上增强血小板活性,而超敏C-反应蛋白水平上升,又是导致氯吡格雷治疗敏感性降低以及血小板异常激活的重要因素,在炎性因子的作用下患者血糖水平会发生显著改变,高密度脂蛋白胆固醇水平也会随着下降[11-12]。
综上所述,氯吡格雷抵抗对冠心病伴糖尿病患者冠脉介入预后的影响不利,故而,及早识别氯吡格雷抵抗并正确处理具有重要的临床意义。
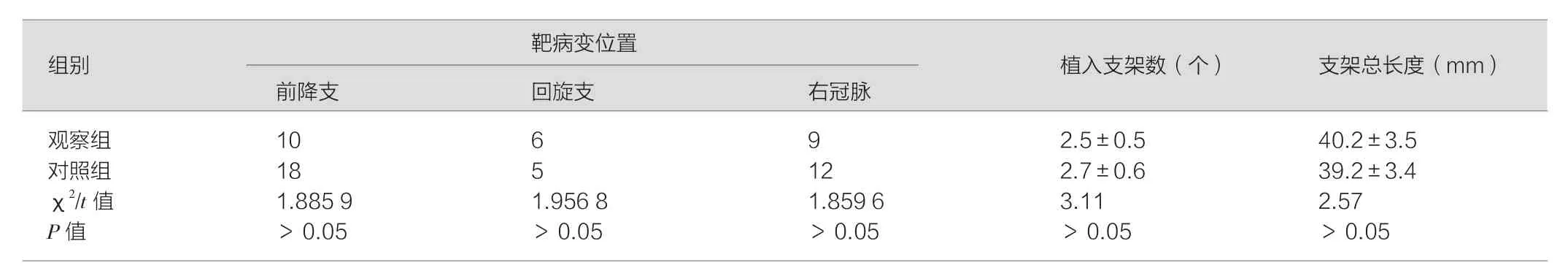
表1 两组患者的靶病变位置及植入支架数对比

