上海市杨浦区50岁以上居民甲状腺结节与中心性肥胖及内脏脂肪指数的相关性
张玄娥, 王 博, 顾 蕾, 唐 键, 唐文佳, 周尊海
(同济大学附属杨浦医院内分泌科,上海 200090)
甲状腺结节和肥胖,尤其中心性肥胖,是中老年人的常见疾病。甲状腺结节的患病率随年龄增加而升高。研究[1-2]提示肥胖是甲状腺结节的危险因素,中心性肥胖人群中甲状腺结节患病率可能升高[3]。内脏脂肪沉积是中心性肥胖患者合并心脑血管疾病的重要危险因素。关于甲状腺结节与中心性肥胖患者内脏脂肪异常的相关性研究较少。2010年,Amato等[4]发现内脏脂肪指数(visceral adiposity index, VAI)与MRI测量的内脏脂肪分布密切相关,因而提出以VAI作为评价肥胖患者内脏脂肪含量的替代指标[5]。本研究在上海杨浦社区居民抽样流行病学调查基础上,评估50岁以上中老年人群不同性别中心性肥胖与甲状腺结节患病率的差异,探讨VAI水平高低与甲状腺结节患病风险的关系。
1 资料与方法
1.1 一般资料
同济大学附属杨浦医院于2014年5月—2015年4月选取上海市杨浦区(定海、殷行、江浦、长白、波阳等社区)进行流行病学调查,以年龄>50岁的人群为研究对象。排除1年内受过严重创伤、重大手术,严重肝肾功能不全、恶性肿瘤者,排除既往有甲状腺疾病史及口服降脂药患者,筛除资料不完善病例,本研究最终入选调查者2220例,根据受访者性别及甲状腺彩超检查是否存在甲状腺结节情况进行分组(无甲状腺结节组、甲状腺结节组)。所有受访者均同意参加本调查,并签署知情同意书。
1.2 调查方法
由经培训合格调查员记录受访者基本信息及资料,包括姓名、性别、年龄、职业、电话、地址、烟酒嗜好等,以及是否有甲状腺疾病、高血压、糖尿病、药物使用等病史。测量身高、体质量,计算体质量指数(body mass index, BMI)。BMI=体质量(kg)/身高2(m2)。受试者直立,两臂自然下垂,卷尺沿髂前上嵴和第12肋下缘连线的中点环绕腰部1周测量腰围(waist circumference, WC);测量血压: 受试者休息10min后,取坐位,肘部置于心脏同一水平,测量右上臂SBP和DBP,测量2次取平均值。
1.3 检验方法及仪器设备
受试者均隔夜禁食10h以上,于上午7:00~9:00空腹抽取静脉血离心(离心半径8cm,5000r/min,离心10min),留取血清,测定空腹血糖(fasting blood glucose, FPG)、三酰甘油(triglyceride, TG)、总胆固醇(total cholesterol, TC)、高密度脂蛋白胆固醇(high density lipoprotein-cholesterol, HDL-C)、低密度脂蛋白胆固醇(low density lipoprotein-cholesterol, LDL-C)。行口服馒头餐试验,进食100g馒头餐后2h抽静脉血,测定餐后2h血糖(2h PG)。血糖、血脂采用Beckman coulter AU5821-ANLI全自动生化分析仪(贝克曼库尔特有限公司)检测。
1.4 甲状腺彩超检查
甲状腺彩超检查由两名有经验的B超专业技师共同检测(彩超仪sonositemicromaxx,探头型号L38/1~5MHz transducer,索诺声有限公司)。若出现诊断不明确情况,由两名医师共同商议确定,检测甲状腺结节的发生情况。
1.5 诊断标准
1.5.1 肥胖及超重判定 判定标准参照2006年《中国成人超重和肥胖症预防控制指南》标准[6],BMI<23.9kg/m2为正常,24.0~27.9kg/m2为超重,≥28.0kg/m2为肥胖。
1.5.2 中心性肥胖标准 依据中华人民共和国卫生行业标准《成人体重判定》(WS/T 428-2013)[7]判断中心型肥胖。腰围男性≥90cm,女性≥85cm诊断为中心性肥胖。
1.5.3 高血压标准 参照中国高血压防治指南[8],在未服用抗高血压药物情况下血压≥140/90mmHg(1mmHg=0.133kPa)、既往有高血压史或正服用抗高血压药物。
1.5.4 糖代谢异常标准 根据世界卫生组织1999年糖代谢异常分类标准: FPG≥6.1mmol/L,或2h PG≥7.8mmol/L,或既往有糖尿病史。
1.5.5 血脂异常判断标准 据2016年《中国成人血脂异常防治指南》[9]: TG>1.70mmol/L和/或TC≥5.2mmol/L,和/或LDL-C≥3.4mmol/L,和/或HDL-C: <1.0mmol/L诊断为血脂异常。
1.6 内脏脂肪指数 VAI是在人体测量WC和BMI基础上,结合脂代谢指标(TG、HDL-C),综合评估内脏脂肪分布。其是与性别相关的评价内脏脂肪功能的指标。具体计算公式如下[4]。
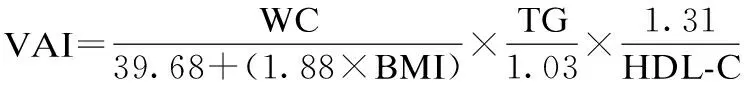

1.7 统计学处理
2 结 果
2.1 临床资料和实验室指标
2220例社区居民平均年龄(66.35±8.30)岁,检出甲状腺结节1169例,甲状腺结节患病率为52.65%,女性甲状腺结节患病率高于男性(女性56.29%vs男性44.54%,P<0.001)。按性别分组比较,BMI、DBP、FPG、2h PG、TC、LDL-C在有无甲状腺结节组间差异均无统计学意义(P>0.05)。甲状腺结节组平均年龄、WC、TG在男、女两性中均大于非甲状腺结节组,HDL-C在甲状腺结节组降低(均P<0.05)。女性甲状腺结节组SBP较无甲状腺结节组升高,差异具有统计学意义(P<0.05),见表1。

表1 甲状腺结节组与无甲状腺结节组临床资料及实验室检查指标比较Tab.1 Comparison of clinical data and laboratory examination indexes between groups with and without thyroid nodules
与无甲状腺结节组比较,*P<0.05,#P<0.01
2.2 中心性肥胖与甲状腺结节患病率的关系
2.2.1 甲状腺结节与中心性肥胖及VAI的关系 不论在男性或女性中,甲状腺结节组中心性肥胖比例均较无甲状腺结节组升高(P均<0.05);甲状腺结节组VAI较无甲状腺结节组升高(均P<0.05),见表1。
2.2.2 中心性肥胖与甲状腺结节患病率及VAI的关系 受访者按性别分组,10岁为1个年龄段分层。不论男性或女性,各年龄段中心性肥胖组甲状腺结节患病率均升高,各年龄段差异无统计学意义(P>0.05),但从总体上讲,男性、女性人群中心性肥胖组甲状腺结节患病率均较无中心性肥胖组升高(均P<0.05),见表2。VAI在男性中心性肥胖组(中位数1.88,四分位数间距1.35)高于非中心性肥胖组(中位数1.40,四分位数间距1.20),差异有统计学意义(P<0.01);女性中心性肥胖组(中位数2.48,四分位数间距1.85)高于非中心性肥胖组(中位数1.68,四分位数间距1.46),差异有统计学意义(均P<0.01)。
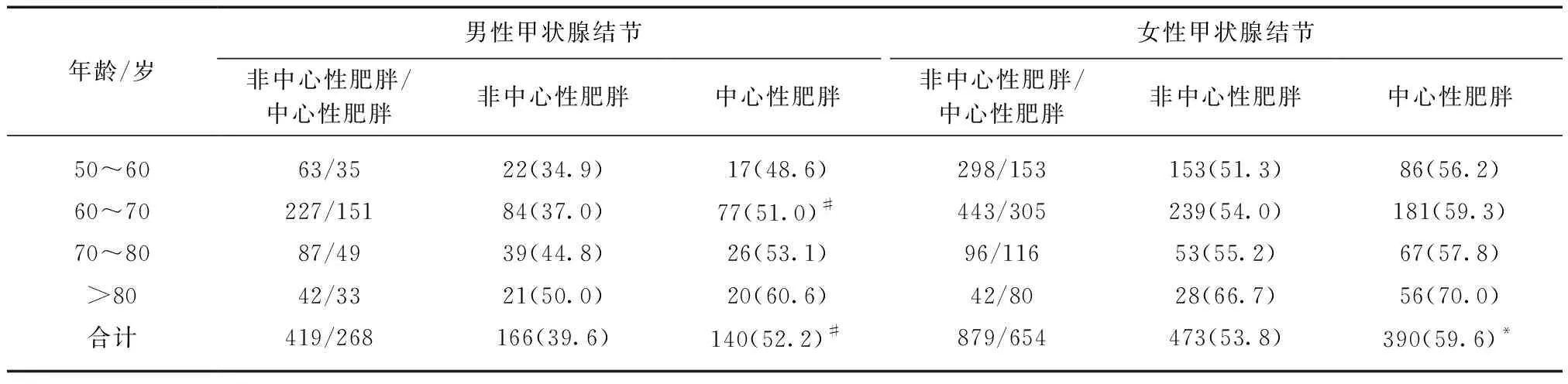
表2 各年龄组中心性肥胖与甲状腺结节患病率的关系Tab.2 Relationship between visceral obesity and the prevalence of thyroid nodules in different age group [n(%)]
与非中心性肥胖组比较,*P<0.05,#P<0.01
2.3 甲状腺结节患病率多因素Logistic回归分析
以是否发生甲状腺结节为因变量(否=0,是=1),以年龄、中心性肥胖(非中心性肥胖=0,中心性肥胖=1)、高血压(否=0,是=1)、糖代谢异常(否=0,是=1)、血脂异常(否=0,是=1)为自变量行多因素Logistic回归分析,运用进入法,变量入选水准为0.05,剔除水准为0.10,最终性别、年龄、血脂异常、中心性肥胖进入回归方程,为甲状腺结节发生的影响因素(P<0.01),见表3(模型1)。

表3 甲状腺结节影响因素多因素非条件Logistic回归分析Tab.3 Multivariate unconditional Logistic regression analysis of influencing factors for the thyroid nodules
VAI Q1~VAI Q4: 内脏脂肪指数,Q1~Q4四分位间距
2.4 VAI对甲状腺结节患病风险的影响
按照VAI四分位数分组,由低到高分别为Q1~Q4组,以4个亚组为自变量,是否发生甲状腺结节为因变量进行Logistic回归分析,在校正了性别、年龄、高血压、糖耐量异常、血脂异常等因素后,结果显示: 以Q1为对照组(<1.21),随着VAI的升高,甲状腺结节患病风险增加。Q2(1.21~1.84)、Q3(1.84~2.82)、Q4(≥2.82)组发生甲状腺结节的OR值呈递增趋势,分别为1.398(95%CI: 1.099~1.778)、1.402(95%CI: 1.093~1.799)、1.718(95%CI: 1.319~2.238),差异具有统计学意义(均P<0.01),见表3(模型2)。
3 讨 论
近年来,甲状腺结节与肥胖之间的关系引起越来越多学者的关注。中心型肥胖是代谢综合症的重要组分,是心血管疾病的危险因素之一。既往研究[10]发现,肥胖患者甲状腺结节患病率升高,本研究证实,在年龄>50岁的中老年人,甲状腺结节人群中心性肥胖患病率增加。Logistic回归分析发现,增龄、女性、血脂异常和中心性肥胖是中老年人甲状腺结节发生的独立危险因素。中心性肥胖者甲状腺结节患病风险是非中心性肥胖者1.26倍,提示中心型肥胖对甲状腺结节发生具有一定的影响。
VAI综合了WC、BMI、TG、HDL-C等指标,是间接反映内脏脂肪功能和胰岛素抵抗的新型体脂描述指标[4]。此外,VAI较传统的体脂指标BMI、WC等,可以反映一些非典型的危险因素,如脂肪细胞因子、游离脂肪酸水平的变化,故VAI是一个反映脂肪分布和功能的有价值评价指数。本研究提示,中心性肥胖患者VAI较非中心性肥胖组升高,提示其内脏脂肪含量增多。而中心性肥胖患者甲状腺结节患病率亦明显增加,且随着VAI四分位数的增加,甲状腺结节的患病风险逐渐升高。VAI的Q4分位(≥2.82)发生甲状腺结节的风险是Q1分位(<1.21)的1.72倍,提示中心性肥胖患者甲状腺结节患病率增高可能与内脏脂肪含量增多有关。
本研究中老年女性甲状腺结节患病率明显高于男性,与既往研究结论一致。性别在甲状腺结节影响因素方面的差异在众多研究中可见报道,Ju-Yeon等[10]对7763名健康体检韩国人群的研究发现,女性人群身高<160cm和体质量≥60kg是甲状腺结节发生的独立危险因素。Xu等[1]对中国人群研究发现身高、体质量、BMI和体表面积与甲状腺结节发病风险在女性人群中尤为明显。有学者认为女性甲状腺结节增加与雌激素水平相关。雌激素与其受体结合后增加了下丘脑促甲状腺素释放激素(thyrotropin releasing hormone, TRH)和垂体促甲状腺素(thyroid stimulating hormone, TSH)的合成与分泌,提高了TSH对TRH的反应性[11]。性激素水平的不同,可能造成男女两性甲状腺结节患病率差异。年龄是影响男女两性甲状腺结节患病率的共同因素,随着年龄增加,甲状腺结节患病率逐渐升高。绝经后女性雌激素水平下降,其体脂肪分布逐渐向腹腔内聚集,导致胰岛素敏感性降低,出现胰岛素抵抗(insulin resistance, IR)。
目前认为,中心性肥胖人群中甲状腺结节患病率升高,可能与胰岛素抵抗相关。中心性肥胖患者常合并IR,IR与糖尿病、高血压及代谢综合征密切相关。目前“下丘脑-垂体-甲状腺-脂肪组织平衡”假说可能解释其机制: 中心性肥胖者体内脂肪组织分泌更多蛋白质类激素,如瘦素,瘦素负反馈调节甲状腺激素水平[12],影响下丘脑TRH的表达,使TSH水平升高,促进甲状腺组织增殖[13]。本研究发现,中心性肥胖人群VAI升高,且VAI与甲状腺患病率呈正相关,提示内脏脂肪分布异常可能与甲状腺结节形成相关。脂肪过多沉积可引起自身炎症反应増加,炎症因子如TNF-α、IL-6、MCP-1等过度表达。炎症介质可能参与甲状腺结节的产生。如TNF-α可介导炎症、胰岛素抵抗,同时其参与自身免疫性甲状腺疾病进程[14],可能与甲状腺结节形成相关。
近年来,研究[15-16]提示,甲状腺结节与代谢综合征密切相关。本研究中,甲状腺结节组较无甲状腺结节组SBP、TG升高,HDL-C降低,血脂异常为甲状腺结节的危险因素。中心性肥胖、高血压、脂代谢异常均为代谢综合征组分,IR可能是联系甲状腺结节和代谢综合征的中心环节。甲状腺是否也是IR的靶器官之一,二者关系值得进一步探讨。
本研究发现甲状腺结节与中心性肥胖、VAI密切相关,中心型肥胖、内脏脂肪功能紊乱可能参与甲状腺结节形成。不足之处在于,本研究是基于人群的横断面调查,且未检测甲状腺功能指标,无法对甲状腺结节的功能变化作进一步分析。但本次研究提示: 临床工作中应关注肥胖尤其中心性肥胖人群甲状腺结节发生情况,必要时定期进行甲状腺彩超检查,明确甲状腺结节功能、状态,便于及时诊断、治疗。

