倾向性评分匹配法评价非ST段抬高型急性冠状动脉综合征介入治疗与保守治疗效果
夏 芳, 石一夫,梁 洁, 韩荣丽,薛红梅, 赵 岚,张 焱, 欧阳强
急性冠状动脉综合征(ACS)临床类型包括ST段抬高型心肌梗死(STEMI)、非 STEMI(NSTEMI)和不稳定型心绞痛(UA),后两者又称非ST段抬高型急性冠状动脉综合征(NSTE-ACS)。STEMI患者尽早首选经皮冠状动脉介入治疗(PCI)可早期开通闭塞的冠状动脉、缩小心肌梗死面积、提高生存率[1-2],但对NSTE-ACS患者是否常规行早期PCI始终是临床争论焦点。一项老年人NSTE-ACS随机对照研究发现,早期微创介入诊治组患者病死率、心肌梗死发生率和再住院率与保守治疗组相比,差异无统计学意义[3]。 Arora 等[4]最近研究发现,早期 PCI可降低NSTEMI患者早期(28 d)病死率,但并未降低1年病死率。上述预后差异的因素很多,患者年龄、心功能状态、是否伴发其它全身疾病、心绞痛发作次数等均可影响治疗选择及预后转归。本研究采用倾向性评分匹配(propensity score matching,PSM)法客观评价早期PCI是否影响NSTE-ACS患者再次发生急性冠状动脉事件及预后,旨在控制影响临床医师治疗的选择偏倚和可能存在的混杂因素。
1 材料与方法
1.1 临床资料
收集2006年10月至2010年1月收治的NSTEACS患者。纳入标准:①根据加拿大心血管协会(CSS)心绞痛分级[5]和《2015 年欧洲心脏病学会NSTE-ACS 管理指南》[6],长时间(>20 min)静息性心绞痛;②新发心绞痛,表现为自发性心绞痛或劳力型心绞痛(CSSⅡ/Ⅲ级);③既往稳定性心绞痛最近1个月内症状加重,且具有至少CSSⅢ级特点(恶化性心绞痛);④典型胸痛特征为胸骨后压榨性疼痛,并向左上臂、颈或颌放射,可以是间隙性或持续性。排除标准:①心肌梗死后心绞痛;②既往接受过血管成形术;③过去6个月内接受过早期心脏直视手术;④年龄>75岁;⑤伴发恶性肿瘤,预期寿命<6个月。
1.2 急性冠状动脉事件发生后治疗选择
根据患者心绞痛疼痛程度、发作次数、持续时间,心肌梗死标记物,动态心电图变化,以及是否伴有其它高危因素如高血压、高血压脂和糖尿病等,综合考虑治疗方案。分为PCI组和保守治疗组,PCI组患者接受股动脉入路支架植入术,术前口服阿司匹林100~300 mg和氯吡格雷600 mg,术中抗凝、抗血小板处理,术后口服阿司匹林100 mg/d和氯吡格雷75 mg/d至少1年;保守治疗组患者接受辅助吸氧、抗心肌缺血治疗(硝酸甘油、β-受体阻滞剂、钙通道阻滞剂、血管紧张素转化酶抑制剂类药物等)、抗血小板治疗(如果症状持续加重,肌钙蛋白超过正常上限3倍,心电图存在典型心肌梗死动态变化,则转为 PCI组)[7]。
1.3 随访和研究终点
术后心内科门诊、电话、信件随访1年,观察是否发生急性冠状动脉终点事件。终点事件定义为心源性死亡、发生STEMI、心绞痛再发作、严重心力衰竭。
1.4 统计学分析
采用SPSS 22和R2.15.3软件作统计学分析。连续变量用均数±标准差(±s)表示,对符合正态分布变量者用Student t检验,对不符合者用Mann-Whitney U检验。计数资料以百分率表示,组间比较用χ2检验或Fisher精确检验;Kaplan-Meier法评估两组患者急性冠状动脉终点事件概率,组间比较用Log-rank检验,Cox比例风险模型评估再次发生急性冠状动脉事件危险因素。PSM法均衡两组患者临床基线资料:Logistic回归法评估患者分别纳入两组处理的可能性,设定PCI组=1,保守治疗组=0;纳入回归模型变量,包括性别、年龄、吸烟史、高血压史、高血脂史、糖尿病史、心房颤动史、心力衰竭史、心绞痛发作史、左心室射血分数(LVEF)下降、内生肌酐清除率(CCr)、心肌肌钙蛋白(cTnI)、心电图 ST段改变和冠状动脉多支病变;1︰1最邻近匹配法[8]计算出每例患者倾向性评分值。为防止每对匹配个体差别过大,采用卡钳匹配,限定倾向性评分对数标准偏差为0.20[9]。P<0.05为差异有统计学意义。
2 结果
最终入选408例患者,其中PCI组131例,保守治疗组277例;男305例(74.7%),女 103例(25.3%);平均年龄(65.4±9.2)岁。与保守治疗组相比,PCI组有更多高血压史(P=0.021)、高血脂史(P=0.031)、糖尿病史(P=0.001)、心绞痛发作史(P=0.044)、CCr降低(P=0.009)、cTnI升高(P=0.007)、心电图ST段改变(P=0.017)患者。PSM法评价后成功匹配两组108对患者,匹配后所有变量差异均无统计学意义(表 1)。
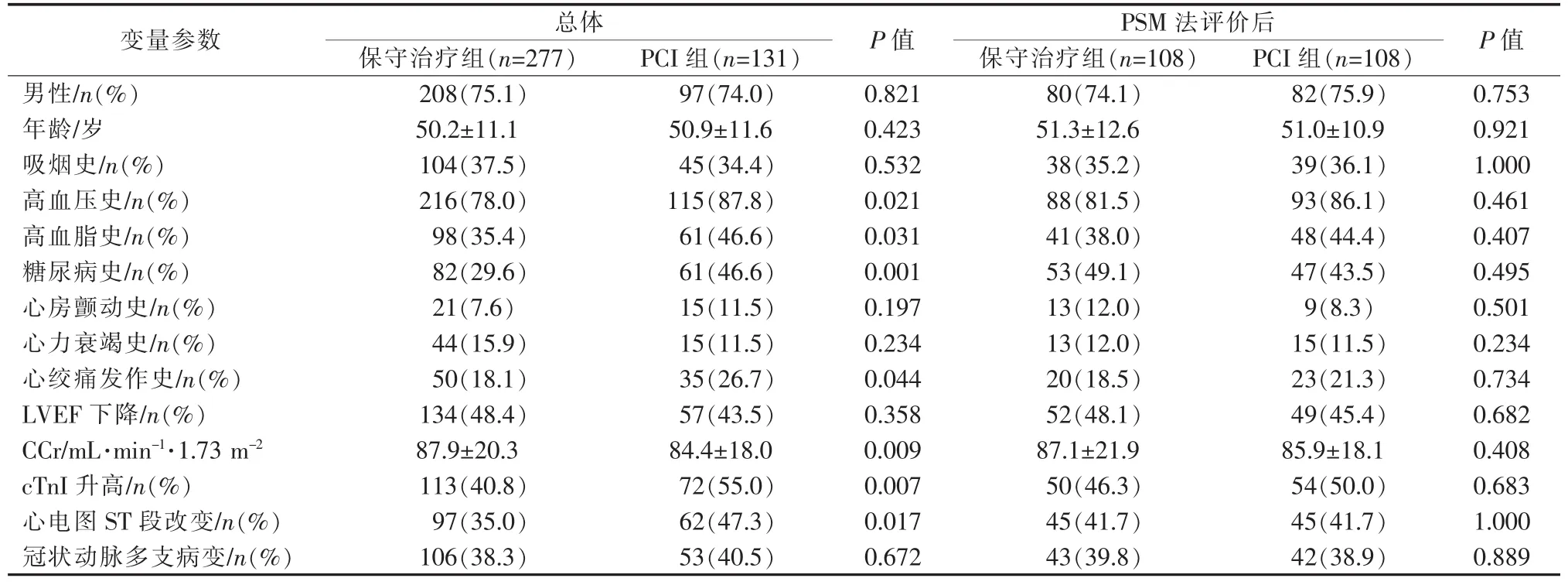
表1 两组患者临床基线资料比较
总体评价显示,PCI组、保守治疗组术后1年内发生急性冠状动脉终点事件风险概率分别为17.6%(23/131)、26.4%(73/277),差异有统计学意义(Logrank 检验,P=0.043);PSM 法评价显示,PCI组、保守治疗组术后1年内发生急性冠状动脉终点事件风险概率分别为 17.6%(19/108)、37.0%(40/108),差异有显著统计学意义(Log-rank检验,P<0.001)(图 1)。
总体分析过程中将所有变量作逐一单因素分析,结果发现男性、吸烟史、高血压史、高血脂史、糖尿病史、心房颤动史、CCr下降、cTnI升高、心电图ST段改变、冠状动脉多支病变、PCI是影响NSTEACS患者急性冠状动脉终点事件发生的影响因素(P<0.05);将单因素分析存在统计学差异的变量作Cox比例风险模型多因素分析,发现男性、吸烟史、糖尿病史、心房颤动史、CCr下降、cTnI升高、冠状动脉多支病变是影响NSTE-ACS患者急性冠状动脉终点事件发生的独立危险因素(表2)。
PSM匹配后对216例患者作以上步骤分析,提示糖尿病史、心房颤动史、CCr下降、cTnI升高、冠状动脉多支病变、PCI是影响PSM后NSTE-ACS患者急性冠状动脉终点事件发生的独立因素(表3)。
3 讨论
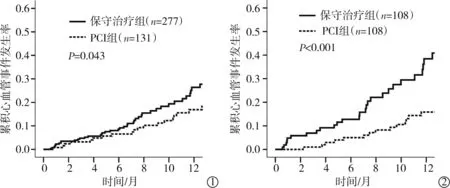
图1 PSM评价前后PCI组和保守治疗组比较
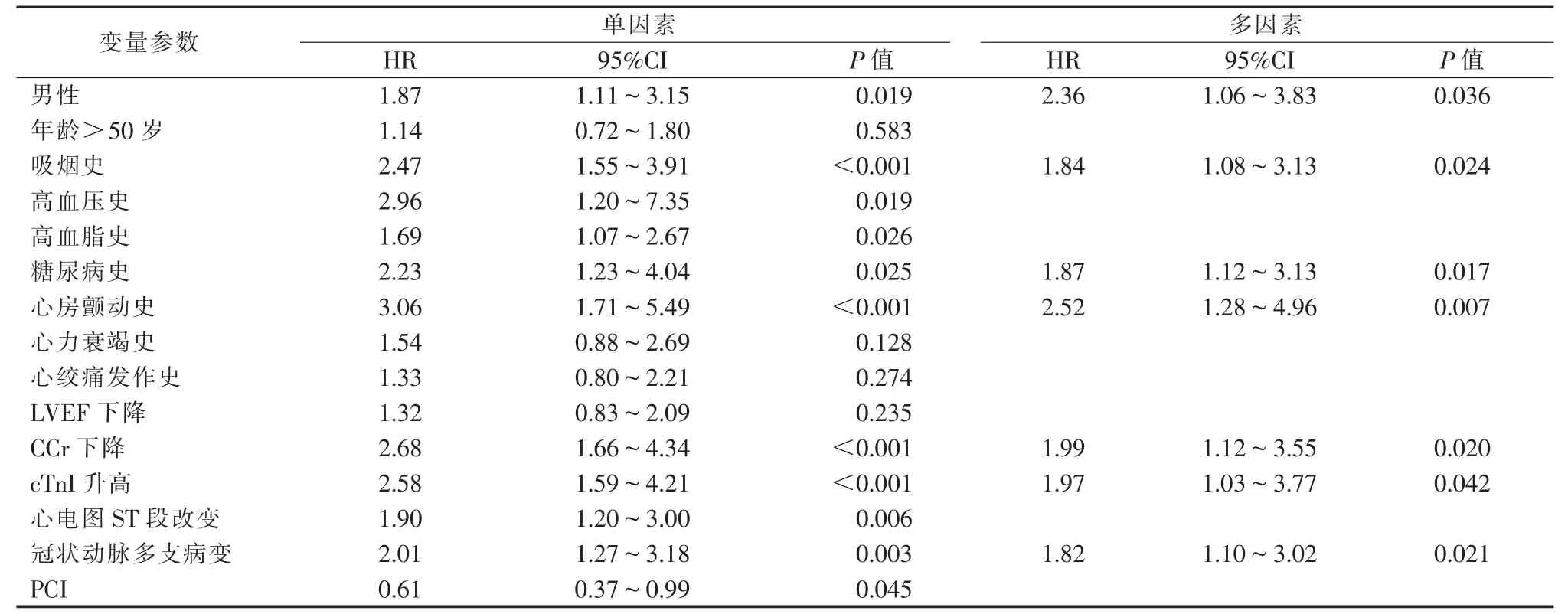
表2 总体样本Cox比例风险模型分析 n=408

表3 PSM评价后Cox比例风险模型分析 n=216
NSTE-ACS患者早期PCI术是否会减少急性冠状动脉事件再发生率及其相关性死亡,目前仍存争议。原因在于各医疗中心入选患者基线资料不同,PCI组患者临床症状可能更严重,心肌梗死标志物和心电图可能存在更多异常,造成临床医师选择偏倚。本研究引入PSM统计学方法,以均衡这些偏差和混杂因素的影响。PSM是指特定观察对象在特定协变量条件下,接受某种处理的可能性。它可将多个协变量综合为一变量-倾向性评分,通过直接平衡两组倾向性评分达到有效均衡混杂因素分布的目的;倾向评分值调整后,除了处理因素和结局变量分布差异外,其它协变量都均衡可比,达到类似“随机分配数据”效果。本研究两组患者临床基线资料存在差异,PCI组有更多高血压史、高血脂史、糖尿病史、心绞痛发作史、CCr下降、cTnI升高、心电图ST段动态改变患者,所以临床上也倾向对这部分患者行早期PCI治疗,而PSM匹配后两组患者中存在的选择偏倚消失。
本研究在总体分析中通过Kaplan-Meier法评估两组患者发生急性冠状动脉终点事件概率,Log-rank检验提示差异有统计学意义(P=0.043,图1①),但多因素Cox回归模型校正变量参数高血压史、高血脂史、糖尿病史、心绞痛发作史、CCr、cTnI、心电图ST段动态变化后,PCI未显示出统计学差异(表2);PSM匹配后两组患者临床基线资料相似,但差异仍有统计学意义(P<0.001,图1②),经多因素Cox回归模型校正后PCI仍为防止NSTE-ACS患者再次发生急性冠状动脉事件的保护因素(HR=0.43,P=0.001)(表 3)。
本研究还发现,不管是总体分析或是PSM匹配后NSTE-ACS患者糖尿病史、心房颤动史、CCr、cTnI、心电图ST段动态变化,均为影响急性冠状动脉事件再次发生的危险因素。糖尿病患者更可能出现血管粥样斑块,可能与长期血糖升高造成的靶器官损害,存在心功能损害和肾损害,导致CCr降低、LVEF下降有关,这与本中心之前研究结果一致[10]。心房颤动对冠心病患者急性冠状动脉事件发生也有影响。心房颤动患者血小板活性增加,40%以上患者可能存在阿司匹林抵抗,从而导致包括心肌梗死在内的急性冠状动脉事件增多。心房颤动患者心肌梗死增加也可能与心有效输出量降低、心室反应增加,导致心肌供养相对不足、cTnI释放有关[11]。本研究结果也证实,校正其它因素后,心房颤动患者再发急性冠状动脉事件风险增高。
UA、NSTEMI病因和临床表现相似,主要由不稳定性动脉粥样硬化斑块所致相关动脉不完全闭塞性血栓引起[12]。两者主要不同表现在于缺血是否严重到有足够量心肌损害,以致能够检测到心肌损害标记物cTnI。cTnI浓度在正常上限范围内,一般将ACS患者诊断为UA可能性大,而其浓度超过正常范围时则诊断为NSTEMI。NSTEMI患者心电图上往往出现ST段或T波变化,但UA患者可能不出现或只出现短暂ST段变化。缺血性胸痛症状发作后数小时,即可在血液中检测到cTnI,借此可鉴别UA与NSTEMI。UA患者血液中一般检测不到cTnI,而NSTEMI患者cTnI阳性率高,并伴有心电图动态变化。因此,仅靠临床表现不能鉴别UA/NSTEMI患者,大多是事后判断。一项英国心脏基金会UA随机干预试验(RITA)3研究对cTnI升高的亚组分析表明,早期介入治疗后6个月心血管事件(死亡、心肌梗死、因ACS再次住院)发生率较保守治疗组下降40%,因此认为对cTnI升高的NSTEACS患者应及早介入治疗[13]。
NSTE-ACS远期预后差,患者出院后应注意预防心肌再缺血和急性坏死,同时纠正所有促进动脉粥样硬化的危险因素,积极控制高血压、高血糖、高血脂并戒烟。需要继续服用阿司匹林、氯吡格雷和β受体阻断药等。
本研究存在不足:①保守治疗组患者冠状动脉病变支数检测更多依赖于冠状动脉CTA,与心血管DSA造影检测可能存在一些误差;②PSM要求尽可能纳入所有可能的混杂因素,且未在方案设计阶段行随机化,故无法消除潜在的混杂因素影响。

