半月板损伤膝关节镜术后疼痛程度及影响因素分析*
刘 莉,谢国省,李鹏程,李 箭,宁 宁
四川大学华西医院 骨科(成都 610041)
关节镜手术因其创伤小、康复快及并发症少等优势,近年来已迅速发展成为骨科最常见手术之一[1]。膝关节镜手术是开展最早、最成熟的关节镜手术之一,能有效地改善膝关节疼痛、关节功能及生活质量[2-3]。疼痛既是膝关节镜最常见的手术指征之一,也是膝关节镜术后最常见的并发症之一,术后疼痛不仅使患者关节功能康复延迟,还影响患者日常生活及降低对手术的满意度[4]。然而,目前大多数研究主要是从关节功能方面来评估膝关节镜手术的疗效,而术后疼痛程度及危险因素容易被忽视[5]。半月板损伤是最常见的膝关节镜手术指征之一,本研究旨在分析半月板损伤患者膝关节镜术后急、慢性疼痛程度,并探索其潜在危险因素,以期为深入研究半月板损伤膝关节镜术后疼痛管理提供参考依据。
1 资料与方法
1.1 临床资料
2014年1月至2015年6月,以四川大学华西医院运动医学中心收治的拟行膝关节镜手术的患者为评估对象,纳入标准包括:1)诊断为半月板损伤,拟行膝关节镜下半月板部分切除或缝合术;2)18岁以上;3)术前麻醉风险评估(ASA)<3分;4)具有良好的依从性及判断力,能理解并签署知情同意书。排除标准:1)除半月板损伤外,膝关节还存在其他合并损伤(如关节软骨或韧带损伤等);2)既往有膝关节手术史或在随访期内再次行膝关节手术;3)长期滥用酒精或其他药物,如强的松、阿片类药物等;4)有其他合并症(如肿瘤)或特殊状态(如怀孕)等。
1.2 关节镜手术
所有患者均由同一资深麻醉医师对其进行术前ASA,并采用相同的麻醉方案实施椎管内,随后由同一医疗组医师完成膝关节镜手术。两组患者术后均遵循相似的镇痛方案(塞来昔布200 mg q12 h)及关节镜术后康复方案(包括循序渐进的直腿抬高、屈伸锻炼及负重等训练等)。
1.3 评价指标及方法
记录患者一般资料,包括年龄、性别、ASA分级、体重指数(BMI)、手术侧别及类型(半月板部分切除/缝合)等。在术前24 h、术后4 d及术后1年这3个时间点,利用数字化模拟评分法(numerous rating scale,NRS)对患者膝关节静息痛及行走痛的程度进行评估;利用Lysholm评分量表对膝关节功能进行评估。
1.4 统计学方法
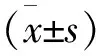
2 结果
2.1 患者一般情况
根据选择标准,本研究最初纳入192例患者,但随访过程中有25例(13.02%)患者失访。共167例患者纳入最终统计分析,平均年龄为(34.68±10.71)岁,平均BMI为(23.25±4.08)kg/m2。失访人群与最终纳入人群一般情况比较,差异无统计学意义(P>0.05)(表1)。

表1 患者一般情况(n=167)
2.2 膝关节镜术后关节疼痛及功能
与术前相比,膝关节镜术后患者膝关节静息痛和行走痛NRS评分均逐渐降低。术后4 d静息NRS虽较术前有所降低,但差异无统计学意义(P>0.05),术后1年静息痛NRS进一步降低,明显低于术前及术后4 d(P<0.05);术前、术后4 d及术后1年中重度静息痛(NRS≥4分)发生率分别为43.71%、36.53%及2.99%,术后1年中重度静息痛发生率明显低于术前及术后4 d(P<0.05)。术后4 d行走痛NRS较术前明显降低(P<0.05),术后1年行走痛NRS进一步降低,且明显低于术前及术后4 d(P<0.05);术前、术后4 d及术后1年中重度行走痛发生率分别为71.26%、61.08%及7.19%,术后4 d及术后1年中重度行走痛发生率均明显低于术前(P<0.05),而术后1年中重度行走痛发生率也明显低于术后4 d(P<0.05)。此外,患者术后4 d Lysholm评分较术前明显增加(P<0.05),而术后1年Lysholm评分进一步增加,明显高于术前及术后4 d(P<0.05)(表2)。

表2 患者术前及术后疼痛程度[分,
注:*与术前相比,差异有统计学意义(P<0.05);#与术后4d相比,差异有统计学意义(P<0.05)
2.3 膝关节镜术后疼痛影响
不同年龄、性别、ASA分级、BMI分级、手术侧别及类型的患者,在术前及术后各时间点静息痛NRS评分比较,差异无统计学意义(P>0.05)(图1)。不同患者间行走NRS评分比较,男性患者术前行走NRS评分明显高于女性患者(P<0.05)(图2),但在术后4 d及术后1年两组比较,差异无统计学意义(P>0.05)。BMI≥24 kg/m2患者术前及术后各时间点行走NRS评分均高于BMI<24 kg/m2患者,在术前及术后1年时两组间比较,差异有统计学意义(P<0.05)。半月板缝合患者术前行走NRS评分明显低于半月板部分切除患者(P<0.05),而在术后4 d及术后1年两组间比较,差异无统计学意义(P>0.05)。此外,不同年龄、ASA分级及侧别的患者各时间点行走痛NRS评分比较,差异无统计学意义(P>0.05)。相关分析发现:在术前、术后4 d及术后1年,患者静息痛NRS评分与BMI、年龄及手术时间无相关性(P>0.05);行走痛NRS评分与BMI呈正相关(术前r=0.66、P<0.001,术后4 dr=0.28、P<0.001,术后1年r=0.63、P<0.001),但与年龄及手术时间无相关性(P>0.05)。进一步将年龄、性别、ASA分级、BMI、手术侧别及类型等因素纳入多元线性回归模型,结果发现BMI是患者术前、术后4 d及术后1年行走NRS评分的主要影响因素(表3)。

图1 不同患者术前及术后各时间点静息痛NRS评分比较

图2 不同患者术前及术后各时间点行走痛NRS评分比较

表3 不同时间点行走NRS影响因素的多元线性回归分析
3 讨论
疼痛是膝关节镜手术的主要手术指征之一,但同时也是膝关节镜术后的主要并发症之一[6]。本研究分析了半月板损伤膝关节镜术前及术后疼痛程度和影响因素,结果发现:膝关节镜术前、术后4 d及术后1年患者平均静息NRS评分分别为(3.14±1.85)、(2.89±1.80)、(1.59±1.10)分,平均行走NRS评分分别为(4.89±1.84)、(4.10±1.78)、(1.93±1.14)分;BMI与膝关节镜术前、术后4 d及术后1年行走NRS评分呈正相关,多元线性回归分析进一步证实BMI是半月板损伤膝关节镜术前、术后4 d及术后1年行走NRS评分的危险因素。
Hoofwijk等[6]报道膝关节镜术前、术后4 d及术后1年中重度疼痛(NRS≥4分)发生率分别为71.2%、37.5%及32.7%,该研究中对疼痛的评估是采取问卷方式由患者对各时间点膝关节疼痛进行综合评估,并未区分静息痛及行走痛。本研究发现膝关节镜术前、术后4d及术后去年时中重度静息痛发生率分别为43.71%、36.53%及2.99%,而中重度行走痛发生率分别为71.26%、61.08%及7.19%。两研究中术前术后疼痛程度变化趋势保持一致,但本研究中术后1年时无论是静息痛还是行走痛发生率均较Hoofwijk等[6]结果更低,这可能与本研究中只纳入了半月板损伤患者有关。在后续研究中,我们将进一步对不同类型膝关节镜手术(半月板部分切除/缝合、韧带修复/重建等)患者之间的疼痛程度进行比较分析。
目前研究者对膝关节镜术后疼痛危险因素仍有争论。Rosseland等[7-8]对100例膝关节镜术后中重度急性疼痛的患者进行了随访,结果发现在这些患者中年龄和性别是膝关节镜术后1年慢性疼痛的危险因素,50岁以上及女性患者术后1年慢性疼痛发生率明显高于50岁以下及男性患者。相反,也有研究[6,9]报道性别并不是术后慢性疼痛的危险因素。本研究以40岁为年龄分界点,结果发现40岁以上及40岁以下患者之间无论是静息痛还是行走痛均无差异,术前男性患者疼痛程度明显高于女性,但术后男女患者疼痛比较,差异无统计学意义;相关性及回归分析也并未发现年龄和性别是膝关节镜术前术后急疼痛的危险因素,这也与Hoofwijk等[6]研究结果保持一致。本研究在术前纳入因半月板损伤拟行膝关节镜手术的患者,疼痛不作为纳入标准,而Rosseland等[7]仅纳入了膝关节镜术后发生中重度急性疼痛的患者进行随访,纳入患者的不同可能是两研究结果差异的主要原因。既往研究[10]已证实BMI与负重关节术后疼痛密切相关,本研究进一步发现BMI与膝关节镜术前术后行走疼痛呈正相关,是行走痛的危险因素。Sing等[11]也报道肥胖患者膝关节镜术后30 d内并发症发生率较正常患者高。这些结果均提示针对拟行膝关节镜手术的肥胖患者,指导患者控制体重是有必要的。
膝关节镜手术是骨科最常见的手术之一,其指征除半月板损伤外,还包括关节软骨损伤、韧带损伤及游离体形成等,但近年来有研究[12-13]对膝关节镜手术的指征及疗效提出了质疑。研究者[14-15]通过随机对照试验在不同诊断的膝关节病变患者中比较了膝关节镜手术与假手术或保守治疗的临床疗效,并未发现膝关节镜手术在减轻疼痛、改善功能等方面具有任何优势。因此,膝关节镜手术指征及临床疗效目前尚存争议,仍需要大量的大样本、高质量临床试验来进一步研究证实。此外,本研究也存在一些不足:首先,该研究只纳入了半月板损伤患者,未考虑不同诊断(如关节软骨损伤、韧带损伤及游离体形成等)对膝关节镜术后疼痛的影响;其次,其他因素也可能影响到疼痛评估结果,如患者的焦虑及恐惧感、局部冰敷、个人习惯及对镇痛药的反应程度等[16]。
综上所述,本研究分析了半月板损伤膝关节镜术后疼痛程度及可能的影响因素,证实了膝关节镜术后静息痛及行走痛均较术前逐渐降低,BMI与膝关节镜术后行走痛呈正相关,是膝关节镜术后行走痛的危险因素。因此,指导患者控制体重对减轻膝关节镜术后疼痛具有重要临床意义。

