经阴道剖宫产瘢痕妊娠病灶切除术的临床研究
蒲元芳
(重庆市南川区人民医院, 重庆 408400)
剖宫产瘢痕妊娠主要发生在有剖宫产史的产妇中,主要是指受精卵的着床位置在上一次剖宫产时留下的瘢痕位置,瘢痕妊娠的安全风险较高[1]。近几年,剖宫产率呈逐年上升的趋势,剖宫产瘢痕妊娠发生率也随之增加。剖宫产瘢痕妊娠的主要临床表现为停经后发生阴道无规律流血,人流、药物流产、清宫术等易出现阴道大量出血,严重者可出现子宫破裂继而导致腹腔内大出血、失血性休克。目前人们对该疾病越来越重视,诊疗水平不断提升,对剖宫产瘢痕妊娠的诊治经验不断累积。本文对重庆市南川区人民医院近年收治的剖宫产瘢痕妊娠病人46例的诊治及预后进行报告,总结。
1 资料与方法
1.1 一般资料
采取对比研究的方式,将2015年6月—2017年6月作为研究时段,在研究时段之内在院接受治疗的46例外生型剖宫产瘢痕妊娠患者作为研究所选患者。同时根据随机数字法的原则,将46例患者随机划分为观察组和对照组,每组患者分别23例。对照组患者平均年龄(36.2±1.3)岁;观察组患者平均年龄(33.9±2.2)岁。两组患者的多项一般资料均无明显差别,两组患者的数据差异未达到统计学意义(P>0.05),具备对比研究的价值。两组患者一般资料不具备明显差异(P>0.05),两组患者满足统计学的对比分析标准,详情见表1。
1.2 诊断标准
患者存在剖宫产产史、停经史,临床检查发现血清绒毛膜促性腺激素水平明显提升,彩色多普勒超声提示剖宫产瘢痕妊娠。清宫术之后存在大量流血症状,或者存在持续性的流血症状。
1.3 方法
对照组采用子宫动脉栓塞术+清宫术进行治疗;观察组采用经阴道剖宫产瘢痕妊娠病灶切除术进行治疗。
对照组手术方式:采取右侧的股动脉位置作为穿刺的位置,在子宫双侧均采取动脉置管,并且借助穿刺点实行血管造影检查,在确定无异常情况时对双侧的子宫动脉注入明胶海绵颗粒,并在双侧注入100 mg的甲氨蝶呤;之后通过血管造影确定子宫动脉闭塞,并在治疗72 h之后应用超声对患者进行检查同时行清宫术。
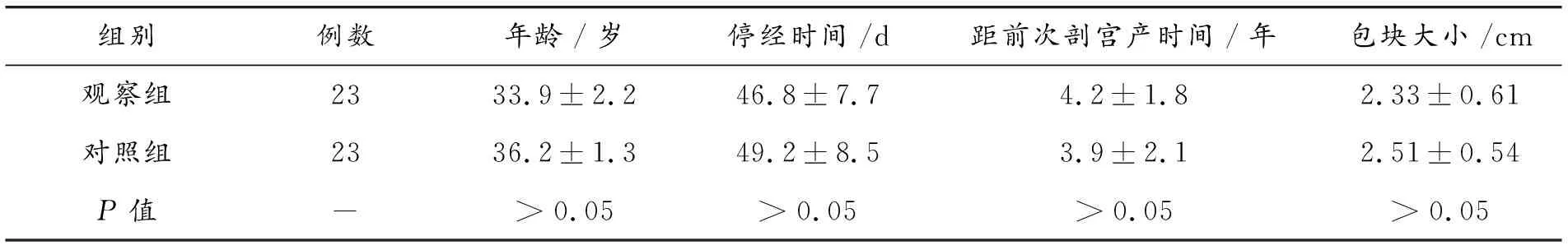
表1 两组患者一般资料比较
观察组治疗方式:经阴道剖宫产瘢痕妊娠病灶切除术加子宫憩室修补术。麻醉方式以腰麻为主。先在膀胱宫颈间隙之内注入稀释过后的肾上腺素,同时在阴道拉钩位置充分暴露宫颈和阴道前穹隆,切开阴道前壁后暴露瘢痕位置。在超声监视情况下将负压吸引管插入切口并吸出孕卵,吸刮宫腔,如果此时发生活动性出血可以采取止血钳处理。借助超声进行检查,明确无任何残留。完成手术操作之后,便可以通过吸收线实现子宫下段的缝合,同时修补子宫陈旧性切口憩室,在缝合之后再次确认是否存在出血症状。
两组患者均采取相同的术后处理措施,主要是以预防感染、复查血HCG等为主。
1.4 评判标准
观察和对比两组患者的治疗情况、术后并发症、治疗前后血HCG水平。
1.5 统计学方法
本研究的所有数据均应用SPSS20.0统计学软件实行统计和分析[2],计数的资料采用(±)表示,P<0.05代表数据之间的差异具备统计学意义。
2 结果
2.1 两组患者治疗情况对比
观察组患者的手术时间、出血量、住院时间、住院费用、术后月经恢复时间均显著优于对照组,差异显著,差异具备统计学意义(P<0.05),详情见表2。
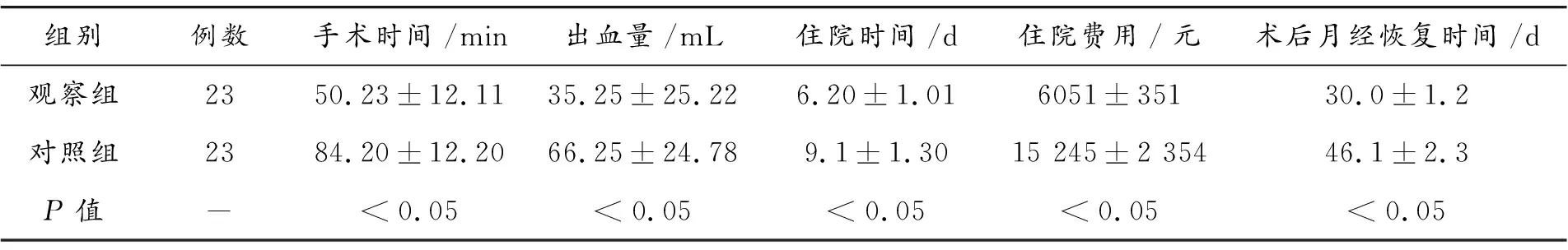
表2 两组患者治疗情况对比
2.2 两组患者在治疗期间相关并发症发生率对比
两组患者均无膀胱、肠管等副损伤、持续性瘢痕部妊娠并发症发生。两组患者均存在感染、淋漓阴道出血。两组患者的并发症发生率无明显差异,差异不具备统计学意义(P>0.05),详情见表3。

表3 两组患者在治疗期间相关并发症发生率对比
2.3 两组患者血HCG水平对比
治疗前两组患者的血HCG水平无明显差异,差异不具备统计学意义(P>0.05);治疗后观察组患者的HCG水平显著优于对照组,差异显著,具备统计学意义(P<0.05),详情见表4。

表4 两组患者血HCG水平对比
3 讨论
剖宫产瘢痕妊娠是一种特殊的异位妊娠。近10余年,随着剖宫产率的逐渐增加,剖宫产瘢痕妊娠发生呈上升趋势,约为1∶1 800~1∶2 248[3]。由于发病率低,关于剖宫产瘢痕妊娠的报道均为小样本,至今尚无公认的统一治疗标准[4]。子宫下段剖宫产瘢痕处妊娠主要是指有剖宫产史的妇女在多次妊娠之后胚胎着床在上一次子宫切口的瘢痕位置[5]所引发的一种异位妊娠,是剖宫产后远期并发症中常见的一种。近些年,剖宫产瘢痕妊娠的发病率逐渐提升,这一现象有可能和经阴道超声在早孕诊断中的应用频率提升相关。剖宫产瘢痕妊娠会随着妊娠的进展,提高子宫破裂的可能性,从而引发生命威胁[6]。当前,关于剖宫产瘢痕妊娠的诊断方式主要是以临床表现、病史、血HCG以及影像学为主,超声诊断结合血HCG是主要的诊断方式[7]。
目前的治疗方法有多种,但尚无统一的治疗标准。原则是及时发现、及时处理,降低并发症,减少不必要的刮宫操作[8]。当前关于剖宫产瘢痕妊娠的治疗方式主要有药物治疗、子宫动脉栓塞治疗、清宫术、宫腔镜手术、腹腔镜手术、开腹手术、阴式手术[9]。虽然治疗方式很多,但是整体治疗效果都不是非常理想。对此,探讨一种可靠、安全、高效的治疗手段有着必然意义[10]。
本研究结果显示,观察组患者的手术时间、出血量、住院时间、住院费用以及术后月经恢复时间均显著优于对照组;两组患者的并发症发生率无明显差异;观察组患者的临床HCG水平明显优于对照组。上述研究结果充分证明经阴道剖宫产瘢痕妊娠病灶切除术在临床当中的应用价值突出,可以作为临床中的首选治疗方案。
通过本次治疗,总结出经阴道剖宫产瘢痕妊娠病灶切除术的临床优势:① 该术式治疗效果理想,在手术之后患者的子宫缺陷位置可以得到修复,从而预防瘢痕妊娠的再次发生;② 手术治疗具备出血量少、创伤小、恢复速度快等优势;③ 手术之后患者康复速度较快,恢复时间更短,所以住院时间较少,治疗成本更低,可以更好地改善患者的经济条件;④ 方法较简单,便于开展;⑤ 该术式开辟了剖宫产瘢痕妊娠治疗的新领域。
综上所述,经阴道剖宫产瘢痕妊娠病灶切除术治疗效果突出,在治疗的同时可以防止二次剖宫产瘢痕妊娠的发生,降低患者住院费用和再次发病率及再次住院率,适合基层医院开展,实现患者家门口看病,切实减少患者负担,解决患者“看病难看病贵”问题,降低医保支付费用,节省医疗资源,减轻社会负担。

