早期康复联合颈椎管减压术治疗创伤性颈中央脊髓损伤综合征
刘锐
(北京市普仁医院,北京 100062)
创伤性颈脊髓损伤是指各种创伤导致颈脊髓及其传导与反射功能受损,引起损伤平面以下肢体运动能力、皮肤感触觉、括约肌功能和植物神经功能不同程度的损害。创伤性颈脊髓损伤丧失劳动能力,完全无法生活自理,给患者家庭及社会造成无法想象的负担。创伤性颈脊髓损伤依据损伤位置和损伤暴力的不同,产生不同的临床症状。急性创伤性颈中央脊髓损伤综合征(acute traumatic cervical cord syndrome,ATCCS)是其中一种特殊类型的损伤,其发生概率约占脊髓颈段损伤的29%~50%[1],其症状特点以患者出现上肢运动障碍为主要表现,下肢功能也会受到一定影响,患者可能出现创伤阶段感觉功能的不同程度减退或丧失。比如脊髓白质前联合过程中遭受创伤,上肢痛温觉也可能会随之丧失;当损伤累及节前自主神经元,可引起膀胱括约肌以及植物神经的功能障碍。随着颈椎外科技术的进步,对中、重度创伤性颈中央脊髓损伤综合征的患者以及出现进行性神经功能障碍者,尽早进行手术治疗已经成为共识[2],手术可尽早解除脊髓压迫,减轻脊髓肿胀,但手术治疗只是尽可能为脊髓功能的恢复创造有利条件,脊髓神经功能的恢复很大程度上依赖于系统的康复治疗。大量国内外研究数据证实,早期、积极开展康复锻炼对于脊髓损伤患者颈脊髓功能的恢复,包括康复过程中并发症的防控均有重大意义。本研究通过回顾性分析2008年9月至2016年10月我院急性创伤性颈中央脊髓损伤综合征46例患者资料,探讨颈椎管减压术后,实施早期、综合的康复锻炼与治疗对于患者肢体运动水平、日常生活自理水平和抑郁状态的影响。
1 资料与方法
1.1 一般资料 本组共46例患者,均符合ATCCS的诊断标准。男35例,女11例;年龄35~72岁,平均55岁。致伤原因:车祸交通伤30例,高处坠落伤7例,跌倒9例。受伤机制:颈椎过伸性损伤27例,过屈性损伤10例,9例损伤机制未明。颈椎管病变:发育性椎管狭窄16例,退变性椎管狭窄30例(包括双节段8例及多节段6例颈椎间盘突出共14例;后纵韧带骨化症16例)。所有患者均无颈椎管内占位及颈椎肿瘤病史。前路脊髓减压手术(双节段颈椎间盘突出)8例,后路脊髓减压椎管成形术29例,前后联合入路脊髓减压椎管扩大成形术9例。
1.2 康复治疗 治疗方案具体分为早期及中后期康复治疗,包括对治疗过程中并发症的防治以及患者心理测评与治疗,具体疗程如下。
1.2.1 早期康复 卧床期(伤后2周):此期间患者应卧床进行康复锻炼,加强患者瘫痪肢体的被动关节活动练习,达到正常生理范围;对残留肌力的肢体采用徒手抗组练习,可加用辅助工具如哑铃、拉力器等。此外,要注意强调患者呼吸功能和膀胱功能的康复。
轮椅活动期(伤后的2~8周):此时患者应该在独立或辅助下进行床到轮椅再到床的体位移动练习,肌力足够的患者应该使用支具或助行器进行站立、行走锻炼。同时可以开始进行日常生活活动(apollo documentation list,ADL)早期锻炼。早期康复中正常肢体的摆放应该优先进行,在仰卧或侧卧时对于ATCCS患者尤其应重点关注上肢合理固定,防止长时间不动上肢关节僵化或挛缩畸形,如肩关节处抬高预防后缩,肘关节放置于伸展功能位,腕关节及手应抓握辅助器具保持功能位。但是当人工被动活动各处关节及手指时,患者需要注意感受各部肌腱间张力的变化,防止应忽视张力变化导致腱性损伤。对于长期卧床患者,很容易因体位原因及活动能力下降导致痰液淤积,无力咳痰等病症,因此应鼓励患者用力咳嗽排痰。对于残留肌力较好的患者,可以手抓床边扶手或顶部吊环,支撑上半身后家人或护理人员叩背排痰。若明显痰液无法排出,可考虑呼吸科纤支镜辅助吸痰。
1.2.2 中后期康复 康复中期(伤后8周~3个月):此时离床康复成为首要任务,在取得康复早期成效的基础上,强化和提高患者康复成效,内容包括锻炼耐力、巩固及强化残留肌力、提升ADL锻炼以及学习使用上肢辅助器具。
康复后期(3个月以后):此时患者应该为重新回到家庭生活,并且正在为重新回归社会工作做准备。此时应遵照患者自主意愿,进行主动康复锻炼、强化升级ADL锻炼,减轻患者心理和身体对于家人或护理人员的依赖性。患者需要尽量选择可行性高、正反馈强的生活相关动力,进行针对性锻炼,如进食、上厕所、梳头及穿戴衣服等。此阶段可定制相应辅助自助器具,最大限度提供患者代偿部分丧失功能的帮助性。比如长对掌矫形器、背侧伸腕矫形器以及髋膝踝足矫形器、“C”型夹或手把等自助器具,这些都可供患者按照实际情况进行选择。
1.2.3 并发症的康复 制约ATCCS患者康复治疗效果的主要是其并发症的发生,严重的并发症甚至可能导致部分患者死亡。ATCCS患者可能的并发症包括肩周组织黏连、自主神经反射亢进(autonomic dysreflexia,AD)症候群,上肢的疼痛及痉挛及卧床的相关并发症。自主神经反射亢进的症状包括突然发作的头痛、颜面潮红、血压增高,病情重时可能出现大汗淋漓、恶心呕吐甚至心动过缓,而此病因及诱因尚未明确,多数考虑为自主神经系统中交感与副交感神经功能出现失调相关[3]。该病的治疗以对症治疗为主,例如降压药的合理应用,端坐位下肢下垂或摇高床头以减少回心血量,第一时间解除诱因等。不及时规范的处理疼痛会造成康复效果大打折扣。根据目前疼痛的性质部位及特点来看,患者主要出现如神经性疼痛、中枢性疼痛、机械性疼痛和心理生理性痛。任何减弱疼痛纤维传入的措施均有助于治疗或缓解疼痛。如传统局麻药封闭或阻断传入通路的细纤维活动,同时如推拿、按摩、热疗、电疗等物理疗法也可缓解疼痛,上述方法已被临床广泛应用。肌肉痉挛时针对病因积极治疗原发病,若痉挛时伴有高热应降温、吸氧处理。最后,长期卧床容易并发褥疮、泌尿感染、深静脉血栓等问题,对于高危患者,应定时翻身,变换体位,侧卧时隔放枕头,骨突处垫水垫或软性隔离垫,缓解受压。术后尽早拔除尿管,采用声音、热敷、按摩等方式诱导患者尽早自行排尿,防止泌尿道感染。
1.2.4 心理康复 ATCCS患者因疾病原因导致出现诸多心理问题,短时间内难以承受如此巨大打击从而出现悲观、失望、绝望等情绪,主要表现为易怒、情绪双向性、悲观厌世甚至有轻生念头出现,在康复过程中,医者应鼓励他们做一些力所能及的事,让患者感觉到自己的能动性,患者在康复过程中与家人、护理人员相互启发,消除自卑心理,增强回归家庭和社会的意识,在生活中加强对患者的关注与鼓励,与其共同完成康复锻炼这一长远目标。
1.3 康复效果评定 美国脊髓损伤协会(American spinal injury association,ASIA)损伤分级(用于评估神经损伤的程度)和ASIA感觉运动评分(ASIA感觉评价包括痛觉及触觉,根据28个关键点进行左右侧分别检查,总分224分;ASIA运动评分根据上下肢10对关键肌进行评定,每块肌肉正常5分,总分100分[4])。
改良Bathel指数(modified bathel index,MBI)用于观察患者治疗前后ADL,共10项,分值0~100分[5]。
汉密尔顿抑郁量表(Hamilton depressionratingscale,HAMD)24项用于评价心理抑郁状态[6]。所有患者每项测评共做2次,治疗前后各作1次。
1.4 统计学分析 采用SPSS 20.0统计学软件进行。所有评分结果以(均数±标准差)表示,治疗前后评分结果比较采用配对资料t检验,计数资料采用χ2检验,P<0.05为差异具有统计学意义。
2 结 果
所有患者均定期随访,随访时间6~53个月,平均随访时间13.6个月。随访内容采取门诊拍摄影像学检查,体查患者功能状况。所有患者影像学表现均未见脊髓再次受压,未见水肿及出血。根据上述方法进行康复评分:随访至6个月时,MBI评分以及HAMD评分较治疗前有明显改善(P<0.01);随访至12个月时,ASIA感觉评分较治疗前有所改善(P<0.05),ASIA运动评分较治疗前也明显升高(P<0.01,见表1)。
ASIA损伤分级情况治疗前:A级27例,B级5例,C级6例,D级8例;治疗后:A级27例,B级4例,C级3例,D级12例。康复过程中并发症发生情况:褥疮13例,肺部感染5例,泌尿系感染9例,上肢疼痛和/或挛缩11例,AD 8例。
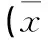
表1 患者综合康复治疗前后ASIA感觉、运动、MBI及HAMD评分±s,分)
3 讨 论
创伤性脊髓损伤是造成残疾的重要原因之一,受创节段平面以下出现各种类型损伤,随之而来的并发症及长期往复出现的后遗症均给患者造成巨大的心理和生理负担。综合康复锻炼的意义在于利用脊髓细胞在严重创伤后的顿抑和冬眠现象,通过合理的方式和手段进行再刺激,重新唤醒受损后顿抑和冬眠的脊髓细胞[7]。当人受到创伤性脊髓损伤时,神经系统进入应激状态,神经系统重组能力被重新激活,骨髓中的干细胞可塑性与经外源的干预后被引发,进行横向分化并且产生治愈因子,从而对损伤部位进行细胞层面的修复。所以,可塑性也为脊髓损伤的恢复提供重要基础[8]。
ATCCS多由颈椎过伸性损伤引起,导致中央管损伤,其在退行性病变合并椎管狭窄的老年患者和先天性椎管狭窄的年轻患者中更易发生。但是最近对急性颈创伤性中央脊髓损伤的研究表明,ASIA运动评分中,上、下肢评分差大于10分的,方可定义为ATCCS[9]。此外,在一些程度上较轻的过伸损伤的青年患者,又或者机制明确的屈曲损伤情况下,因为曾患有或伴随大块椎间盘后突,突出部分可通过后方组织结构挤压,造成中央管受累,此时症状则为典型的上肢重于下肢。虽然过伸损伤累积颈椎是导致ATCCS的首要病因,但二者并非完全相等。ATCCS的治疗包括非手术治疗和手术治疗两大类。低能量损伤或者症状轻微的患者可以采取颈部制动、维持呼吸功能稳定、减少继发性损伤并尽量挽救神经功能等手段,但要警惕患者血压的稳定性,必须保持收缩压≥90 mm Hg,旨在为受创脊髓提供足够的血量供应,防止继发性损伤[10]。大多数采取非手术治疗的患者短期疗效显著,但是随着随访时间的延长,部分患者可能出现肢体痉挛、疼痛等类似“慢性脊髓中央综合征”的症状。对于中重度ATCCS患者,“越早实施手术,越早期开展综合康复,越早解除脊髓压迫”,从而最大限度的重塑脊髓功能的观点已经得到更加广泛的认可。同时,动物实验研究及临床研究均表明[11],神经受压程度和压迫持续时间与神经功能改善的效果呈负相关,因此许多学者建议ATCCS患者应尽早行颈椎减压植骨融合术,既能达到早期减压的目的,又能获得较好的稳定性,为后续综合康复治疗提供坚实基础。
对于ATCCS患者,综合康复治疗的意义在于临床与社会互惠互利。康复锻炼既能够巩固和提升肢体残存机能,以期肢体功能尽早恢复,提升患者的生存质量及日常自理能力等。同时,对于各种严重的并发症及顽固的后遗症,综合康复治疗能够显著改善预后、强化患者的治疗信心,最终减轻社会和家人的负担,使患者重新回归社会的可能性大大增加。国内外现有的康复疗法,针对性脊髓损伤患者的包括肌肉力量、体位及辅助器具下移动、呼吸功能及有氧、日常功能自我独立性锻炼等。国内外报道均已证实,经过此类锻炼后,可以明显改善患者的生存质量,可增强肌肉力量及耐力,增强移动能力,获得更好的自理能力[7]。而针对ATCCS患者,由于其临床特点为上肢受累明显,下肢受累较轻或不受累,康复锻炼的重点应关注在上肢功能的康复及进展,特别是手部康复,包括手内肌力,抓持能力,手指各项日常功能性锻炼,同时防止“猿手”畸形的出现等[12]。通过此类锻炼,可以较好的改善患者的自理能力,本研究也证实了这一点。ASIA运动评分和MBI评分在治疗后的显著提升具有统计学意义(P<0.01),体现患者的自理能力改善,同时ASIA损伤分级的降低说明康复治疗的有效性。并且由于ATCCS患者感觉障碍常出现痛觉和温度觉消失而位置觉及深感觉存在,故ASIA感觉评分在治疗前后的改善程度稍弱于运动评分(P<0.05)。除此之外,对于ATCCS患者的康复治疗中,有许多因素会阻碍康复成效,其中之一是患者的抑郁心理。ATCCS患者由于遭受突如其来的瘫痪打击,免不了在应对分析及处理上出现忙碌、焦躁、失望及恐惧,倘若不能正确、科学的认识病情及治疗的意义所在,难免会对治疗效果产生负面影响[13]。本研究表明,经过给ATCCS患者进行护患一对一的心理交流,明确治疗的内容和目标,认真倾听及使用图文宣教、形象化教育等,帮助患者正确对待疾病,调动其主观能动性,患者心理抑郁情况从评分上会出现明显改善(P<0.05)。另外,ATCCS患者损伤后常因自主神经系统功能失稳紊乱导致并发症的发生,如体位性低血压或AD。本研究患者中有8例患者早期发生上述心血管系统并发症,经过呼吸及循环康复锻炼、间歇导尿去除诱因后可在一定程度上减少AD的发生[14]。本研究中其余出现的相关并发症均对症治疗,去除病因后症状逐渐缓解。
综上所述,创伤性颈中央脊髓损伤不论从身体还是心理上均给患者家庭带来巨大压力,给社会救助造成巨大负担。对于ATCCS患者采取颈椎前后路联合早期手术治疗,对患者身心康复、患肢功能重塑及实现家庭社会生活的回归具有重要意义。

