持续硬膜外麻醉联合无保护会阴接生对分娩疼痛和产程的影响
周跃君,甘秀华,黄月婷,袁恢红
(广东省惠州市博罗县人民医院妇产科,广东 惠州 516100)
产妇在临近预产期时均面临重大心理压力,产生焦虑、恐惧甚至绝望的心理反应,其大部分是由于恐惧分娩疼痛而引起,研究发现,分娩疼痛的程度仅次于烧伤疼痛,甚至强于骨折引起的疼痛[1]。近年来不少文献报道了分娩疼痛可以引起一系列的神经内分泌反应,如循环血量减少、胎盘血液供应减少、酸碱平衡紊乱和胎儿宫内窘迫等,对分娩过程和胎儿安全均造成了重大影响[2]。因此,临床急需寻求无痛分娩技术,再配合无保护会阴接生,在不延长产程的前提下,能提高分娩镇痛效果,是临床急需的分娩助产技术。本文拟通过研究硬膜外麻醉联合无保护会阴接生对分娩疼痛和产程的影响,减轻会阴损伤,提高自然分娩率,现报道如下。
1 资料与方法
1.1一般资料选取我院2016年4月至2017年12月待产妇160例,根据辅助分娩措施不同将患者分为试验组和对照组各80例。纳入标准:孕妇年龄为20~35岁,孕周大于37周,且均为单胎妊娠,均为初产妇,未合并肝肾功能不全或其他内分泌疾病,无硬膜外麻醉的禁忌证。排除标准:头盆不称、早产、双胎妊娠、胎位异常、妊娠大于42周、胎盘早剥或巨大胎儿者。试验组孕妇年龄20~35岁[(28.97±3.79)岁],孕周为37-41周[(38.54±4.43)周];对照组年龄21~34岁[(28.64±3.64)岁],孕周在37~42周[(38.75±4.45)周]。均为初产妇,且为单胎,孕足月,两组产妇在一般资料方面比较无统计学意义(P> 0.05)。
1.2方法对照组进行传统的截石位在会阴保护下进行助产分娩,待产妇宫口开全时,采取仰卧位,采用传统的会阴保护方法《妇产科学》第八版,如会阴紧张时给予会阴侧切。对照组麻醉时间选在胎头拨露和会阴后联合紧张时,采取阴部内神经阻滞麻醉及局部浸润麻醉,用10 cm长20号穿刺针,向坐骨棘内下方注入1%利多卡因10 ml,退针至皮下向会阴体及坐骨结节做扇形浸润。试验组采用硬膜外麻醉神经阻滞,联合无保护会阴接生,方法如下:在宫口全开、进入第二产程时,根据产力情况,控制产程节奏,指导初产妇在宫缩时屏气用力,在宫缩间歇期放松。胎头着冠后,涂擦润滑剂,单手控制胎头使其从产道匀速娩出。整个过程强调胎儿缓慢自然娩出,无需对会阴进行人工保护干预,同时要求助产士与初产妇共同配合完成。硬膜外麻镇痛:在产妇宫口开大2~3 cm的时候进行。先在L3~4 间隙进行硬膜外穿刺,达硬膜外腔后,若回抽无脑脊液和血液,则给药物。诱导:0.8%利多卡因6~8 ml或0.15%罗哌卡因6~8 ml;维持方法为芬太尼0.1 mg、生理盐水100 ml及一支半罗派卡因混合,配置成药液,输注速度为5 ml/h。
1.3观察指标疼痛判定标准采用视觉模拟评分法(VAS)评估产妇分娩疼痛程度[3],0~10分,0分为无痛,为0级;1~3分为轻微疼痛可忍受,为I级;4~6分为疼痛严重,但属于中度疼痛,尚能忍受,为II级;7~10分为剧烈疼痛,不能忍受,影响睡眠和进食,为III级。计算第一产程、第二产程、第三产程和总产程时间评估对分娩产程的影响,采用Bromage评分评估运动神经阻滞程度[4],1级:产妇不能抬腿,2级:产妇可以轻微抬腿,但不能弯曲膝关节,3级:产妇可以抬腿,能弯曲膝关节,但不能弯曲踝关节;同时记录两组产妇的不良反应包括尿潴留,恶心呕吐,低血压和会阴水肿等;还比较了会阴Ⅰ度、Ⅱ度、Ⅲ度裂伤分布情况。
1.4统计学方法应用SPSS 19.0软件对数据进行分析处理。计量资料以均数±标准差表示,服从正态分布两组独立样本比较采用t检验;计数资料以百分数表示,采用卡方检验。P< 0.05为差异有统计学意义。
2 结果
2.1两组不同分娩阶段的VAS评分比较试验组麻醉镇痛后不同产程时段VAS评分不同,均明显下降,差异有统计学意义(P< 0.05),见表1。
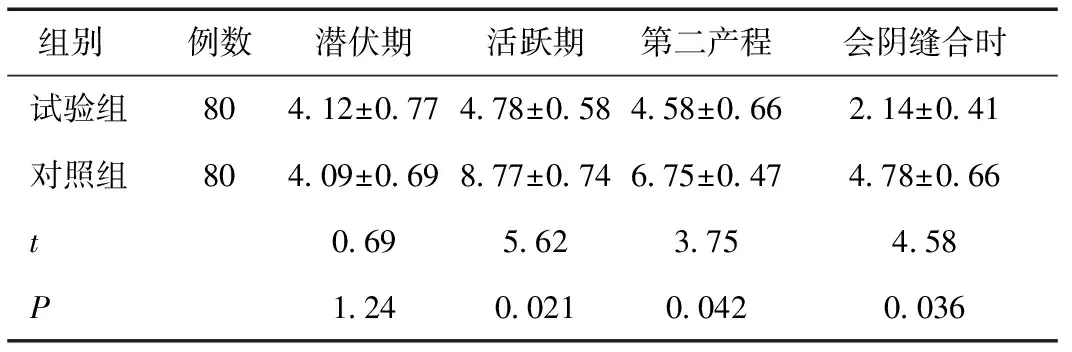
表1 两组不同分娩阶段的VAS评分比较 (分)
2.2两组疼痛分级的比较试验组麻醉镇痛后疼痛分级3级疼痛率为20.00%,明显低于对照组,差异有统计学意义(P< 0.05)。见表2。
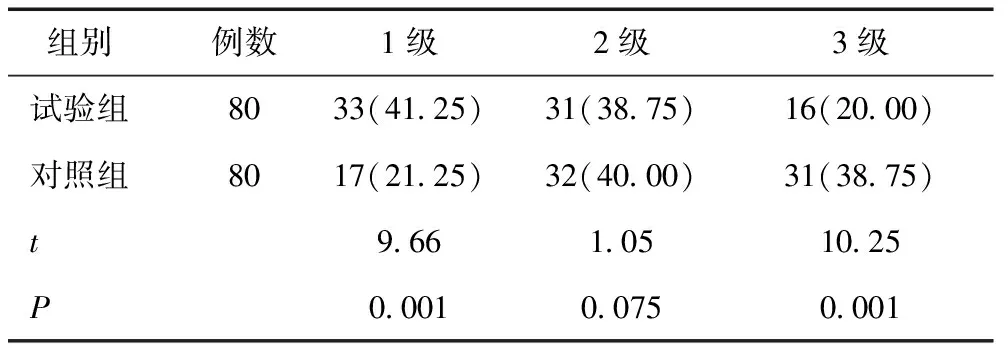
表2 两组疼痛分级的比较 [n(%)]
2.3两组产程时间的比较两组第三产程比较差异无统计学意义(P> 0.05),试验组第一产程、第二产程时间和总产程时间低于对照组(P< 0.05),见表3。
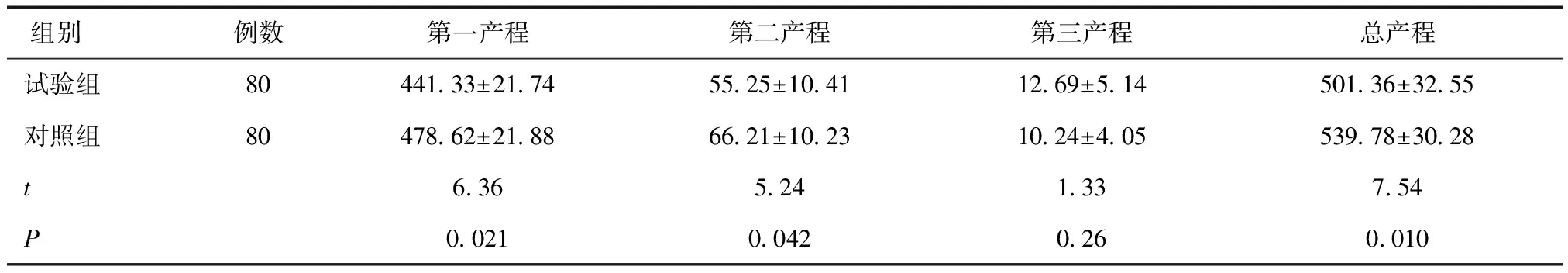
表3 两组产程时间的比较 (分)
2.4两组Bromage评分比较两组麻醉Bromage评分评定均为0级,两组差异无统计学意义(P> 0.05),对运动神经阻滞作用均轻微。
2.5两组不良反应的比较试验组3例出现皮肤瘙痒、2例出现尿潴留,4恶心呕吐,1例出现低血压和1例会阴水肿,总发生率为13.75%,与对照组比较差异无统计学差异(χ2=1.36,P> 0.05),见表4。
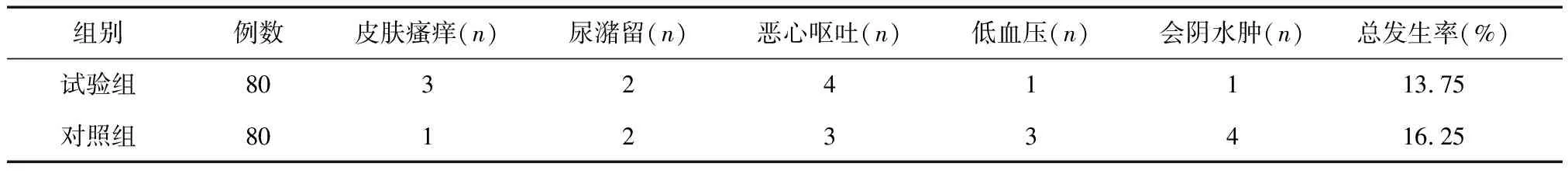
表4 两组不良反应的比较
2.6两组会阴裂伤的比较试验组会阴裂伤发生率17.5%,明显低于对照组的33.33%(χ2=6.32,P< 0.05),见表5。
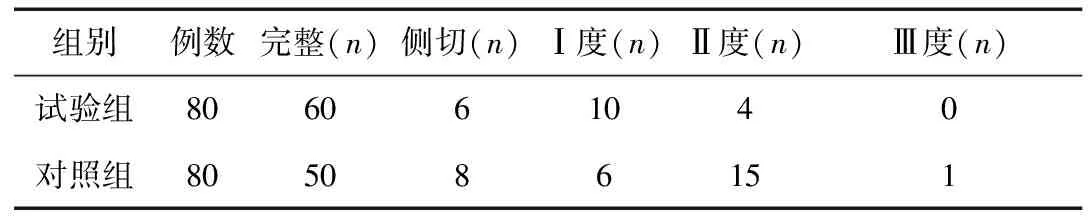
表5 两组会阴裂伤的比较
3 讨论
剧烈的分娩疼痛对产妇造成了重大心理影响,如何降低分娩疼痛,提高母婴分娩安全性,是本课题研究的重点,本课题将深入探讨硬膜外麻醉联合无保护会阴接生对分娩疼痛和产程的影响,以缩短产妇的产程,减轻会阴损伤,提高自然分娩率。
在分娩过程中,不仅需要确保母婴生命安全,而且需要科学选取分娩方式,以减轻痛楚。近些年,我国孕产妇剖宫产率居高不下,剖宫产率过高已成为各助产机构和广大孕产妇所面临的重大问题。2010年中国妇幼保健协会开展“促进自然分娩的中国行动”,随着国家新政策出台,全面放开二胎生育,越来越多育龄妇女需要生育二胎,希望第一胎尽可能顺产[5]。无保护会阴接生技术是现阶段应用较为先进的一种分娩技术,其主要是通过减缓胎头娩出速度,同时不压迫产妇的会阴体,以此来实现对胎头娩出速度的控制,使娩出的胎头能够维持均匀的压力[6]。本研究结果显示,试验组麻醉镇痛后不同产程时段的VAS评分不同,但均明显下降,疼痛分级3级疼痛率为20.00%,明显低于对照组,结果表明在硬膜外麻醉的辅助下,具有确切的镇痛效果,同时能使产妇保持清醒,可进行正常饮食和补充热量,可配合分娩全过程。但有部分学者担心硬膜外麻醉下,可能会增加运动神经麻醉发生率,导致产妇子宫肌肉收缩乏力,导致产程的延长[7],本研究对比分析显示,两组第三产程时间比较差异无统计学意义,而试验组第一产程、第二产程时间和总产程时间低于对照组,同时两组麻醉Bromage评分差异无统计学意义,表明硬膜外麻醉并不延长产程而增加母婴风险。另一方面,这与无保护分娩助产技术的开展应用有关[8],研究认为,与传统保护会阴接生法比较,虽然会阴处于保护状态,然而对胎儿娩出考虑欠周,阻碍了胎头下降及适应产道的自然旋转,延长了产程,增加了新生儿窒息的发生率[9]。同时又对会阴血液循环造成负面影响,导致会阴组织水肿,弹性明显下降,带来一系列愈合方面的问题,进而不利于产妇产后康复[10]。会阴侧切术属于产科常见手术,可达到预防会阴严重裂伤的目的,同时可为阴道助产创造条件。然而,若滥用会阴侧切术,则给产妇带来明显损伤。另外,传统接生法是通过大鱼际肌向内上托产妇会阴部,但此举极易引起会阴裂伤[11]。同时传统保护会阴接生的麻醉方式是会阴阻滞麻醉,该麻醉存在明显的局限性,镇痛效果欠佳,组织松弛效果甚微,维持时间短,一般只有在胎头拨露或准备侧切时才实施,根本没办法影响第一产程,无法达到镇痛分娩的要求[12]。硬膜外麻醉是目前国内外麻醉界公认的,镇痛效果好,可做到完全无痛,尤其适合于重度产痛的产妇,可影响整个产程[13];同时硬膜外麻能松弛盆底肌肉及会阴部组织,从而使会阴的伸展性得到更好发挥,这样有效的防止了会阴裂伤,加速了产程进展[14],本研究表明试验组会阴裂伤数量少且程度轻。无保护会阴助产技术强调对会阴切开操作进行充分评估,产妇分娩环节,要求助产士充分了解其宫缩及产程进展情况,恰当把握胎儿头部的娩出速度,发挥会阴的最大顺展性,避免过度的人为干预而至用力过度,导致会阴裂伤;另一方面使胎头为适应产道自然变形、旋转及下降,从而顺利分娩,这样即使会阴裂伤也较为表浅,产后愈合快,机体产后整体生活水平提升[15]。本研究进一步对比了两组不良反应发生率,结果显示,试验组并发症的总发生率为13.75%,但与对照组比较差异亦无统计学意义,表明联合硬膜外麻醉并不增加并发症发生率,具有较高的安全性和可靠性。
本研究结果表明,在硬膜外麻醉辅助下,可提高无保护会阴助产分娩术的安全性,明显减轻产妇的疼痛,消除恐惧心理,增强自然分娩的信心,同时降低分娩风险,是一项具有重要临床价值的技术。

