饮食运动指导对妊娠糖尿病患者血糖水平及妊娠结局的影响
鲁意 李玮 陈凌翔 郑建琼⋆
妊娠期糖尿病(GDM)为妊娠期发生的糖代谢 异常,系由激素水平变化造成胰岛素抵抗,是妊娠期妇女的常见合并症。随着生活水平提高、孕期体重和年龄增高,GDM发病率逐年上升。GDM未及时诊疗可引起胎儿发育异常、宫内窘迫、甚至死胎死产,且增加妊娠妇女产后2型糖尿病发病风险,严重威胁妇幼健康。相关研究显示妊娠中晚期是GDM高风险期,糖耐量降低是重要早期表现,此阶段糖耐量异常仍然可逆[1-2]。生活方式和饮食习惯干预能够降低胰岛素抵抗、改善糖耐量,早期发现、干预效果较好。本文探讨饮食运动指导对妊娠糖尿病患者血糖水平及妊娠结局的影响。
1 临床资料
1.1 一般资料 选取2014年6月至2016年12月本院GDM患者183例,纳入标准:符合第6版《妇产科学》中GDM标准。排除标准:(1)流产史。(2)有糖尿病病史。(3)患有心脏、肾脏疾病或精神疾病。(4)有先兆流产或前置胎盘等。(5)已接受系统的糖尿病营养健康教育。随机分为观察组和对照组。观察组92例,年龄22~36岁,平均年龄(27.5±3.4)岁。初产妇69例、经产妇23例。孕周平均(38.7±2.9)周。对照组91例,年龄22~35岁,平均年龄(26.8±4.0)岁。初产妇71例、经产妇20例。孕周平均(38.5±2.4)周。两组患者年龄、文化程度等基础资料差异无统计学意义。
1.2 方法 (1)对照组:采用常规治疗、护理方式,包括糖尿病疾病的相关知识进行健康教育,保证对孕妇的血糖监测,每周监测血糖情况,如果有必要则进行胰岛素治疗,要求孕妇进行低糖饮食与散步等活动。(2)观察组:在对照组基础上,从入院到分娩完成,进行综合护理干预,其主要内容包括:①饮食护理:饮食控制是GDM护理的关键,是控制患者血糖的重要措施。在能够保证孕妇和胎儿的能量需求、孕妇血糖水平合理的基础上,量身制定不同GMD患者不同的饮食计划,一般根据孕妇的体重指数,孕周和血糖水平进行总热量的需求计算,公式可以参考:每日需提供的热量=25-35×(身高-105),计算完总热量需求后提供食物,将食物科学的分配到一日的饮食中,要求蛋白质比例25%~30%左右,脂肪比例30%~40%左右,糖类比例40%~50%左右,还要补充足量的维生素及矿物质,按照少食多餐的原则进食,每日总热量分5~6次进行摄入,推荐进行摄入热量的分配为:早餐10%,加早餐10%,午餐30%,加午餐10%,晚餐30%,睡前加餐10%。进食应定时、定量,注意食物的粗细搭配,品种尽量多样,在饮食中适当增加膳食纤维,在主食中注意增加蛋白质。②运动护理:适量的运动能够对体重进行有效控制,并且能够提高GDM患者机体组织对胰岛素的敏感性。由经验丰富的医生根据患者的一般情况进行个体化运动方案的制定,运动方式应以慢步行走为主,强度为3~4次/d,时间维持在15~20min/次,同时也可以酌情选择游泳和孕妇体操等活动方式,患者应合理的把握运动的强度,运动时心率不宜过快,控制在(220-年龄)×65%以下为宜,在运动时机的选择上一般以餐后20min为宜,GDM患者必须在家属或护理人员的陪同下进行运动。
1.3 观察指标 (1)血糖指标:将两组患者入院时和分娩后的患者空腹血糖、餐后2h血糖和糖化血红蛋白(HbAlc)进行比较。(2)产妇妊娠结局:将两组患者妊娠期高血压疾病(HDCP)、胎盘早剥、产后出血和泌尿系统感染的发生几率进行比较分析。(3)胎儿妊娠结局:比较两组患者胎儿窘迫、巨大儿、新生儿窒息、新生儿低血糖、早产儿的发生几率。
1.4 统计学方法 采用SPSS18.0统计软件。计量资料采用(x±s)表示,用t检验;计数资料用%表示,用χ2检验或Fisher精确概率法。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者入院时和分娩后血糖水平比较 见表1。
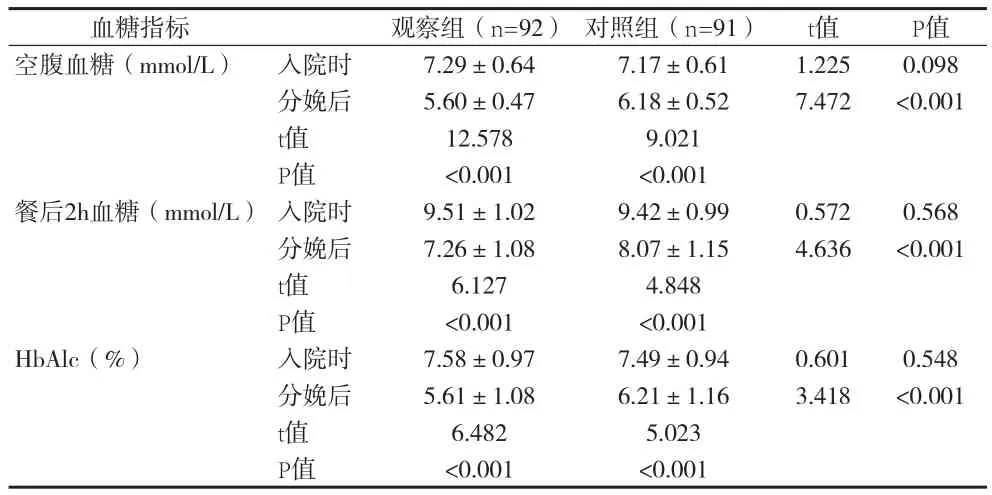
表1 两组患者入院时和分娩后血糖水平比较(x±s)
2.2 两组产妇妊娠结局比较 见表2。

表2 两组产妇妊娠结局比较[n(%)]
2.3 两组胎儿妊娠结局比较 见表3。
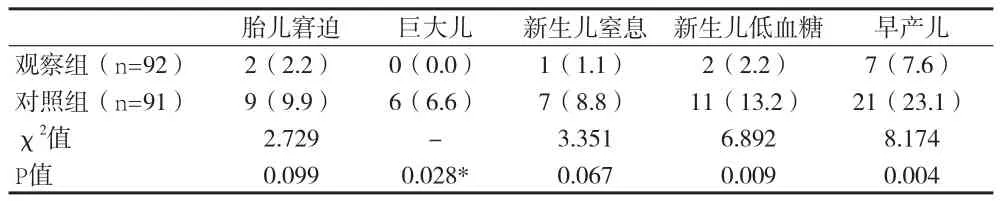
表3 两组胎儿妊娠结局比较[n(%)]
3 讨论
中华医学会报道我国流行病学数据:2007年全国妊娠妇女GDM发病率5%~7%[3]。由于妊娠期妇女营养水平改善,不注意控制体重增加,妊娠妇女GDM发病率持续上升趋势,如1999年报告发病率仅2.5%,2007年报告发病率增加超过1倍,也与当前当前糖耐量早期筛查的应用有一定关系[4]。由于妊娠期妇女的特殊性,药物治疗非常谨慎,胰岛素治疗易引起低血糖,早期筛查和适当的治疗方案对GDM非常重要[5]。饮食和运动联合干预通过对早期GDM孕妇制定有计划的、个体化的的生活干预方案,帮助其合理饮食、适度运动,并纠正其他不良生活习惯,以期达到改善胰岛素抵抗、从而预防或减轻GDM的发生,改善GDM症状[6]。发达国家针对妊娠期妇女,已较早的开展生活方式干预,预防和治疗GDM,降低GDM发病风险,改善GDM糖代谢情况并取得显著效果,但国内相关研究较少,也缺少适合我国孕产妇的相关干预方案和效果评价研究。
本资料结果表明,观察组在经过饮食与运动联合干预后,分娩后血糖、餐后血糖和HbAlc检测结果优于对照组(P<0.05);提示饮食与运动联合干预能够改善孕妇糖代谢,减少GDM风险。研究发现改进饮食结构、每天适量运动,对控制GDM 血糖水平,控制妊娠妇女体重正常增长有积极效果,最理想的饮食结构在保证孕妇营养和胎儿生长发育的基础上,又不会能量过剩、体重过快增长引起高血糖[7]。研究认为GDM发病与孕妇基因易感性、胰岛素抵抗程度、内分泌水平及生活习惯有相关性,GDM简单而有效的治疗方法即是饮食和运动联合干预,但对孕妇及家属有较高依从性要求。Ruchat SM研究报道[8],饮食控制辅助治疗不同类型糖尿病均有良好效果,GDM预防控制指南倡导,出现糖耐量降低的孕妇均需根据孕妇个体情况、临床情况进行个体化的营养指导和健康干预,并根据孕期进行合理饮食健康干预,以此帮助妊娠期妇女保持适度体重增长、改善糖代谢、缓解胰岛素抵抗。相关研究报道,多摄入膳食纤维、低热量饮食可显著降低GDM发生风险,改善患者糖耐量[9-11]。
本资料结果显示,与对照组比较,研究组经过饮食运动指导干预后,高血压、羊水过多、胎膜早破和胎儿窘迫等妊娠期并发症发生几率显著降低;提示通过联合干预,能够降低GDM常见并发症,其相关机制可能为改善胰岛素抵抗,改善内分泌和糖代谢状况,降低GDM的发生率,从而降低GDM并发症风险改善孕妇相关预后。研究认为,GDM患者如血糖持续偏高,可能造成微血管病变,影响组织器官血液循环,引起供血不足可能造成胎儿宫内供氧不足、胎儿营养不良等[12]。相关研究报道GDM孕妇妊娠高血压、分娩后糖尿病的发病风险显著高于健康孕妇,GDM孕妇巨大儿、胎儿宫内窘迫、死胎死产等并发症风险极高,故GDM患者早期筛查、血糖控制效果与母婴健康和妊娠结局明显相关[13]。

