下肢步行机器人对脊髓损伤后日常生活能力及步行能力的影响
石芝喜,蔡朋,刘明检,王杨
脊髓损伤是一种严重致残性疾病,常造成截瘫或四肢瘫,使患者的日常生活活动(activities of daily living,ADL)能力、站立及行走功能丧失,生活质量明显下降。随着现代生物力学、生物工程学的发展,下肢步行矫形器对脊髓损伤的日常生活能力的提高在多年前已被报道[1]。但近年来,科学技术的高速发展,目前已有多种不同型号的下肢步行机器人投入到临床实践中,但对于步行机器人对脊髓损伤病人ADL能力的影响,特别是其中移动项的影响目前仍较少有报道,基于此,本研究采用步行机器人针对于ASIA评级C-D级脊髓损伤病人ADL能力的研究,并同时观察其移动项的变化,现报道如下。
1 资料与方法
1.1 一般资料 选取2011年~2015年在我院的颈段、胸段C-D级脊髓损伤患者40例,纳入标准:所有病人需符合《脊髓损伤神经学分类国际标准(2011 年修订版)》中C及D级的诊断标准;脊柱稳定性良好;选取平面:颈段(C4、C5、C6、C7)、胸段(T1、T4、T9);双下肢屈肌反射及伸肌反射无过度活跃;双下肢各肌群肌张力≤2级(MAS);病程<3个月;近期内无进行各类手术(2周内)。排除标准:不易控制的高血压、糖尿病、体位性低血压、严重的心肺疾病、血栓性疾病等;严重的骨质疏松;下肢外伤、不稳定性骨折、关节疼痛及关节活动度受限;认知功能障碍;体重>135kg;明显双下肢不等长。所有患者均签署知情同意书。40例患者随机分为2组各20例,①观察组,男15例,女5例;平均年龄(33.21±9.57)岁;平均病程(1.7±1.21)个月。②对照组,男16例,女4例;平均年龄(33.21±8.65)岁;平均病程(1.55±1.18)个月。2组一般资料比较差异无统计学意义。
1.2 方法 对照组进行常规的运动治疗,治疗时间12周,每周一到周五约70min的运动治疗,内容包括肌力训练、平衡训练、转移、站立训练、步行训练、改善关节活动度的训练等。肌力训练,利用力量训练设备如哑铃、MTT及沙包等设备进行双上肢及屈髋肌群、股四头肌、小腿三头肌、胫前肌等残存肌群的抗阻训练,以增强双下肢与步行相关肌群的肌力训练;平衡训练,在治疗师的指导下进行坐位平衡训练,包括静态平衡、重心自我调整及抛接球训练等;转移训练,在治疗师的指导下进行翻身起坐、床上移动等转移训练。根据患者的个体差异制定运动处方,一般依据训练时患者的心率及次日患者的疲劳恢复情况进行运动处方的调整;站立训练,在站立床的辅助下进行, 以增加心肺适应能力和促进下肢血液循环,此项主要用于病人早期还未能行走前的训练,可防止体位性低血压;步行训练,对照组患者一般根据其功能情况先在平行杠内进行,再过渡到借助辅助器具进行平地的步行、步态及上下楼梯训练;改善关节活动度的训练,治疗师采用牵伸技术等方法进行髋关节、膝关节、踝关节等关节活动度练习, 避免关节活动度挛缩,特别是伸髋及踝关节背屈的关节活动度。观察组增加步行机器人训练。每周一到周五各做1次步行机器人训练,采用Hocoma公司生产的Lokomat下肢康复机器人(Lokomat Lower limbs Rehabilitative Robot),型号为Lokomat PRO,由瑞士苏黎世Balgrist大学附属医院脊髓损伤中心开发。该设备可供患者体重最大值为135kg, 身高最大值为200cm, 动态体重支撑:0~75kg, 动态体重支撑操作范围(运动的垂直幅度):18cm,静态体重支撑最大值:135kg, 跑台速度精度:+/-0.1km/h, 跑台加速度:通过WUS或数据监测器可在至最大速度的范围内变动。训练时间为12周,治疗由专门经过下肢康复机器人培训的物理治疗师协助完成,治疗强度为30%~70%的减重支持,70%~90%的引导力量,1.2~1.7km/h 的步行速度,每次训练40min,训练中监测患者的心率,不能超过预计最大心率(220-年龄)×80%。同时给予其它的运动治疗如转移、平衡训练、肌力训练等,每日运动治疗的总时间约30min。步行机器人减重的重量、给予的阻力、步行速度、关节的角度尽量根据病人的耐受程度调节。
1.3 评定标准 在治疗前及治疗后6周、12周分别由资深专业作业治疗师采用改良Barthel指数(Modified Barthel Index,MBI)和功能独立性评测(Functional Independence Measure,FIM)量表评定患者的ADL[2-4]。6min步行距离测试由资深的物理治疗师完成评定,分值越高,表示独立能力越好。

2 结果
治疗6及12周后,2组患者MBI、FIM总分及2个量表中的步行项、上下楼梯项分值,6min步行距离测试分值均较治疗前呈逐渐提高(均P<0.05),且观察组优于对照组(均P<0.05)。见表1,2。

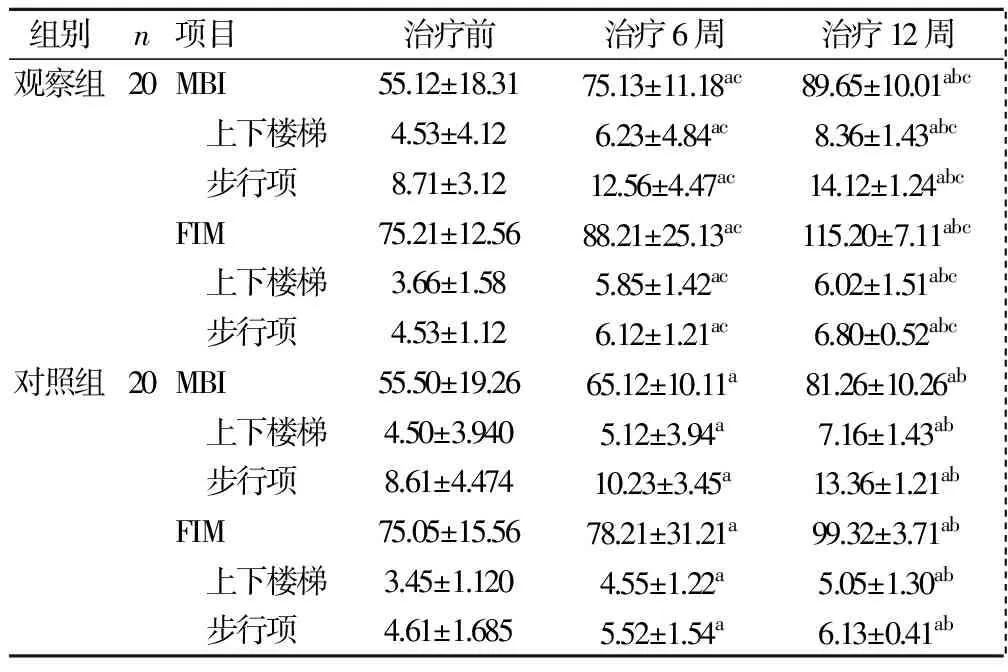
与治疗前比较,aP<0.05;与治疗6周比较,bP<0.05;与对照组比较,cP<0.05
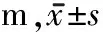

组别n治疗前治疗6周治疗12周观察组2018.21±11.2837.11±12.18ac72.35±11.23abc对照组2018.61±12.2126.21±10.12a55.21±9.51ab
与治疗前比较,aP<0.05;与治疗6周比较,bP<0.05;与对照组比较,cP<0.05
3 讨论
本研究结果显示,2组患者接受治疗6周后MBI、FIM、6min步行距离的分值均有提高,而ADL中的移动项目(上下楼梯及步行)也都有提高,说明ASIA评级C-D级脊髓损伤患者不管是介入下肢机器人训练加常规运动治疗还是单纯的运动治疗,通过一定时期的训练,随着移动能力的提高,从而也使患者床椅转移、使用厕所、穿衣、大小便控制均有不同程度的改善,而MBI、FIM的分值也相应地提高。同时,值得一提的是,不管是MBI、FIM总分及其中的移动项目分值,还是6min步行距离,观察组分值均高于对照组,同样说明下肢步行机器人结合常规的运动治疗更有利于提高脊髓损伤病人的ADL能力及移动能力。
在C-D级的脊髓损伤病人中,最明显的功能缺陷便是步行功能障碍,大多数患者有一定运动功能,但往往因力量不足、肌痉挛或屈肌反射及伸肌反射的影响,导致病人只能通过使用助行设备及非瘫痪上肢或下肢的代偿作用才能实现步行,且这种通过代偿及辅助的步行方式影响了患者步行时的协调性及正常步行功能的恢复[5],同时步行能力及移动能力受限也明显的影响了这类患者的ADL能力。在目前的康复治疗中,主要是通过给予进行肌力训练、牵伸训练、站立训练、平衡训练及其它综合康复治疗等一系列治疗后,等患者功能条件允许,才给予进行步行、步态训练,最后患者在步行、步态改善方面也难以达到较佳的效果。为了寻找更好的训练方法,部分有条件的医院,会运用减重或不减重运动平板训练。但是,由于需要治疗师帮助的减重运动平板训练对治疗师的体力消耗较大,人员需要较多,从而使它的临床应用受到限制。此外,对于体质较弱及C级的病人或肌痉挛严重的患者来说,也是难以应用的。且难以实现定量的、高强度的、针对性的、重复性的及早期介入的训练,治疗效果难以保证。近年来,随着科技的不断进步,已有多种形式的机器人设备被应用于神经康复领域[6],但应用步行机器人对脊髓损伤移动能力及ADL能力的研究仍较少,仅有一些在步行方面的个例报道且众说纷芸,Mehrholz等[7]研究减重步行训练系统和机器人辅助步态训练与传统地面步态训练及其他形式的物理治疗的研究,结果显示,减重步行训练和机器人辅助步态训练相比地面步态训练和其他形式的物理治疗不会增加步行速度,但对步行距离的影响尚不清楚。Fleerkotte[8]通过研究评估抗阻控制机器人在慢性脊髓损伤病人行走能力和质量的影响。 结果显示,使用抗阻控制步态训练机器人进行步态训练在慢性脊髓损伤病人的个体步行康复是可行的。它能提高步行的能力,肌肉的力量和质量。Hwang[9]通过随机交叉试验研究比较慢性脊髓损伤患者进行特定任务下机器人辅助步态训练和力量训练对步态及疼痛的效果。最后结论为慢性脊髓损伤患者依赖步行辅助设备与下肢力量训练相比,不能更有效改善步行相关结果。然而,小样本容量也限制数据解释的普遍性和精度。Field等[10]研究脊髓损伤病人通过跑台上徒手帮助步行、跑台上电刺激帮助步行、地面电刺激帮助步行及Lokomat辅助步行观察步行过程中减重的变化及步行速度的变换。其它的研究主要是机器人结合虚拟环境、生物反馈的研究[11-12],而在国内,郭素梅等[13]进行了Lokomat全自动机器人步态训练对不完全性脊髓损伤患者步行功能的影响的相关研究,得出的结论表明机器人自动步态训练能够有助于改善不完全性脊髓损伤患者的步行能力,但研究的样本较小。从上述国内外的研究可以看出,步行机器人的发展在不断地进步,但其在脊髓损伤的应用方面的研究还是缺乏的,本研究虽然同样存在样本容量小的问题,但从结果均可以看到正性的结果,且值得一提的是对照组20例病人中,C级进展至D级有2例,D级进展至E级1例,观察组中,C级进展至D级有3例,D级进展至E级有2例。
综上所述,C-D级脊髓损伤患者介入下肢机器人训练及常规运动治疗后,可改善患者的ADL能力及步行能力;而且更安全更有效,为C-D级脊髓损伤患者患者的训练提供了一个新思路。
[1] 石芝喜,唐丹,欧阳庆军,等. 往复式步行矫形器对改善脊髓损伤患者步行能力及日常生活活动能力的作用 [J].中国康复理论与实践,2009,15(2)117-119.
[2] Granger CV,Gustafesson H.Outcome of comprehensive medical rehabilitation:measurement by PULSES profile and Barthel index[J].Arch Phys Med Rehabil,1979,60(3):145-148.
[3] ASIA/IMSOP. International Standards for Neurological and Functional Classification of Spinal Injury[M].Chicago:American SpinalInjury Association,1992:1-26.
[4] Dodds TA,Martin DP,Stolov WC,et al.Validation of the Functional Independence Measurement and its performance among rehabilitation inpatient[J].Arch Phys Med Rehabil,1993,74(6):531-538.
[5] Mehrholz J,Kugler J,Pohl M.Locomotor t raining for Walking after spinal cord injury [J].Spine,2008,33(9)768-777.
[6] 石芝喜,刘四文,杨振辉,等.下肢康复机器人在脊髓损伤康复中的应用[J].中国康复医学杂志,2015,20(1)57-61.
[7] Mehrholz J, Harvey LA, Thomas S, et al. Is body-weight-supported treadmill training or robotic-assisted gait training superior to overground gait training and other forms of physiotherapy in people with spinal cord injury? A systematic review[J]. Spinal Cord,2017, 55(11):722-729.
[8] Fleerkotte .The effect of impedance-controlled robotic gait training on walking ability and quality in individuals with chronic incomplete spinal cord injury: an explorative study[J]. Journal of NeuroEngineering and Rehabilitation 2014, 11(1):26-32.
[9] Labruyère, Hedel. Strength training versus robot-assisted gait training after incomplete spinal cord injury: a randomized pilot study in patients depending on walking assistance[J]. Journal of NeuroEngineering and Rehabilitation 2014, 11(1):4-10.
[10] Field-Fote EC, Roach KE. Influence of a locomotor training approach on walking speed and distance in people with chronic spinal cord injury: a randomized clinical trail[J] . Physical Therapy,2015, 91(1): 1-13.
[11] Wellner M, Thüring T, Smajic E, von Zitzewitz J, Duschau-Wicke A, Riener R. Obstacle crossing in a virtual environment with the rehabilitation gait robot LOKOMAT[J]. Stud Health Technol Inform. 2007,125(5):497-499.
[12] Lünenburger L, Colombo G, Riener R,et al. Biofeedback in gait training with the robotic orthosis Lokomat. Conf Proc IEEE Eng Med Biol Soc. 2004,7(10):4888-4891.
[13] 郭素梅,李建民,吴庆文,等,Lokomat全自动机器人步态训练与评定系统对不完全性脊髓损伤患者步行功能的影响[J], 中国组织工程研究,2012,16,(13):2324-2325.

