抗血小板药物相关非静脉曲张上消化道出血的临床特征及影响因素
郭俊芝,姜丽君
(山西医科大学第一医院消化科,太原 030001;*
阿司匹林广泛用于心脑血管疾病和外周动脉硬化性疾病的治疗,尤其对急性冠状动脉综合征和经皮冠状动脉内支架植入术患者,阿司匹林联合氯吡格雷的双联抗血小板治疗更为重要,而由此带来消化道损伤、出血的风险也明显增加[1-3],且与缺血性事件和死亡率增加有关[4,5]。如何权衡两方面利弊,在减少心脑血管疾病风险的同时,尽量避免消化道出血的发生,是心脑血管科和消化科医生等共同面临的挑战和课题。本研究回顾性分析了山西医科大学第一医院2015-01~2017-12住院的非静脉曲张上消化道出血(NVUGIB)患者的临床资料,分析抗血小板药物所致NVUGIB患者的临床特征及发病危险因素,为临床心脑血管疾病患者抗血小板治疗的同时减少上消化道出血的发生提供指导。
1 资料与方法
1.1 研究对象与分组
1.1.1 研究对象 回顾性收集山西医科大学第一医院2015-01~2017-12住院的非静脉曲张上消化道出血患者临床资料,符合标准的496例。纳入标准:①符合急性非静脉曲张性上消化道出血诊断标准[6,7];②病例资料完整。
1.1.2 分组 根据出血前是否服用过抗血小板药物分为两组。496例患者中,服用抗血小板药物(阿司匹林和氯吡格雷)的有134例(抗血小板药物组),未服用抗血小板药物的有362例(非抗血小板药物组)。362例非抗血小板药物组中,平均年龄(45.34±19.23)岁,男性262例(72.4%);134例抗血小板药物组中,平均年龄(60.64±18.57)岁,男性101例(75.4%)。两组间性别差异无统计学意义(χ2=0.447,P>0.05),两组间年龄差异有统计学意义(t=2.013,P<0.05),抗血小板药物组患者平均年龄明显高于非抗血小板药物组。
1.2 研究方法与观察指标
1.2.1 研究方法 采用回顾性研究方法,对收集的134例抗血小板药物组和362例非抗血小板药物组患者的临床资料进行比较分析。
1.2.2 观察指标 年龄、性别、既往史(消化性溃疡出血史、高血压病、冠心病、心房纤颤、脑梗死、糖尿病、结缔组织病病史)、用药史(口服阿司匹林、氯吡格雷、华法林史、口服除阿司匹林外的其他NSAIDS史)、吸烟史、饮酒史、临床表现、生命体征、化验检查结果、上消化道出血事件距抗血小板治疗开始的时间。
临床表现:首发消化道出血方式为呕血、黑便、呕血伴黑便、仅大便潜血阳性;循环衰竭表现为头昏、心慌、乏力、突然起立发生晕厥、肢体冷感、心率加快、血压降低、休克等,而就诊时未诉有呕血、黑便;上消化道症状为出血前有上腹痛、上腹胀、上腹部不适、嗳气、反酸、烧心等。
化验检查结果包括血红蛋白水平(Hb)、凝血酶原时间(PT)、尿素氮(BUN)、内镜诊断。病情严重程度:上消化道出血病情严重程度分级参考急性非静脉曲张性上消化道出血诊治指南[6,7],根据失血量、心率、血压、血红蛋白、症状及休克指数分为轻度、中度、重度三级。贫血程度分为轻度贫血:Hb≥90 g/L;中度贫血:90 g/L>Hb≥60 g/L;重度贫血:Hb<60 g/L。
1.3 统计学处理
所有数据均采用SPSS16.0软件处理。对抗血小板药物组和非抗血小板药物组的临床特征比较,对符合正态分布的计量资料,通过均数±标准差描述,采用t检验;计数资料使用χ2检验。采用Logistic回归分析上消化道出血的危险因素,将单因素分析中P<0.05的变量纳入多因素分析。P<0.05为差异有统计学意义。
2 结果
2.1 病例特点
2.1.1 首发临床表现 抗血小板药物组和非抗血小板药物组,首发临床表现中,以呕血、呕血伴黑便及循环衰竭为首发表现就诊的发生率差异无统计学意义。抗血小板药物组中以黑便为首发出血表现的发生率明显高于非抗血小板药物组,以贫血症状就诊仅大便潜血阳性的发生率明显高于非抗血小板药物组,而上腹痛等消化道症状的发生率明显低于非抗血小板药物组,两组比较差异均有统计学意义(P<0.05,见表1)。
表1抗血小板药物组与非抗血小板药物组首发临床症状比较例(%)
Table1Comparisonoffirstclinicalsymptombetweenthetwogroupscases(%)
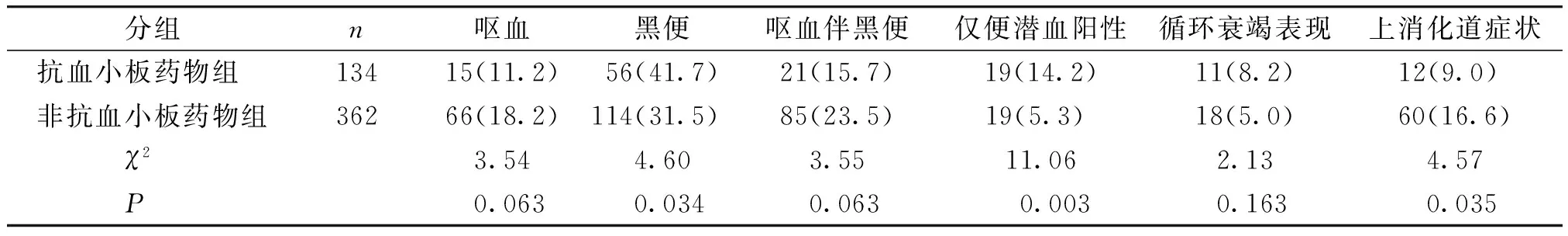
分组n呕血黑便呕血伴黑便仅便潜血阳性循环衰竭表现上消化道症状抗血小板药物组13415(11.2)56(41.7)21(15.7)19(14.2)11(8.2)12(9.0) 非抗血小板药物组36266(18.2)114(31.5)85(23.5)19(5.3) 18(5.0)60(16.6) χ23.544.603.5511.062.134.57 P0.0630.0340.0630.0030.1630.035
2.1.2 化验结果分析 按上消化道出血病情严重程度分级:抗血小板药物组中,轻度60例(44.8%),中度31例(23.1%),重度43例(32.1%);非抗血小板药物组中,轻度185例(51.1%),中度73例(20.2%),重度104例(28.7%)。抗血小板药物组较非抗血小板药物组重度出血者多,重度出血发生率两组比较差异有统计学意义(P<0.05,见表2)。
表2抗血小板药物组与非抗血小板药物组上消化道出血病情严重程度比较
Table2Comparisonofseverityofuppergastrointestinalbleedingbetweenthetwogroups
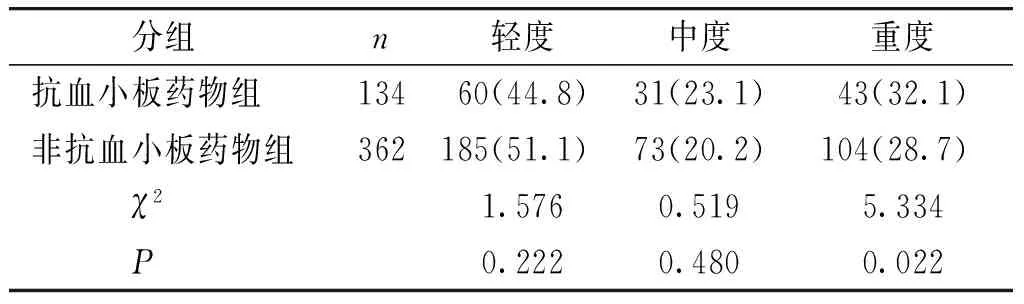
分组n轻度中度重度抗血小板药物组13460(44.8)31(23.1)43(32.1)非抗血小板药物组362185(51.1)73(20.2)104(28.7) χ21.5760.5195.334 P0.2220.4800.022
按贫血程度分:两组均以轻度贫血为主,各占半数以上,重度贫血在抗血小板药物组(26.1%)略高于非抗血小板药物组(22.1%),中度贫血在抗血小板药物组(19.4%)略低于非抗血小板药物组(27.3%),贫血程度两组比较差异无统计学意义(见表3)。
表3抗血小板药物组与非抗血小板药物组贫血程度比较例(%)
Table3Comparisonofdegreeofanemiabetweenthetwogroupscases(%)
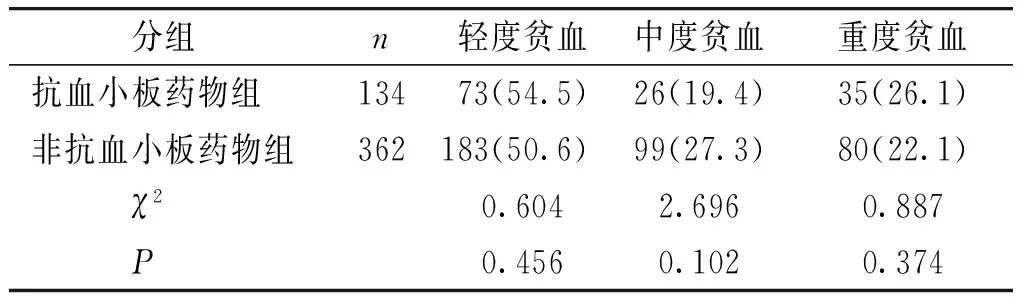
分组n轻度贫血中度贫血重度贫血抗血小板药物组13473(54.5)26(19.4)35(26.1)非抗血小板药物组362183(50.6)99(27.3)80(22.1) χ20.6042.6960.887 P0.4560.1020.374
2.1.3 胃镜检查情况 胃镜下所见胃肠道损伤主要表现为胃十二指肠多发黏膜糜烂、溃疡及出血,少数表现为血管畸形出血、胃癌等。抗血小板药物组中,有64例(47.8%)行胃镜检查,病变分布在胃的比例稍高;非抗血小板药物组中,有235例(64.9%)行胃镜检查,病变分布在十二指肠比例稍高,但两组内镜下病变部位差异无统计学意义(见表4)。
2.1.4 上消化道出血事件距抗血小板治疗开始的时间 6.0%(8/134)上消化道出血事件发生在服药后7 d内,25.9%(35/134)发生在服药后7-30 d内,38.8%(52/134)发生在服药1个月至1年内,29.3%(39/134)在服药1年以上。
表4抗血小板药物组与非抗血小板药物组内镜下病变部位比较例(%)
Table4Comparisonofbleedingsiteundertheendoscopebetweenthetwogroupscases(%)
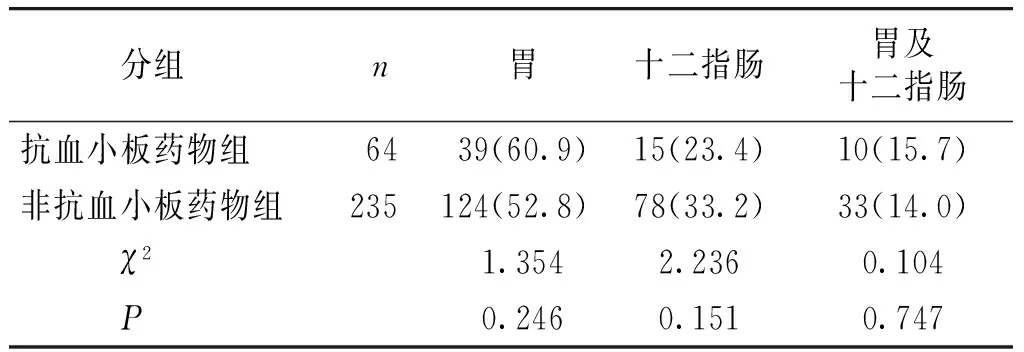
分组n胃十二指肠胃及十二指肠抗血小板药物组6439(60.9)15(23.4)10(15.7)非抗血小板药物组235124(52.8)78(33.2)33(14.0) χ21.3542.2360.104 P0.2460.1510.747
2.2 抗血小板药物相关非静脉曲张上消化道出血相关因素分析
2.2.1 既往史、个人史、用药史的单因素分析 抗血小板药物组中吸烟史、消化性溃疡出血史、高血压病、冠心病、脑梗死病史较非抗血小板药物组多,年龄偏大,两组比较差异有统计学意义(P<0.05,见表5)。两组在饮酒史、心房纤颤史、糖尿病史、结缔组织病史、使用其他非甾体抗炎药(NSAIDS)、使用华法林等方面差异无统计学意义。
表5抗血小板药物相关非静脉曲张上消化道出血单因素分析例(%)
Table5Single-factoranalysisofanti-plateletdrug-relatednonvaricealuppergastrointestinalbleedingcases(%)

因素抗血小板药物组(n=134)非抗血小板药物组(n=362)χ2 P 年龄≥60岁吸烟史饮酒史消化性溃疡出血史冠心病史高血压病史脑梗死病史心房纤颤史糖尿病史结缔组织病史使用其他NSAIDS使用华法林83(61.9)76(56.7)46(34.3)26(19.4)78(58.2)61(45.5)22(16.4)5(3.7)17(12.7)7(5.2)6(4.5)2(1.5)152(42.0)161(44.5)127(35.1) 43(11.9)13(3.6) 75(20.7)22(6.1) 6(1.6)30(8.3)21(5.8)19(5.2)8(2.2)15.5925.8720.0194.626194.79230.23912.9261.1052.2030.0590.1200.0190.0010.0170.8080.0330.0000.0000.0020.3120.1550.8270.7360.910
2.2.2 多因素分析结果 通过上述发现以差异有统计学意义的单因素为自变量,以是否口服过抗血小板药物为因变量,进行多因素Logistic回归分析,寻找抗血小板药物相关性上消化道出血的危险因素,最终确定:年龄、消化性溃疡出血史、冠心病史、高血压病史、脑梗死病史为抗血小板药物组独立危险因素。
表6抗血小板药物相关非静脉曲张上消化道出血多因素分析
Table6MultivariateLogisticregressionanalysisofanti-plateletdrug-relatednonvaricealuppergastrointestinalbleeding

因素OR95%CIP年龄吸烟消化性溃疡出血史冠心病史高血压病史脑梗死病史2.7971.6361.78637.393 3.1983.0361.824~4.2930.914~2.0341.047~3.04719.492~71.6652.092~4.8941.621~5.6920.0300.2710.0200.0000.0110.018
3 讨论
抗血小板药物是进行心脑血管疾病预防及治疗的基石,目前临床上最常用的抗血小板药物有阿司匹林及氯吡格雷两种。阿司匹林通过抑制血小板环氧化酶活性发挥抗血小板聚集作用,是防治心脑血管疾病的基础用药,也已成为冠心病、脑梗死一级及二级预防最重要的药物。氯吡格雷通过选择性地与血小板表面腺苷酸环化酶偶联的二磷酸腺苷(ADP)受体结合,抑制纤维蛋白原和其血小板受体GPⅡb2Ⅲa的结合从而发挥抗血小板聚集的作用。阿司匹林联合氯吡格雷的双联抗血小板治疗是目前急性冠脉综合征、经皮冠状动脉介入治疗术后和缺血性脑血管病脑动脉支架术后的标准治疗方案[8-11]。
随着抗血小板药物的长期、广泛应用,其出血副作用日渐突出,尤其是上消化道出血发生率明显增多,即使低剂量的阿司匹林仍可使上消化道出血风险增加2-4倍[12],阿司匹林与氯吡格雷双联抗血小板治疗相关上消化道出血是阿司匹林或氯吡格雷单一药物治疗的2-4倍[12,13]。而对于高龄患者,长期抗血小板药物治疗引起上消化道大出血及致残致死出血风险增高[2]。因此,识别抗血小板药物相关NVUGIB的临床特点和危险因素,及时采取相应的防治措施,显得尤为重要。
本研究显示,抗血小板药物组以黑便为首发出血表现的发生率明显高于非抗血小板药物组(41.7%vs31.5%),以头晕、乏力、体位性晕厥等贫血症状就诊、仅大便潜血阳性的发生率明显高于非抗血小板药物组(14.2%vs5.3%)。双联抗血小板相关NVUGIB患者因合并急性冠脉综合征、急性心肌梗死等原因,接受内镜检查比例不高,两组胃镜下主要表现为胃十二指肠多发黏膜糜烂、溃疡及出血,病变部位差异无统计学意义。阿司匹林主要通过抑制环氧化酶-1活性,阻断内源性前列腺素(PGs)的产生,削弱胃十二指肠黏膜屏障,导致胃十二指肠黏膜损伤。氯吡格雷并不直接损伤消化道黏膜,但可抑制血小板衍生的生长因子和血小板释放的血管内皮生长因子,从而阻碍新生血管生成和影响溃疡愈合,加重已存在胃十二指肠黏膜损伤,并增加消化道出血的可能性[14]。抗血小板药物组由于药物所致胃十二指肠黏膜损伤持续或反复存在,更多表现为黑便或粪便潜血阳性,与张秋瓒等[15]报道一致。
抗血小板药物组多以黑便或隐性出血引起贫血症状为首发表现,而常常缺乏上腹痛等消化道症状,可能由于抗血小板药物组口服阿司匹林者较多,阿司匹林抑制PGs的合成而产生镇痛作用;老年人由于自身生理特点及感觉迟钝,许多患者缺乏规律性腹痛,甚至无腹痛等症状;也可能老年患者溃疡位置上移,或与胸腹脏器的感觉神经纤维在体表的定位相互重叠,易将不典型消化道症状误认为心绞痛。
抗血小板药物相关NVUGIB起病隐匿,多数出血前无消化道症状,不易引起患者及医生注意,但长期隐性出血或未在意的黑便引起贫血基础,以及长期应用抗血小板药物所致的凝血功能异常,一旦出现显性消化道出血,重度出血发生率高,甚至可发生危及生命的出血。本研究中抗血小板药物组重度出血发生率高于非抗血小板药物组。临床医生和患者均需注意监测长期服用抗血小板药物治疗时的消化道损伤,注意有无黑便,定期化验粪便潜血及血细胞分析[16],早期发现上消化道出血,及时给予抑酸及保护胃黏膜药物治疗。
本研究显示,30%以上的患者上消化道出血发生在抗血小板药物治疗1月内,但服药1年以上仍有近30%的患者发生上消化道出血,与国内外[15,16]等报道不完全一致,可能的原因为研究涉及的疾病及服用抗血小板药物种类、数量、时间有关。急性冠状动脉综合征和经皮冠状动脉内支架置入术患者,服用双联抗血小板药物治疗,服药早期消化道出血发生率高[17],需要提醒患者注意有无黑便,尽早监测消化道出血相关化验指标;但单药长期抗血小板治疗时,服药1年以上上消化道出血风险仍不能忽视。
探讨抗血小板药物相关NVUGIB的危险因素,对预防消化道出血发生和预后有一定重要意义。本研究显示,年龄≥60岁、消化性溃疡出血史、高血压病史、冠心病史、脑梗死病史是抗血小板药物相关NVUGIB的独立危险因素。老年患者因机体多器官功能逐渐减退,其胃黏膜防御功能下降;胃黏膜血流量减少,上皮修复能力较差;肝肾对药物的代谢功能降低,血药浓度上升,可增加消化道黏膜损伤及消化道出血的危险。既往有研究[18]显示,低剂量阿司匹林相关的上消化道出血风险随年龄增长而增加(年龄每增加1岁,消化道出血发生率增加2.3%)。老年人使用抗血小板药物治疗时,在心脑血管受益与消化道出血风险之间的权衡更应慎重。
合并有高血压、冠心病、脑梗死的患者,存在动脉粥样硬化,进而可减少动静脉的血流量,影响胃黏膜的再生修复功能,故其可增加消化道出血的风险。急性脑梗死并发上消化道出血还可能因丘脑下部及其下行通路受脑水肿、颅内压增高压迫,或下丘脑、脑干血流量因脑灌注压降低而减少,造成丘脑下部直接损害、应激性溃疡形成。
研究显示阿司匹林与氯吡格雷合用30 d消化性溃疡发生率为1.3%,而在合并有消化性溃疡或出血史的人群,消化性溃疡达到12%,上消化道出血的发生是其中任何单一药物治疗的2-4倍[19]。消化性溃疡是NVUGIB的主要原因,非甾体消炎药和幽门螺杆菌感染是消化性溃疡的主要病因[20],由于上消化道出血后胃内环境的改变以及PPI抑酸止血治疗后影响呼气试验检测幽门螺杆菌的准确性,因此本研究未统计幽门螺杆菌的影响,但仍建议按指南规定在准备长期使用抗血小板药物前检测并根除幽门螺杆菌,减少由此引起的消化性溃疡及其并发症的发生[16]。因此,在使用抗血小板药物治疗缺血性心脑血管疾病时要做好风险评估,对于NVUGIB高危患者需要加用抑酸剂及胃黏膜保护剂,预防上消化道出血,同时也避免由于上消化道大出血诱发或加重缺血性心脑血管事件发生。
综上所述,抗血小板药物相关NVUGIB患者以老年人为主,多以黑便或隐性出血引起贫血症状为首发表现,而常常缺乏上腹痛等消化道症状,重度出血多见。年龄≥60岁、消化性溃疡出血史、高血压病史、冠心病史、脑梗死病史是抗血小板药物相关NVUGIB的独立危险因素。应用抗血小板药物治疗缺血性心脑血管疾病时,需要关注这些因素并提前做出干预,同时定期监测出血指标,及时发现和治疗上消化道出血。
参考文献:
[1] Koskinas KC,Räber L,Zanchin T,etal.Clinical impact of gastrointestinal bleeding in patients undergoing percutaneous coronary interventions[J].Circ Cardiovasc Interv,2015,8(5):e002053-e002061.
[2] Li L, Geraghty OC, Mehta Z,etal. Age-specific risks, severity, time course, and outcome of bleeding on long-term anti-platelet treatment after vascular events: a population-based cohort study[J].Lancet,2017,390(10093):490-499.
[3] Hamon M,Lemesle G,Tricot O,etal.Incidence,source,determinants,and prognostic impact of major bleeding in outpatients with stable coronary artery disease[J].J Am Coll Cardiol,2014,64(14):1430-1436.
[4] Yasnda H,Matsuo Y,Sato Y,etal.Treatment and prevention of gastrointestinal bleeding in patients receiving antiplatelet therapy[J].World J Crit Care Med,2015,4(1):40-46.
[5] 抗栓治疗消化道损伤防治专家组.抗栓治疗消化道损伤防治中国专家建议(2016·北京).中华内科杂志,2016,55(7):564-567.
[6] 《中华内科杂志》编委会,《中华消化杂志》编委会,《中华消化内镜杂志》编委会.急性非静脉曲张性上消化道出血诊治指南(2009,杭州)[J].中华消化杂志,2009,29(10):682-686.
[7] 《中华内科杂志》编委会,《中华消化杂志》编委会,《中华消化内镜杂志》编委会.急性非静脉曲张性上消化道出血诊治指南(2015,杭州)[J].中华消化杂志,2015,35(12):793-798.
[8] 中华医学会心血管病学分会,中华心血管病杂志编辑委员会.抗血小板治疗中国专家共识[J].中华心血管病杂志,2013,41(3):183-194.
[9] Sabouret P,Rushton-Smith SK,Kerneis M,etal.Dual antiplatelet therapy:optimal timing,management,and duration[J].Eur Heart J Cardiovasc Pharmacother,2015,1(3):198-204.
[10] Bueno H,Pocock S,Danchin N,etal.International patterns of dual antiplatelet therapy duration after acute coronary syndromes[J].Heart,2017,103(2):132-138.
[11] 中华预防医学会卒中预防与控制专业委员会介入学组.缺血性脑血管病介入治疗抗血小板策略中国专家共识[J].中华医学杂志,2015,95(11):803-809.
[12] Laine L.Review article:gastrointestinal bleeding with low-dose aspirin-what's the risk?[J].Aliment Pharmacol Ther,2006,24(6):897-908.
[13] Delaney JA,Opatrny L,Brophy JM,etal. Drug-drug interactions between antithrombotic medications and the risk of gastrointestinal bleeding [J].CMAJ,2007,177(4):347-351.
[14] 谢伟,张巍巍,孟欣颖,等.残胃并发上消化道出血的临床特征和处理[J].解放军医学杂志,2016,41(1):36-40.
[15] 张秋瓒,王艳荣,王秀茹,等.双联抗血小板治疗相关上消化道出血的临床特征[J].中国老年学杂志,2017,37(6):2968-2969.
[16] 抗血小板药物消化道损伤的预防和治疗中国专家共识组.抗血小板药物消化道损伤的预防和治疗中国专家共识(2012更新版)[J].中华内科杂志,2013,52(3):264-270.
[17] Moukarbel GV,Signorovitch JE, Pfeffer MA,etal. Gastrointestinal bleeding in high risk survivors of myocardial infarction: the VALIANT Trial[J].Eur Heart J,2009,30(18):2226-2232.
[18] Valkhoff VE,Sturkenboom MC,Kuipers EJ.Risk factors for gastrointestinal bleeding associated with low-dose aspirin[J].Best Pract Res Clin Gastroenterol,2012,26(2):125-140.
[19] Ng FH,Wong SY,Chang CM,etal.High incidence of clopidogrel-associated gastrointestinal bleeding in patients with previous peptic ulcer disease[J].Aliment Pharmacol Ther,2003,18(4):443-449.
[20] 中华消化杂志编委会.消化性溃疡病诊断与治疗规范(2013,深圳)[J].中华消化杂志,2014,34(2):73-76.

