单纯髓核摘除术治疗腰椎间盘突出症术后复发的多元影响因素分析
陈国勇 谢恩 张振兴 郝定均 樊勇 李飞虎
手术创伤小对患者的术后恢复至关重要,对于腰椎间盘突出症患者,单纯髓核摘除术相对椎弓根内固定系统手术,有手术创伤小、手术操作简单的优势。对于腰椎间盘突出症单纯髓核摘除术,仍有 15%~30% 的患者会出现并发症,包括出血、感染、神经损伤、硬膜外瘢痕形成、硬脊膜损伤、脊柱不稳定和椎间盘突出复发[1]。特别是腰椎间盘突出症术后复发 ( postoperative recurrent lumber disc herniation,PRLDH ),也称腰椎间盘突出症术后残余神经症状,其发生率为 5%~15%[1]。PRLDH 可以定义为患者术后经过至少 6 个月的疼痛缓解间期后,同一节段椎间盘再发突出并引起相应神经支配区神经症状[2]。张年春等[3]报道继发性腰椎管狭窄和神经根粘连是开放式髓核摘除术后复发的主要原因。许多研究表明,PRLDH 的危险因素多种多样,包括椎间盘退变、创伤、年龄、吸烟、性别和肥胖[4-5]。然而,这些因素并未反映出作用于受累关节的生物力学应力以及解剖上的改变,而这些改变可能与 PRLDH 有关。一些确定的解剖学因素,如椎间盘退变,椎间盘高度指数 ( disc heigh index,DHI ) 及矢状面活动度 ( sagittal range of motion,sROM ) 可影响椎间盘的生物力学应力[6-7]。回顾性分析 2013 年4 月至 2016 年 5 月收治的 181 例接受了单纯髓核摘除术治疗的 L5~S1椎间盘突出症的患者的临床资料,分析解剖学危险因素、椎间盘退变程度、DHI和 sROM 对接受单纯髓核摘除术的患者发生 PRLDH的影响程度。报告如下。
资料与方法
一、纳入与排除标准
1. 纳入标准:( 1 ) 符合腰椎间盘突出症诊断标准;( 2 ) 出现有明显的神经症状且经保守治疗后无明显好转。
2. 排除标准:有肿瘤、腰椎手术史及急性创伤病史和其它腰部病变史者。
二、一般资料与分组
本组共纳入 181 例,其中男 99 例,女 82 例,年龄 29~61 岁,平均 ( 45.6±15.5 ) 岁。根据是否发生术后椎间盘突出复发,将入选的患者分为复发组(n=78 ) 和未复发组 (n=103 )。复发组 ( 78 例 )中,37 例 ( 47.4% ) 为单纯突出,18 例 ( 23.1% ) 为韧带下突出,12 例 ( 15.4% ) 为经韧带突出,11 例( 14.1% ) 为游离脱出。未复发组 ( 103 例 ) 中,49 例( 47.6% ) 为单纯突出,24 例 ( 23.3% ) 为韧带下突出,16 例 ( 15.5% ) 为经韧带突出,14 例 ( 14.6% ) 为游离脱出。两组病例椎间盘突出的类型差异无统计学意义。
三、手术方法
所有患者都由同一治疗组完成,手术切口大小( 2.0±0.5 ) cm。行单纯病变椎间隙髓核摘除手术治疗。先切除部分椎板,向内侧牵开神经根后,行椎间盘部分切除。在纤维环上切一正方形小窗,边长约 3 mm,去除突出的椎间及退变的椎间盘组织。术后椎板小窗口覆盖吸收性明胶海绵,以保护纤维环和避免神经根受压。
四、评价指标
1. 影像学数据:回顾手术资料,将椎间盘突出分为单纯突出、破裂型以及游离型脱出。所有患者术前行腰椎 MRI 检查和普通 X 线检查 ( 包括伸 / 屈位 X 线片 )。根据侧位 X 线片[8],计算 sROM 和 DHI( 图1、2 )。在摄 X 线片时,所有患者都被要求尽可能前屈或后伸以检查最大的 sROM,口服布洛芬适当控制疼痛。根据 T2加权像的矢状位序列 MRI,评估椎间盘退变程度。根据改良的 Pfirrmann 分型[9]标准,对椎间盘退变进行分级,在这个改良标准中,笔者根据 DHI 将原先的 IV 级进一步分为改良的 IV级和 V 级 ( 表1 )。
2. 临床治疗效果评估:根据疼痛视觉模拟评分( visual analogue score,VAS ) 评估神经症状性疼痛程度,手术疗效指标为术后 6 个月下肢放射痛的临床改善率 ( % ),而临床改善率通过手术前后 VAS 评分之差与术前 VAS 评分的百分比来评估。
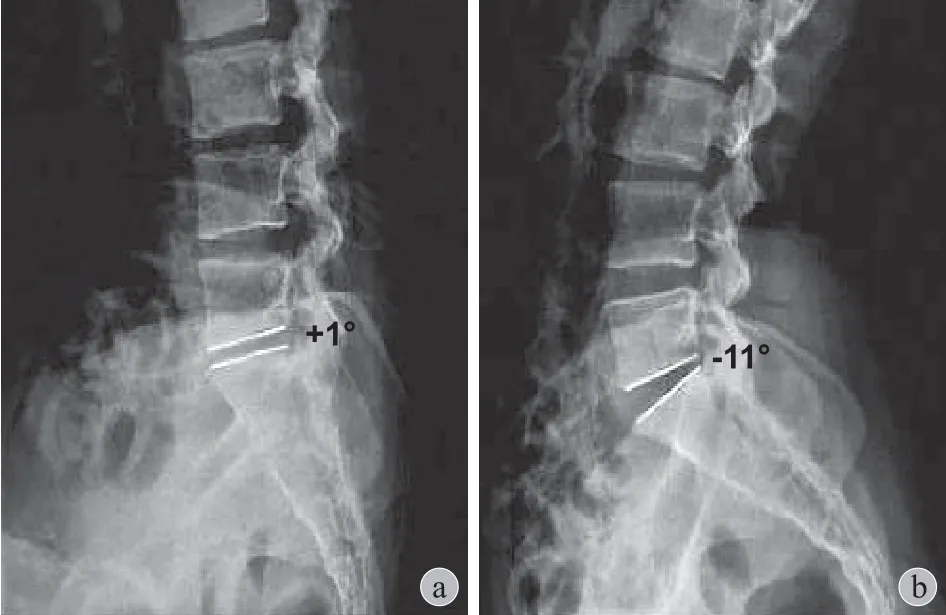
图1 测量矢状位椎体活动度 ( sROM ) = a 角度b 角度Fig.1 Measurement of the sagittal motion ( sROM ) = angle aangle b
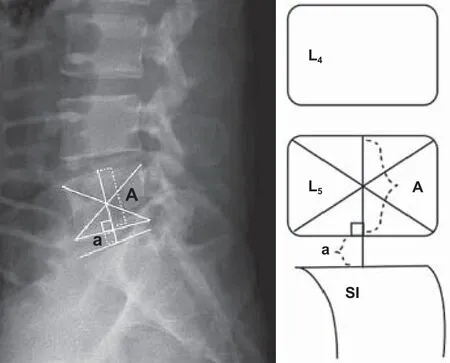
图2 测量椎间盘高度 = aFig.2 Measurement of intervertebral disc height = a
对两组的临床参数 ( 年龄、性别、体质量指数 )、症状持续时间、糖尿病、吸烟、突出类型、VAS 及术前影像学参数 ( 椎间盘退变、DHI 和 sROM )进行比较。
五、统计学处理
采用 SPSS 22.0 软件进行统计学分析。两组手术前后各项观察指标差值服从正态分布,使用F检验对临床和 X 线参数进行单因素分析,计量资料用±s表示,计数资料用百分比表示。使用配对t检验比较两组连续性数据的均值。根据多元 Logistic 回归分析,确认与 PRLDH 相关的独立的危险因素。单因素分析时任何P≤ 0.5 的变量均被纳入到多元Logistic 回归模型中。P<0.05 为差异有统计学意义。
结 果
本组随诊时间 1~4 年,平均 ( 2.7±1.5 ) 年,其中 55 例 ( 30.4% ) 为吸烟者,PRLDH 发生在第一次手术后平均 ( 12.8±5.5 ) 个月 ( 7~18 个月 )。术后 6 个月评估手术疗效,即下肢放射痛临床改善率 ( % ),复发组中第一次术后手术疗效是 ( 80.2±7.4 ) %,未复发组为 ( 79.6±8.5 ) %,两组手术疗效差异无统计学意义 (P>0.05 )。
表2 列出了其它临床参数 ( 年龄、性别、BMI、症状持续时间、吸烟和术前 VAS 评分 ) 和影像学参数 ( 椎间盘退变、DHI 和 sROM ) 的单因素分析的结果,这些因素中,吸烟、DHI 和 sROM 差异有统计学意义 (P<0.05 ),其中 sROM 是 PRLDH 最显著的预测因素 (P<0.01 )。F检验显示,椎间盘退变程度与 PRLDH 无明显相关 (P>0.05 )。然而,I 级、II 级 ( 1 / 25,4.0% ) 和 III 级 ( 0 / 8,0.0% ) 椎间盘退变患者的 PRLDH 发生率比 III 级、IV 级和 V 级椎间盘退变 ( 27 / 148,18.2% ) 患者低。因此,笔者将椎间盘退变分成 A 组 ( I 级、II 级和 III 级 ) 和 B 组( IV 级、V 级和离级 ),单因素分析中任何P≤ 0.5的变量均被纳入到多元 Logistic 回归模型中。
多元 Logistic 回归分析表明,年龄、吸烟、椎间盘退变 ( B 组 ),DHI 和 sROM 是 PRLDH 的独立危险因素 ( 表3,图3 )。
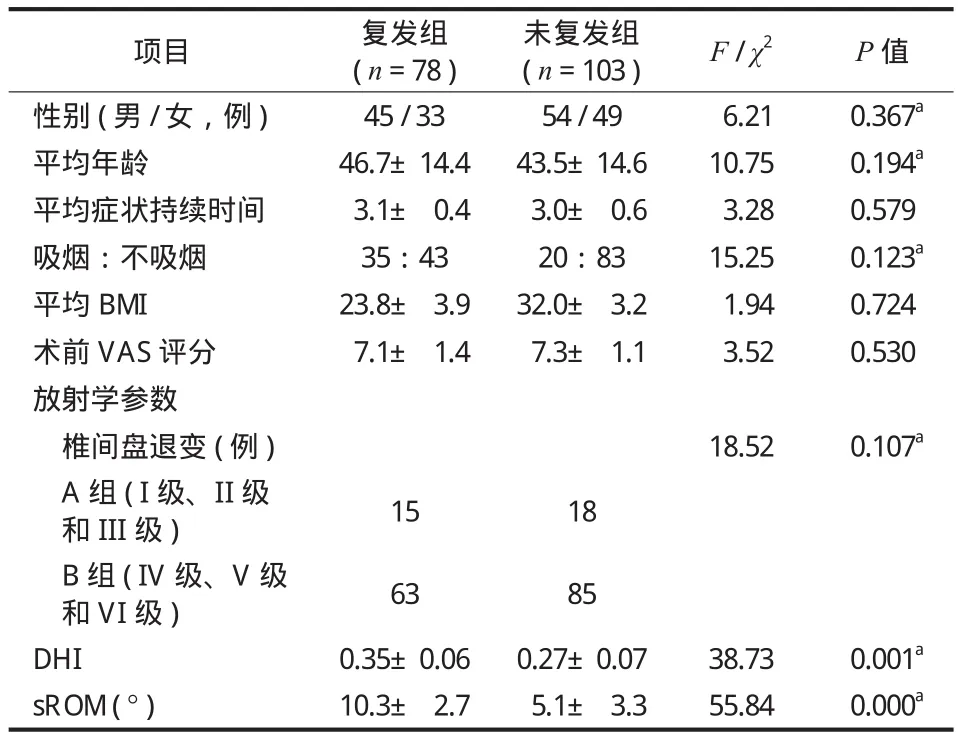
表2 复发组与未复发组危险因素各项结果比较Tab.2 Comparison of measuring results between the 2 groups

表1 椎间盘退变改良 Pfi rrmann 分级Tab.1 Improved Pfi rrmann grading of intervertebral disc degeneration
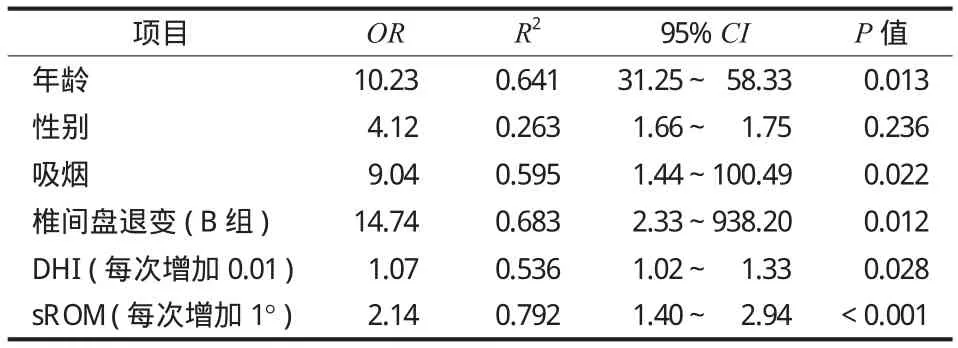
表3 利用多元 Logistic 回归模型对 PRLDH 的显著危险因素进行分析总结Tab.3 Risk factors of PRLDH were analyzed and summarized by using multivariate Logistic regression model and Linear regression diagram
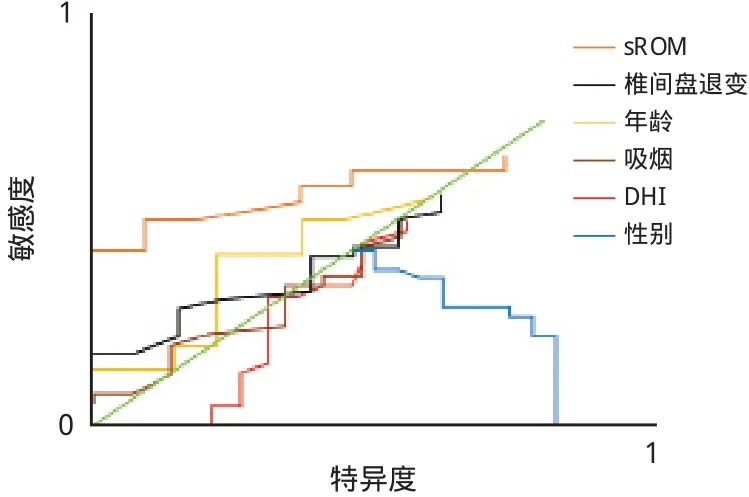
图3 复发组危险因素的 ROC 曲线图Fig.3 ROC curve of risk factors of the recurrent group
讨 论
椎板间开窗单纯髓核摘除术是治疗腰椎间盘突出症惟一种相当成熟的创伤小的治疗术式,大多数接受治疗的患者都能取得满意疗效,但该术式的易复发性一直使脊柱医生在选择上有所忌惮,尤其是年轻的脊柱外科医生。由此引起众多学者对其易复发性的原因进行了广泛的研究和探讨。
众多学者发表了 PRLDH 相关危险因素,Cinotti等[10]报道发现一些危险因素与椎间盘突出同侧复发有关,椎间盘明显退变的男性患者更有可能会出现椎间盘突出复发,特别是在外伤或坠落损伤事件后。许多实验研究也证实,香烟的主要成分-尼古丁会引起血管收缩减少椎间盘周围血流量从而加速椎间盘退变[11],因此,吸烟可阻碍椎间盘摘除术后纤维环愈合过程,增加 PRLDH 发生率。Kim 等[6]认为,吸烟人群在 PRLDH 的发生率较高。Suk 等[12]报道年轻、男性、吸烟和创伤是 PRLDH 发病的危险因素,Carragee 等[13]发现椎间盘摘除术后纤维环承受能力和椎间盘突出类型与椎间盘摘除术后突出复发率高低有关。Kim 及 Barth 等[6,14]报道经皮内镜下椎间盘切除术后,高龄、体质量指数高、椎间盘单纯突出和椎间盘 Modic 变形是突出复发的危险因素。吕游等[15]的多项研究认为,腰椎间盘突出症手术往往导致中后柱生理结构损伤,椎体矢状面稳定性下降是导致椎间盘突出复发的主要原因。椎间盘退变还会导致纤维环胶原改变而引起纤维环撕裂。纤维环损伤后,其外层的愈合过程可能尚不足以有效地重建退变椎间盘的外部纤维环。从解剖学上因素来看,纤维环的缺失与 PRLDH 的发生有明显的因果关系,这与众多学者研究数据不谋而合。本研究中,行椎间盘摘除的纤维环开窗时,个体术后遗留的纤维环缺陷大小相似,在个体间没有差异,PRLDH 的发生率差异无统计学意义 (P<0.05 )。关于与 PRLDH 相关的危险因素的争论很多,它涉及很多临床和复杂的生物力学参数,因此很难确认。
本研究分析了 PRLDH 的发生率与放射学参数 ( 椎间盘退变、DHI 和 sROM ) 以及临床参数 ( 年龄、性别、症状持续时间、吸烟、BMI、糖尿病、突出类型和术前 VAS 评分 ) 的相关性。根据研究结果,年龄、吸烟、椎间盘退变程度、DHI 和 sROM与 PRLDH 发生率显著相关,有一些研究报道了吸烟、椎间盘退变与 PRLDH 之间的相互关系[16],但却没有研究探讨过 DHI 和 sROM 等生物力学因素对 PRLDH 的影响。每个椎间隙节段都有不同的生物力学应力[17],有学者认为,因为腰骶角的存在,L5~S1的生物力学要稳定于 L4~5节段,临床统计中,L4~5的 PRLDH 发生率更高,比 L5~S1节段高出 2 倍[18]。因此,一般选择理论上复发率更小的L5~S1节段采用单纯髓核摘除术,以更大程度地减少术后复发。
此外,椎间盘退变还会导致纤维环胶原改变而引起纤维环撕裂。纤维环损伤后,其外层的愈合过程可能尚不足以有效地重建退变椎间盘的外部纤维环。从解剖学上因素来看,纤维环的缺失与 PRLDH的发生有明显的因果关系,从众多学者研究数据中得知,其与 PRLDH 的发生率也密切相关,而在此次研究中,为行椎间盘摘除而进行的纤维环开窗,个体术后遗留的纤维环缺陷大小相似,在个体间没有差异,对 PRLDH 的发生率无影响。
廖鹏等[19]报道 III 级、IV 级和 V 级椎间盘退变的患者中 PRLDH 的发生率要高于 I 级和 II 级椎间盘退变。一些学者通过尸检和临床研究发现,当椎间盘轻度和中度退变时,节段活动度增加,而重度退变时,节段活动度减少[20]。但部分学者报道称,节段活动度减少与椎间盘退变程度成正比,这些报道一致认为退变塌陷的椎间盘活动度明显受限[21]。Willis 和 Farfan 也提到过椎间盘退变过程的概念,包括椎间盘紊乱、不稳定和重新稳定 3 个阶段[22]。
本研究表明,sROM 是发生 PRLDH 的最重要危险因素 (P<0.01 )。特别是,当 sROM>10° 时,PRLDH 的复发率是 28.6% ( 10 / 35 ),然而,当sROM<10° 时,复发率为 3.4% ( 5 / 146 )。sROM 最易受椎间盘和关节突关节的影响,且可能影响作用于受累椎间盘的应力[21]。而这些生物力学应力都可能是节段椎体生物力学的影响因素,以至于导致PRLDH 的发生。
髓核摘除术后,由于手术对生理结构的破坏,尤其是内部健康的髓核组织的破坏,将加速健康髓核的退变,笔者认为是髓核再突出的影响因素之一,但其可靠性有待进一步基础实验研究证实。目前多数学者认为应尽量切除间隙内的病变椎间盘组织[23],笔者认为病变组织应彻底摘除,除去椎管内的突出部分,间隙内的病变髓核应一并去除,然而,单纯髓核摘除术不可规避地会发生不同程度的椎间隙变窄,亦可能成为单摘手术复发的重要原因。
本研究数据表明,术前 DHI 和 sROM 与 PRLDH的发生率有相关性。另外,吸烟、椎间盘退变程度、年龄、椎间盘高度变化和 sROM 与 PRLDH 的发生率有关,而前两者对椎间盘愈合过程的影响更为复杂。理解这些危险因素将有助于临床医生在治疗椎间盘突出症术式上做出更加正确的选择,也利于加强解释 PRLDH 发生的复杂过程以及和患者在围术期的相互沟通。然而,笔者的研究中,DHI 和 sROM是通过 X 线片间接计算得出的,因此,还需要找到更具有说服力的生物力学影响因素,并且还需要进一步的基础实验研究来证实。
[1] 孙正明, 凌鸣, 常彦海, 等. 北方五省腰椎间盘突出症危险因素研究[J]. 南方医科大学学报, 2010, 30(11):2488-2491.
[2] Lee JK, Amorosa L, Cho SK, et al. Recurrent lumbar disk herniation[J]. J Am Acad Orthop Surg, 2010, 18(6):327-337.
[3] 张年春, 周跃, 初同伟, 等. 微创与开放式髓核摘除术治疗腰椎间盘突出症术后再次手术原因分析[J]. 创伤外科杂志,2007, 9(6):521-524.
[4] 曾佳兴, 梁斌, 尹东, 等. 青少年与中老年腰椎间盘突出相关因素分析[J]. 中国矫形外科杂志, 2013, 2(11):1121-1126.
[5] 赵福江, 陈仲强, 李危石, 等. 腰椎间盘突出症术后腰椎再手术的疗效及其影响因素分析[J]. 中国脊柱脊髓杂志, 2012,22(7):594-599.
[6] Kim JM, Lee SH, Ahn Y, et al. Recurrence after successful percutaneous endoscopic lumbar discectomy[J]. Minim Invasive Neurosurg, 2007, 50(2):82-85.
[7] Hasegawa K, Kitahara K, Hara T, et al. Evaluation of lumbar segmental instability in degenerative diseases by using a new intraoperative measurement system[J]. J Neurosurg Spine,2008, 8(3):255-262.
[8] 韩雪, 赵金勇, 刘军莲, 等. X 线平片腰骶椎间隙高度测量及对腰椎间盘病变诊断价值的研究[J]. 中国中西医结合影像学杂志, 2011, 9(5):422-424.
[9] Dora C, Schmid MR, Elfering A, et al. Lumbar disk herniation:do MR imaging findings predict recurrence after surgical diskectomy[J]. Radiology, 2013, 235(2):562-567.
[10] Cinotti G, Roysam GS, Eisenstein SM, et al. Ipsilateral recurrent lumbar disc herniation. A prospective, controlled study[J]. J Bone Joint Surg Br, 1998, 80(5):825.
[11] 潘福敏, 王善金, 麻彬, 等. 吸烟与腰椎间盘退变的相关性[J].中国脊柱脊髓杂志, 2015, 25(8):746-749.
[12] Suk KS, Lee HM, Moon SH, et al. Recurrent lumbar disc herniation: results of operative management[J]. Spine, 2001,26(6):672.
[13] Carragee EJ, Han MY, Suen PW, et al. Clinical outcomes after lumbar discectomy for sciatica: the effects of fragment type and anular competence[J]. J Bone Joint Surg, 2003, 85(1):102.
[14] Barth M, Weiss C, Thomé C. Two-year outcome after lumbar microdiscectomy versus microscopic sequestrectomy: part 1:evaluation of clinical outcome[J]. Spine, 2008, 33(3):265.
[15] 吕游, 陈辉, 郑召民. 椎间盘退变实验动物模型的研究进展[J]. 中国脊柱脊髓杂志, 2006, 16(1):68-71.
[16] 孟繁星, 彭嘉斌. 腰椎间盘突出症单纯髓核摘除术术后复发的相关因素研究[J]. 总装备部医学学报, 2014, (1):10-13.
[17] 林胜磊, 王雍力, 徐泓明, 等. 剪切应力对椎体终板的影响[J].中国脊柱脊髓杂志, 2015, 25(3):245-251.
[18] 孟壮志, 朱青安, 范真, 等. 腰骶部椎间盘髓核摘除对脊柱稳定性影响的生物力学研究[J]. 中国临床解剖学杂志, 1999,(l):75-76.
[19] 廖鹏, 郭静如. 腰椎间盘突出症的病理生理及椎间盘退变的影响因素[J]. 中国运动医学杂志, 2002, 21(4):413-417.
[20] Lancet T. The effect of disc degeneration and facet joint osteoarthritis on the segmental flexibility of the lumbar spine[J]. Spine, 2000, 25(23):3036.
[21] 成意, 钱文武, 余利鹏, 等. 腰椎间盘突出症 Modic 改变与腰椎退变程度的关系[J]. 江苏医药, 2012, 38(9):1061-1064.
[22] Iwahashi M. Mechanism of intervertebral disc degeneration caused by nicotine in rabbits to explicate intervertebral disc disorders caused by smoking[J]. Spine, 2002, 27(13):1396-1401.
[23] 姚国荣, 贺仕雄, 李建峰, 等. 腰椎间盘突出症术后再次复发合并腰椎不稳的治疗[J]. 脊柱外科杂志, 2009, 7(2):108-109.

