经颈椎前路撬拔复位内固定治疗颈椎骨折脱位
孙鹏浩 秦入结 李垠 任春鹏 王鹏

摘 要:目的 探究经颈椎前路撬拔复位内固定下治疗下颈椎骨折脱位的手术方式、疗效及优势,以期为临床提供参考。方法 通过2014年2月~2017年5月32例伴有关节突绞索的患者行经颈椎前路撬拔复位内固定术,解开绞索及脊髓压迫,复位满意后行椎间植骨融合内固定术。采用ASIA分级标准评价脊髓损伤恢复程度。结果 32例患者均获得解剖复位,均无脊髓、大血管、气管、食管意外损伤等术中并发症。术后随访3~24个月,32例中ASIA A级7例转为B级1例,余治疗前后无变化,B级12例转为C级3例、转为D级1例,C级6例转为D级2例,D级4例转为E级2例。结论 经颈椎前路撬拔复位内固定下治疗颈椎骨折脱位,可一期解除关节突绞索,避免后路或前后联合入路手术等复杂操作,同时减少手术创伤及风险。
关键词:颈椎;骨折;脱位;关节突绞索;前路
中图分类号:R687.3 文献标识码:B DOI:10.3969/j.issn.1006-1959.2018.06.065
文章编号:1006-1959(2018)06-0179-04
Treatment of Cervical Vertebral Fracture and Dislocation by Anterior Cervical Pulling and Reduction and Internal Fixation
SUN Peng-hao,QIN Ru-jie,LI Yin,REN Chun-peng,WANG Peng
(Department of Spine Surgery,First People's Hospital of Lianyungang,Lianyungang 222000,Jiangsu,China)
Abstract:Objective To explore the surgical methods, therapeutic effects and advantages of cervical spine fracture and dislocation treated by anterior cervical vertebra prying and internal fixation,so as to provide reference for clinical practice.Methods From February 2014 to May 2017,32 patients with noose of articular process were treated with cervical anterior pry reduction and internal fixation,and the noose and spinal cord compression were untied.After satisfactory reduction,intervertebral fusion and internal fixation were performed.The degree of recovery of spinal cord injury was evaluated by ASIA grading standard.Results Anatomic reduction was obtained in all of the 32 cases,with no complications such as spinal cord,large vessel,trachea and esophageal injury.Follow up 3~24 months after operation,in 32 cases,7 cases of grade a ASIA were converted to B grade 1 case,but there was no change before and after treatment.12 cases of B grade were changed to 3 cases of C grade,1 case of grade D,6 cases of C grade to 2 cases of D grade,4 cases of D grade to 2 cases of E grade.Conclusion The anterior percutaneous reduction internal fixation for the treatment of cervical fracture and dislocation,a facet lifting rope,avoid the posterior or combined anterior and posterior approach such as complex operation, and reduce the surgical trauma and risk.
Key words:Cervical spine;Fracture;Dislocation;Facet noose;Anterior approach
頸椎骨折脱位(fracture-dislocation of cervical vertebra)是脊柱外科最严重的创伤之一,多合并有四肢完全或不完全性瘫痪,严重时甚至危及生命,其中关节突绞锁是其重要的病理解剖特点之一[1],而关节突绞索也通常导致骨折脱位常规复位困难。传统手术治疗方式多经颈椎后路或前后联合入路进行,而其存在较多不足与缺陷[2,3]。如何有效达到满意复位,并减少传统手术方式的并发症是临床医师一直探究的目标。本研究收集三年来我院颈椎骨折脱位的患者资料,筛选32例合并关节突绞索、经颈椎前路撬拔复位内固定下治疗颈椎骨折脱位的资料进行回顾性分析,探究其手术方式、适应症及其所具有的优势。
1 资料与方法
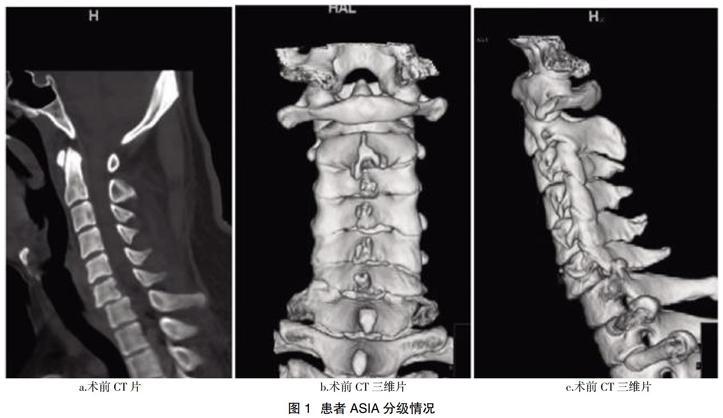
1.1一般资料 选取2014年2月~2017年5月行经颈椎前路撬拔复位内固定下治疗的32例颈椎骨折脱位患者,所有患者均为前脱位,其中部分患者因骨折脱位严重不适合行牵引复位,部分患者合并关节突绞索因而牵引复位困难。全部患者资料完整,并获得随访。其中男性24例,女性8例,年龄25~68岁。受伤后就诊时间为2 h~13 d。受伤原因包括:交通事故19例,高处坠落伤9例,其他4例。损伤节段:C3/43例 ,C4/515例,C5/69例 ,C6/75例。脱位程度分为:Ⅰ度 17例,Ⅱ度 12例 ,Ⅲ度 2例 ,Ⅳ度 1例。单侧小关节脱位27例,双侧小关节脱位5例。颈脊髓损伤ASIA分级[4]:A级7例,B级12例,C级6例,D级4例,E级3例。所有患者术前均完善MRI检查,除4例患者外余患者均有不同程度的脊髓受压。合并伤:脑外伤11例,肋骨骨折并血气胸9例,四肢骨折4例。
1.2方法
入院后予颈部制动,完善术前颈椎X线、CT平扫+三维、MRI等常规检查。受伤时间在8 h以内患者予甲强龙冲击治疗每公斤体重30 mg,在医疗监护下,以15 min静脉注入;间隔45 min后,以5.4 mg/(kg·h)的速度持续静脉滴注23 h。本组9例患者行甲强龙冲击治疗。
患者入院后明确诊断即给予颅骨牵引,牵引重量为5~10 kg。根据X线及CT结果明确脱位的类型,调整牵引方向,观察牵引效果、生命体征及四肢神经功能变化。根据患者病情逐渐调整牵引重量,其中23例患者术前复位,余9例均未复位。
患者全麻后取仰卧位,肩背部垫高,颈后垫圆枕使颈部呈过伸位,头部垫头圈。取颈前右侧横行切口,沿颈动脉鞘和气管、食管之间钝性分离至椎前筋膜,暴露出伤椎及相应椎间盘。用椎体撑开器固定并适度撑开损伤节段上下椎体,去除椎间盘组织及椎体后缘的增生骨赘。椎管彻底减压后,松开撑开螺钉,利用骨膜剥离器伸入椎间隙,以伤椎椎体的前下缘为支点,下位椎体上缘的后1/3为复位点,配合提拉撑开螺钉及牵拉颅骨牵引弓,通过撬拔法进行复位,复位满意后行椎间植骨融合内固定术。
其中2例患者因双侧小关节绞索脱位,前路手术复位不满意,联合后路手术,通过适当切除下位椎体的部分上关节突“解锁”,再通过撬拔或提拉恢复颈椎序列,后前路行椎间植骨融合内固定术。
1.3统计学方法 计量资料采用SPSS16.0 统计软件包进行分析,数据以(x±s)表示,组间比较采用配对t 检验,P<0.05为有统计学意义。
2 结果
32例患者均一期解除关节突交锁,获得解剖复位,颈椎序列恢复,所有患者均无脊髓、食管、气管及血管等并发症。术后随访3~24个月。32例中ASIA A级7例转为B级1例,余治疗前后无变化,B级12例转为C级3例、转为D级1例,C级6例转为D级2例,D级4例转为E级2例(见表1)。术后12周复查X线及CT见32例患者均骨性融合良好,无骨不连、假关节等,颈椎生理曲度、椎间高度及稳定性维持良好,无患者发生钉松动、折断等并发症。
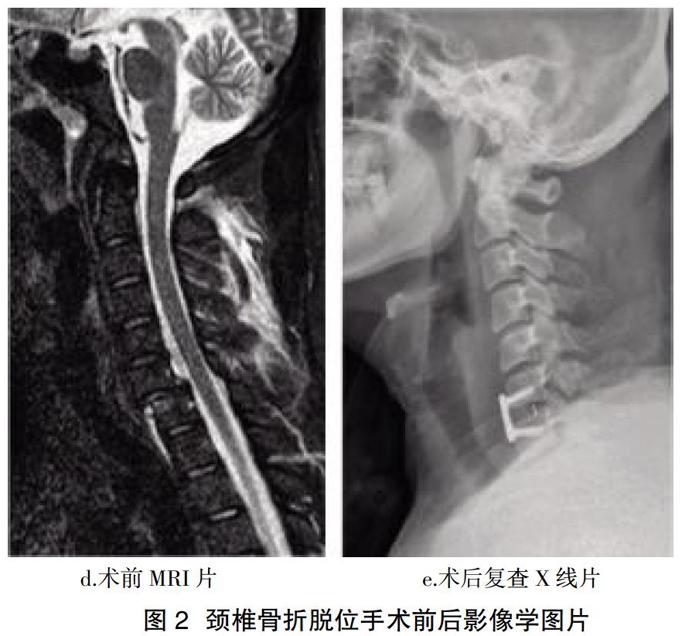
典型病例:患者,男,35岁,外伤致C6-7骨折脱位合并关节突绞索,行颈椎前路撬拔复位内固定术治疗,患者ASIA分级情况见图1,手术前后影像学比较见图2。
3 讨论
颈椎关节交锁通常是由于颈部水煎的屈曲牵伸和(或)屈曲旋转暴力超过颈椎允许的活动范围,上位椎体的下关节突越过下位椎體上关节突而不能回位所致,其损伤包括有前方的前纵韧带、椎间盘、后纵韧带、后方的关节囊和韧带结构,因此造成颈椎的严重不稳[5]。选择合适的方式复位,尽早解除脊髓受压,继而争取获得永久的生物学稳定是治疗此类疾病的基本原则[6-8]。特别对于那些神经功能不完全损伤的患者,尽早恢复颈椎正常序列及减压,利于神经功能的恢复,防治进一步损伤[9-11]。
传统复位方法有保守治疗和手术治疗。保守治疗中颅骨牵引闭合复位是最常采用的复位方法之一,其可以在较短的时间内通过重力牵引使脱位的颈椎复位,解除椎体后缘及椎板对脊髓的压迫,为神经功能恢复创造有利条件。但颅骨牵引作为保守治疗的方法之一,仍有许多局限性和不足:①复位不完全;②合并椎间盘损伤的患者,部分椎间盘组织突入椎管,牵引复位后可能加重脊髓的压迫和损伤;③脱位造成的Luschka关节或侧块关节突的骨折,牵引复位后出现畸形愈合,导致神经根压迫;④复位后缺乏有效固定,易再发脱位、畸形愈合,或由于颈椎部位、椎间隙高度的丢失,导致创伤性颈脊髓病、神经根受压;⑤颅骨牵引需长时间卧床,易导致肌肉萎缩、坠积性肺炎、褥疮、下肢深静脉血栓等可能并发症,护理困难[8]。
目前手术方式的选择仍存在许多的争议。后路手术:后路切开复位手术,其主要优点是可直接接触关节突绞索,复位的纵向距离短,需要撬拨幅度小,在椎管外直视下操作可清除嵌入椎管内的椎板、关
节突碎片及断裂的黄韧带,且避免加重脊髓损伤,复位风险较低。且后路内固定在生物力学、固定稳定性及植骨融合率上优于前路。但单纯的颈椎后路手术不能有效解除来自椎管前方的压迫,复位过程中可能使脱位椎体后下方突 出的椎间盘等组织随着椎体的复位而进一步进入椎管,引起或加重脊髓的损伤[12]。
随着外科手术技术的不断发展,越来越多的临床医生选择前后联合入路或前-后-前入路手术治疗合并关节突绞索的颈椎脱位,通过Ⅰ期联合减压及固定,经后路将交锁关节突部分切除、前路损伤椎间盘切除、复位、植骨内固定,再后路植骨固定,术后能够提供最坚强的即刻稳定[13]。其优点在于:可通过前后路充分接触脊髓前后方的压迫,减少压迫物对脊髓的进一步损伤;可同时对脱位后不稳定的颈椎型行前后路内固定,增加颈椎稳定性;避免二次或分次手术的麻醉风险及脊髓的激发损伤。但手术创伤大、术时长、出血多、术中翻身次数多,风险大,同时损伤神经的可能性增加[14]。

