脂肪酶、淀粉酶、降钙素原及甘油三酯对急性胰腺炎诊断的应用价值
张扬南,彭玉凤,黄常洪,李春,刘蓉,李青瞾
(郴州市第一人民医院检验医学中心,湖南 郴州 423000)
急性胰腺炎(acute pancreatitis,AP)是临床常见的急腹症,是由多种原因引起的胰酶激活,继以胰腺局部炎症反应为主要特征,伴或不伴有其他器官功能改变的疾病,具有病情发展快、病程凶险、并发症多、病死率高等特点[1]。人们随着生活水平日益提高,高脂饮食、酗酒等不良生活习惯增加,使得胰腺炎发病率增加、病患增多。急性胰腺炎发作之初,与其他急腹症难以鉴别,须通过实验室和影像学(CT)检查来鉴别诊断[2]。目前最常用的实验室检查脂肪酶(LPS)、血淀粉酶(BAMY)单一指标测定对急性胰腺炎的诊断存在局限性,而降钙素原(PCT)以及甘油三酯(TG)作为新指标也逐渐被应用于胰腺炎的诊断及预后评价。因此,本次实验拟通过联合检测这四个指标,观察联合诊断急性胰腺炎的临床应用价值。
1 资料与方法
1.1 临床资料 选取2016年10月~2017年12于本院就诊并经临床综合诊断确诊的180例急腹症患者,诊断为急性胰腺炎者86例(AP组),其中轻型68例和重型18例,男62例,女24例,年龄24~66岁,平均年龄(49.00±10.10)岁;非急性胰腺炎急腹症(非AP组)94例,包括急性阑尾炎38例、急性胆囊炎30例、急性胃肠炎10例、急性盆腔炎6例、急性肠梗阻10例,男70例,女24例,年龄22~65岁,平均年龄(45.00±10.53)岁。另选取本院同期100例健康体检者作为正常对照组,排除肝肾心功能受损及现患感染性疾病者,男70例,女30例,年龄22~66岁,平均年龄(50.00±9.43)岁。各组人群性别、年龄间的构成差异无统计学意义,具有可比性。
1.2 仪器与试剂 血浆LPS、AMY、TG在西门子全自动生化分析仪2400上检测,试剂购自上海科华生物工程股份有限公司;PCT在梅里埃全自动免疫荧光分析仪AIDAS上检测,试剂购自梅里埃PCT测定试剂。西门子全自动生化分析仪2400维护良好,每日随标本做高、低浓度质控,质控均在控;免疫荧光分析仪AIDAS每次更换新批号试剂均进行重新定标,定标通过。所有操作均严格按照标准操作规程进行。
1.3 方法 所有研究对象空腹抽取静脉血2管各3.0 ml,分别置于肝素抗凝管、分离胶促凝管,3 000 rpm/min离心10 min,当日检测。肝素抗凝管用于检测血浆LPS、BAMY、TG,促凝管用于检测PCT。
参考范围:LPS:13~64 U/L;BAMY:20~220 U/L;TG:<1.70 mmol/L;PCT:0~0.5 ng/ml。
评价方法:计算LPS、BAMY、TG、PCT各指标单独测定及四个指标联合测定的灵敏度、特异度、准确度。
1.4 统计学方法 采用SPSS 20.0统计学软件对采集数据进行统计分析,计量资料采用“x±s”表示,组间比较采用t检验;计数资料用例数(n)表示,计数资料组间率(%)的比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 3组人群检测结果比较 与正常对照组比较,AP组各指标均显著升高(P<0.05),非AP组LPS、BAMY、PCT明显升高(P<0.05),TG稍高。与非AP组比较,AP组的LPS、BAMY、TG、PCT升高幅度更大(P<0.05),见表1。
2.2 四个指标诊断急性胰腺炎的灵敏度、特异性、准确度四个指标联合检测诊断急性胰腺炎的灵敏度、特异性、准确度均显著高于单一项目的检测,差异有统计学意义(P<0.05),见表2。
3 讨论
急性胰腺炎(AP)是一种发病率、病死率较高的疾病,因与其他常见急腹症不易鉴别,为AP临床早期诊断及治疗带来极大困难,严重影响患者预后。
LPS、BAMY是临床辅助诊断急性胰腺炎常用的血清学指标。本次研究显示AP患者LPS、BAMY较正常对照人群明显升高。大部分AP患者LPS在4~8 h升高,BAMY在2~12 h会升高[3]。两者持续的时间和升高的幅度不同,BAMY升高的幅度不及LPS,但持续时间比LPS长,且BAMY不仅存在于胰腺组织中,还可存在腮腺组织中。因此LPS的特异性高于BAMY,敏感性却低于BAMY[4]。此外,LPS和BAMY在部分AP患者中不升高,在急性阑尾炎、急性腹膜炎等非AP急腹症时也可表现升高[5]。本研究也表明非AP急腹症患者LPS、BAMY均较正常对照人群明显升高。因此单独检测LPS、BAMY具有局限性,容易造成AP漏诊和误诊,不能完全满足临床需求,临床医生需予以重视及鉴别。PCT[6]是一种无激素活性的糖蛋白,可在各种炎症中表现升高,并随严重程度而升高,是诊断感染的广泛指标。PCT水平可作为急性胰腺炎的早期诊断标准,对病情严重程度有一定的评判价值[7]。急腹症患者多伴有局部或全身炎症感染,本次研究AP及非AP患者PCT也均表现为明显升高,因此单项测定PCT诊断AP意义不大,但可作为AP早期诊断的补充指标。PCT半衰期短,随着治疗后病情的稳定,PCT很快降至正常,因此PCT不仅可作为AP早期诊断的补充指标,还可以监测治疗效果[8],联合检测C反应蛋白和PCT,还可鉴别AP病情严重程度[9]。高脂血症[10-11]是AP的三大病因之一,高脂可使胰LPS激活促发或引发AP,TG水平达到11.30 mmol/L即可以引起AP,且发生重型AP可能性大,而TG下降到5.65 mmol/L以下时,又可以减少AP并发症改善预后;另一方面AP患者因胰腺组织溶解,大量脂肪被释放入血,血TG升高,高脂血症又是AP发生时代谢紊乱的表现。本次研究显示AP患者TG为(14.13±3.66)mmol/L,远远高于非AP患者及正常对照组。因此TG也可作为AP早期诊断的指标。
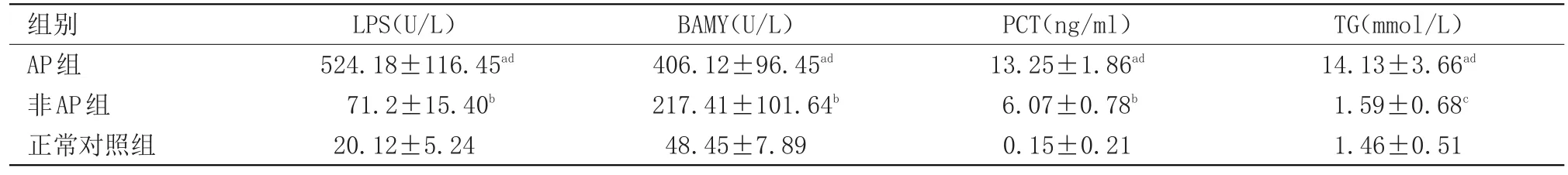
表1 各组人群LPS、BAMY、PCT、TG水平(x±s)

表2 四个指标诊断急性胰腺炎的灵敏度、特异性、准确度
研究报道[12]LPS诊断AP的灵敏度为80%~100%,特异度为84%~96%,BAMY诊断AP的灵敏度为75%~92%,特异度为60%~90%,暂未有PCT、TG单独诊断AP报道。因此,这四个指标单独检测其各自的灵敏度和特异度,不能诊断出所有的AP患者。本次研究显示LPS、AMY、PCT、TG单独测定诊断AP的灵敏度分别为75.10%、79.62%、81.01%、85.90%,特异度为74.55%、70.81%、41.60%、67.60%,与前述报道及与张振[13]报道要低的多。这可能是因为采血时间点不一致造成的,AP患者体内的LPS、AMY、PCT、TG会随病情动态变化。因此,临床中应对这些指标进行动态监测以利于观察患者病情变化。LPS、AMY、PCT、TG四项联合检测的灵敏度和特异性、准确度均高于任何单一项目的测定,也高于以往报道的LPS、AMY、C反应蛋白两项或三项联合测定[14]。这充分说明PCT、TG可以作为AP检验诊断的补充指标,与常规的两酶联合测定,有效提高AP的早期诊断率,及早治疗改善预后降低死亡率。
综上所述,LPS、BAMY、PCT、TG联合检测可提高AP诊断的灵敏度、特异度和准确度,值得临床广泛推广,特别是在一些经济不充裕难以购置昂贵影像学设备的基层医院。但需注意的是,本次研究数据量较小,研究结果可能存在不科学性,因此有待进一步扩大数据证实研究结果。
[1] 王雨田,陈岳祥.《中国急性胰腺炎诊治指南(草案)》解读[J].中国实用内科杂志,2009,29(4):317-319.
[2] 刘颖.CT影像诊断对急性胰腺炎的诊断价值研究[J].当代医学,2017,23(36):135-137.
[3] Shinzeki M,Ueda T,Takeyama Y,et al.Serumimmunosuppressive acidie protein Levels in Patients with severeacute Pancreatitis[J].Pancreas,2007,5(4):327-333.
[4] 闫红霞.联合检测淀粉酶和脂肪酶对急性胰腺炎患者的诊断价值[J].中国现代医药杂志,2012,14(9):110-111.
[5] 祝益民,刘芳,周小渔.儿童急性胰腺炎的临床特征分析[J].中华儿科杂志,2011,49(1):10-16.
[6] RauB,Kruger CM,SchillingMK. Procalcitonin:improved biochemical severity stratification and post operative monitoring in severe abdominal inflammation and sepsis[J].Langenbecks Arch Surg,2004,389(2):134-144.
[7] 周琳,张健倩.急性胰腺炎患者早期诊断中血清降钙素原动态监测的意义探究[J].当代医学,2016,22(19):57-58.
[8] 程峰,王振杰,邱兆磊,等.降钙素原在评价急性胰腺炎严重程度和早期预测中的意义[J].中华全科医学,2016,14(12):2008-2010.
[9] 王秋红.高脂血症性急性胰腺炎诊断中检测C反应蛋白、降钙素原的临床意义[J].系统医学,2017,2(2):18-20,24.
[10]延学军,刘洪锋.复发性高脂血症急性胰腺炎的相关高危因素分析及干预措施[J].医学理论与实践,2017,30(11):1622-1623.
[11]毕晓艳.高脂血症相关性急性胰腺炎的临床分析[J].当代医学,2016,22(9):97-98.
[12]杨骥,黄强,林先盛,等.血清脂肪酶和淀粉酶在早期急性胰腺炎中诊断价值的Meta分析[J].世界华人消化杂志,2014,22(8):1171-1178.
[13]张振.血淀粉酶、尿淀粉酶、胰脂肪酶和降钙素原的检测对急性胰腺炎的诊断价值[J].国际检验医学杂志,2015,36(10):1444-1445.
[14]陈斌.C反应蛋白、淀粉酶及脂肪酶联合检测在急性胰腺炎早期诊断中的作用[J].国际检验医学杂志,2015,36(3):298-300.

